Resumen
La elevada incidencia de la fractura de cadera y su tendencia creciente debido al aumento de la esperanza de vida y envejecimiento poblacional, junto con el gran impacto tanto físico como mental y social de quienes la sufren y su entorno, así como, sus devastadoras consecuencias, han motivado que en los últimos años se hayan desarrollado diferentes estrategias para un abordaje más optimizado de esta patología. En nuestro medio más cercano, esta acometida pasa por un enfoque centrado en el paciente, comenzando por la prevención de caídas y mejora de la calidad ósea, siguiendo por el tratamiento precoz y óptimo de la fractura una vez ocurre y evaluación de las complicaciones médicas que puedan acontecer, al igual que, dar importancia a la recuperación funcional y la reinserción en su medio, para tratar de mejorar la calidad de vida que tanto se ve mermada en estos pacientes y su familia y, por último, incidir en la prevención secundaria de nuevas fracturas. En este escenario, cobra especial importancia el manejo inter y multidisciplinar, con la Ortogeriatría como unidad de referencia en la asistencia de pacientes con fractura de cadera, desde la que se coordinan todos los aspectos que contribuyen a una mejoría en su salud y calidad de vida.
Abstract
The high incidence of hip fracture and its rising tendency due to the increased life expectancy and ageing population together with the considerable physical, mental and social impact that has in those who undergo a hip fracture and its environment, as well as, its devastating consequences, have motivated, in the current years, the development of different strategies for a more optimized method. In our closest setting, this course of action goes through a patient-centred approach, beginning with fall prevention and bone quality improvement, followed by an early and optimal fracture treatment and medical complications assessment, together with, placing importance on functional recovery and environment reintegration so as to improve the impaired quality of life of these patients and their relatives, and finally, insisting upon secondary prevention of new fractures. In such scenario, inter and multidisciplinary management becomes particularly important, with Orthogeriatric as a reference unit in hip fracture patients care, from which all the aspects that contribute to an improvement in their health and quality of life are coordinated.
Palabras clave: Fractura de cadera; Envejecimiento; Ortogeriatría; Prevención; Mortalidad; Recuperación funcional; Osteoporosis.
Keywords: Hip fracture; Aging; Orthogeriatry; Prevention; Mortality; Functional recovery; Osteoporosis.
INTRODUCCIÓN
Tradicionalmente considerada como un proceso quirúrgico con pobre pronóstico vital y funcional, la fractura de cadera, ha pasado a ser reconocida, por su potencial incapacitante, como una de las dos grandes amenazas para la población anciana, junto con los accidentes cerebrovasculares. No solo desafiando a quien la sufre y a su entorno, sino que por su elevada incidencia, en aumento debido al envejecimiento poblacional y a una esperanza de vida cada vez más alta, unido al aumentado consumo de recursos económicos y humanos que comporta, merece ser concebida como una verdadera epidemia socio-sanitaria en nuestros tiempos.
Este texto, pretende ser una sucinta recopilación sobre la fractura de cadera en el paciente anciano en nuestro entorno, abordando en primer lugar la problemática, epidemiología e impacto de esta patología, seguida de la necesidad de una prevención primaria como medida principal para su contención paulatina, la evolución en su manejo que complementaremos con una aproximación más pragmática de nuestra experiencia y los resultados obtenidos en nuestro centro en los últimos años y el naciente proyecto del Registro Nacional de Fracturas de Cadera, para finalizar con preguntas, retos y perspectivas futuras que nos plantea esta entidad.
Como más adelante detallaremos, en los últimos años hemos asistido a un cambio notable en el modelo de atención a pacientes con fractura de cadera, que ha pasado de tener una solución meramente quirúrgica y, por tanto, insuficiente, a un enfoque inter y multidisciplinar en el que los equipos de cirujanos traumatólogos deben estar arropados por geriatras, anestesiólogos, rehabilitadores, enfermeros, fisioterapeutas, terapeutas ocupacionales, entre otros, para prosperar en su manejo.
SÍNTESIS
Problemática mundial, epidemiología e impacto de la fractura de cadera. Aplicando las tasas de incidencia disponibles para fractura de cadera en diferentes regiones continentales a las poblaciones proyectadas en 1990 y 2050, se ha estimado que el número de fracturas de cadera aumentará de 1.66 millones por año en 1990 a 6.26 millones por año para 2050. Este aumento significativo de la incidencia de fractura de cadera en la población mundial, se verá acompañado de un cambio en la distribución porcentual de fracturas de cadera en los diferentes continentes. Si bien Europa y América del Norte copan con aproximadamente la mitad de las fracturas por fragilidad en la actualidad, en un futuro no tan lejano se esperan incrementos muy pronunciados en Asia y América Latina (1). Estos cambios tan marcados se deben en gran medida al aumento de la esperanza de vida y el crecimiento de la población a consecuencia de las mejoras en el sistema sanitario. En nuestro país, este aumento en la esperanza de vida se ve reflejado en las previsiones sobre demografía española que pronostican que el número de centenarios (los que tienen 100 años o más) que vivirán en España se incrementará de 16.460 en 2016 a 222.104 en 2066, 13,5 veces más (Proyecciones de Población 2016–2066, INE) (2).
Existe una variación notable en la incidencia de fractura de cadera en las diferentes regiones del planeta (3). Aunque se desconocen las razones por las que el riesgo de fractura varia tanto, las tendencias en la incidencia sugieren la influencia de factores tales como la geografía, demografía, clima, estatus social, economía y género más que factores genéticos. En lo que a Europa respecta, la mayor incidencia se da en los países nórdicos y la menor en las regiones Mediterráneas (4), en concordancia con una menor incidencia de fracturas en regiones con mayor exposición solar (5). También se ha observado una relación con la menor masa ósea en personas de raza blanca respecto a la asiática o negra para ambos sexos (6, 7) . En nuestro país, tenemos un número de casos moderados entre 150-250/100.000 habitantes según varios estudios (8, 9), estando la incidencia anual muy por debajo de la media mundial.
Cuando evaluamos la tendencia temporal en la incidencia de fracturas de cadera en nuestro país vemos que contrasta con la incidencia observada en el mundo occidental. Según el estudio Azagra et al (10) que analiza dos periodos entre 1997-2000 y 2007-2010 en España, en nuestro país se objetiva que a pesar de aumentar la incidencia bruta de fracturas de cadera en los ancianos secundaria al envejecimiento poblacional (sobre todo a partir de los 85 años), la tasa ajustada por edad ha disminuido en las últimas dos décadas en poblaciones de mujeres entre 65 y 80 años y en hombres menores de 70 años (reducción anual progresiva del 2,6 al 2,4 al final del periodo), con una estabilización en el grupo de mujeres entre 80 y 84 años y un aumento en los grupos mayores de 85 años. Además, se objetiva un descenso en la mortalidad de un 22,4% y 22,3% en hombres y mujeres respectivamente entre periodos. Estos autores atribuyen el hecho a cambios en el estilo de vida y a un posible éxito de los programas de prevención, diagnóstico y tratamiento de la osteoporosis en España. Sin embargo, esta reducción solamente se objetiva de modo significativo en menores de 75-80 años, por lo que se advierte de la necesidad de implementar estrategias de prevención de caídas en ancianos en nuestro entorno que contribuyan efectivamente a dicha tendencia (11).
La edad media de los pacientes que sufren fractura de cadera en nuestro medio es ya de 82-87,5 años según las series. En pacientes de tal edad y, en general, con múltiples patologías asociadas, la aparición de complicaciones médicas durante el ingreso hospitalario es muy elevada, siendo la tasa de mortalidad hospitalaria global de hasta el 7% y se sitúa en torno al 30% en el primer año después de la fractura (12, 13, 14). También ocasiona una importante morbilidad en el paciente anciano y aumenta el riesgo de institucionalización. El impacto funcional es igualmente sobrecogedor: tras la intervención sólo el 40% de los pacientes recuperará su situación funcional previa a la fractura, otro 30% andará peor o necesitará ayudas técnicas y el 30% restante quedará seriamente incapacitado para caminar (15, 16, 17). Además, un 60% tendrá dificultad para realizar una actividad básica de la vida diaria (18, 19). En suma, todo lo previo supone una disminución en la calidad de vida y necesidad de mayor supervisión que repercute directamente en el entorno más cercano del paciente.
Por añadidura, estos hechos comportan un elevado coste económico y social, tanto por gastos directos en la atención inicial extrahospitalaria y hospitalaria, los cuidados posteriores en centros de apoyo y asistencia domiciliaria y el seguimiento ambulatorio de estos pacientes, como los indirectos generados por una menor calidad de vida y pérdida de autonomía del paciente que no se recupera completamente a los 12 meses y que implica una mayor demanda de cuidados que debe asumir el entorno más cercano (20). El coste directo durante el primer año tras una fractura de cadera es variable entre comunidades autónomas, estimándose de media superior a 9.000 euros (21). Los costes de hospitalización se han visto incrementados en los últimos años, con un aumento del 131,17% y una tasa de variación interanual del 7,92% entre 1997 y 2008 según datos del Instituto de Información Sanitaria, 2010 (15).
Las fracturas de cadera se emplean con frecuencia para determinar la carga que supone la osteoporosis en el individuo y la sociedad. Aunque supone menos del 20% de todas las fracturas osteoporóticas, justifican la mayoría del gasto sanitario relacionado con las fracturas por fragilidad y la mortalidad en hombres y mujeres por encima de los 50 años. Además, como requieren un ingreso hospitalario se sabe mucho más de la epidemiología de estas que de otras fracturas asociadas a la osteoporosis (22,23). De hecho, las fracturas osteoporóticas en mujeres se sitúan en número muy por encima de otros problemas de salud como los infartos, accidentes cerebrovasculares o cáncer de mama combinados (24, 25, 26). Aunando estos y los datos anteriormente expuestos debemos ser conscientes de que nos hallamos ante un problema global de grandes dimensiones que debemos afrontar.
Importancia de la prevención primaria. La disminución de la densidad ósea del fémur y el aumento de las caídas relacionadas con la edad, tanto en hombres como en mujeres, son los factores modificables que se relacionan con el 90% de estas fracturas de cadera. El éxito en la prevención primaria de fracturas ha de edificarse principalmente combinando la atención a estos factores: osteoporosis y caídas. La mejora en la cantidad y calidad ósea debe realizarse desde etapas tempranas, promoviendo la actividad física, evitando carencias nutricionales, abandonando los hábitos tóxicos y favoreciendo la exposición solar suficiente para una síntesis adecuada de vitamina D. Además, teniendo en cuenta que se estima que hasta el 40% de las personas mayores de 80 años sufren al menos una caída al año y que se trata de un problema creciente (27, 28), se hace patente el valor de establecer medidas preventivas que permitan reducir estas eventualidades. Resultaría muy interesante combinar el adecuado diagnóstico y tratamiento de la osteoporosis en la población mayor desde Atención Primaria, junto con planes de prevención de caídas en los que intervienen los especialistas (reducción de fármacos que facilitan la caída, estudio de personas de alto riesgo de caídas de repetición, estado cognitivo y anímico o corrección de problemas de visión), intervención en el entorno (terapia ocupacional), mejora de las condiciones físicas y equilibrio (rehabilitación, fisioterapia, educación física) y otras estrategias de ámbito social que puedan contribuir a evitar la caída. Dada la magnitud del problema que representa la fractura de cadera, la generación de estas estrategias de prevención deben convertirse en una prioridad.
Manejo integral de la fractura de cadera. Una vez se ha producido la fractura de cadera todos los esfuerzos deben ir dirigidos a la realización de una intervención rápida y segura, reducir al máximo las complicaciones médicas y quirúrgicas y facilitar la recuperación funcional, de forma que el paciente consiga regresar a su situación previa en el menor tiempo posible. Para ello, las Guías de Práctica Clínica actuales recomiendan (29):
Cirugía con buen resultado técnico, rápida y segura: Actualmente el tratamiento óptimo para casi la totalidad de las fracturas de cadera es quirúrgico, debido a que el manejo conservador conlleva largos periodos de encamamiento con el consiguiente aumento de complicaciones médicas, mayor estancia hospitalaria y menor retorno de los pacientes al nivel funcional previo. Como excepción se encuentran las fracturas intracapsulares impactadas en valgo en pacientes con una baja demanda funcional en las que se procura una sedestación y deambulación temprana consiguiendo buen resultado en muchos casos sin las consecuencias de una intervención quirúrgica. El tratamiento quirúrgico pretende un alivio del dolor y una movilización y carga precoz con lo que se busca recuperar la función y la calidad de vida previa a la fractura lo más pronto posible. El tipo de tratamiento depende de diferentes factores, como son la característica de la fractura, la edad y situación funcional del paciente. En pacientes ancianos con fracturas intracapsulares o de cuello femoral en las que está comprometida la vascularización de la cabeza femoral se opta por la sustitución protésica de la cabeza femoral, mientras que en patrones de fractura extracapsulares o de la región trocantérea existe un problema mecánico por lo que se prefiere una reducción y osteosíntesis estable para una carga precoz (30). El hueso osteoporótico se caracteriza biomecánicamente por una pérdida de conectividad y una reducción y redistribución de la masa ósea que conlleva una menor resistencia del hueso haciéndolo no solo más susceptible a la fractura y a la conminución sino también a una mayor dificultad en conseguir una osteosíntesis estable. A mayor abundamiento, el callo de fractura es menos denso y peor organizado, existiendo mayor riesgo de retraso de consolidación o pseudoartrosis, al afectarse las fases de mineralización y remodelado. Todo ello, acarrea una serie de complicaciones temidas como son el fracaso del material, la consolidación visiosa, la pseudoatrosis y la refractura. En este contexto, los diferentes implantes empleados para el tratamiento de las fracturas de cadera han ido evolucionando durante décadas. Los dispositivos de osteosíntesis han progresado desde el clavo-placa monobloque pasando por los implantes dinámicos y los clavos condilocefálicos hasta los clavos trocantéricos endomedulares actuales. Reflejo de la continua investigación para el perfeccionamiento de los implantes podemos resaltar el tornillo cefálico con forma de hoja helicoidal que pretende conseguir una estabilidad rotacional o la presentación perforada con orificios para poder aumentar la estabilidad del montaje con cemento o sustitutos óseos. Por su parte, las artroplastias de cadera han evolucionado desde los tiempos de Moore, Thompson o Charnley hasta nuestros días en que contamos con vástagos de titanio más resistentes y biocompatibles, cabezas femorales de cromo-cobalto o cerámicas, polietilenos de alto peso molecular entrecruzado, técnicas para optimizar la cementación, recubrimientos de hidroxiapatita para promover la interdigitación ósea, etc.
Unidades de Ortogeriatría: Ante los pobres resultados de salud tras una fractura de cadera, las guías de práctica clínica se centran desde los años noventa en dos indicadores fundamentales: mortalidad y recuperación funcional. Pronto se comprobó como la creación de equipos formados por diferentes profesionales además del traumatólogo, como son el geriatra, médico rehabilitador, anestesista, enfermero, fisioterapeuta, terapeuta ocupacional, etc, podían conseguir un mejor resultado en estos indicadores. Es entonces cuando se empieza a hablar de Ortogeriatría o unidades del anciano, que tras su implementación en diferentes hospitales se ha logrado una considerable disminución de las complicaciones médicas y la mortalidad, así como reducción en las estancias hospitalaria de estos pacientes y los costes del proceso (31, 32). El papel del geriatra es primordial y su desempeño está orientado principalmente a la estabilización de los pacientes en espera de cirugía, ajuste de la polimedicación, prevención y tratamiento de complicaciones médicas, colaboración en la recuperación funcional, tratamiento de la osteoporosis y planificación de la situación al alta.
Cirugía precoz: En la literatura hay diversos artículos que demuestran que el retraso en la cirugía puede prolongar el dolor y disconfort del paciente, aumentando la incidencia de complicaciones debidas a la inmovilización, tales como las úlceras por decúbito, complicaciones tromboembólicas, infección urinaria, complicaciones respiratorias, el delirio y la mortalidad (33, 34). Además, el retraso en la cirugía aumenta la estancia hospitalaria, retrasa el inicio de la rehabilitación, aumenta el nivel de dependencia y reduce las posibilidades de retorno al domicilio. Pero tampoco puede ser una carrera por llegar antes al quirófano, ya que también se ha demostrado que en pacientes inestables se obtienen mejores resultados ajustando el tratamiento médico para optimizar el estado del paciente antes de realizar una intervención quirúrgica de tal magnitud. Por eso, los expertos y guías coinciden en la necesidad de intervenir en las primeras 48 horas y preferiblemente en las primeras 24 horas tras el ingreso en pacientes clínicamente estables y diferir la cirugía en pacientes no aptos para ser intervenidos precozmente en espera de ser valorados por un médico internista o geriatra (35, 36, 37).
Manejo adecuado del dolor: El dolor debe abordarse de forma sistemática, multimodal y temprana (38), comenzando en el lugar del accidente por los equipos de emergencias extrahospitalarias y una vez ingresa el paciente en Urgencias pautado por los médicos responsables. No se debe esperar a la confirmación radiológica de la fractura para iniciar el tratamiento analgésico (39). El mal control analgésico favorece el síndrome confusional, insomnio, pérdida de apetito y los trastornos del estado de ánimo. Constituye un aspecto de vital importancia tanto en el preoperatorio como en el postoperatorio donde interfiere directamente con la recuperación funcional de los pacientes (40). Es igualmente importante la evaluación periódica del dolor para ajustar el grado de analgesia a los requerimientos del paciente. Recientes estudios proponen la realización de bloqueos anestésicos periféricos para el control del dolor inmediatamente tras el ingreso, consiguiéndose una interrupción en las vías de transmisión de estímulos nociceptivos. Este tipo de anestesias regionales han demostrado una reducción significativa de la percepción de dolor postoperatorio, de la estancia hospitalaria y de los efectos adversos relacionados con fármacos (41), con una movilización más temprana y mayor grado de satisfacción de los pacientes (42).
Rehabilitación postoperatoria: Todas las recomendaciones anteriormente expuestas pretenden una movilización precoz de los pacientes, en el mejor de los casos desde el primer día postoperatorio. La rehabilitación y carga precoz disminuyen el porcentaje de complicaciones por el síndrome de descondicionamiento, las complicaciones respiratorias, las úlceras por decúbito, el riesgo de trombosis venosa profunda y de delirio a los cuales son muy susceptibles los pacientes ancianos (43). La valoración por médicos rehabilitadores y el trabajo de los fisioterapeutas tiene un impacto positivo de gran envergadura en la recuperación funcional de los pacientes que se basa en recomendaciones posturales del miembro intervenido, fortalecimiento muscular, ayudas al equilibrio y reeducación de la marcha, entrenamiento en las actividades de la vida diaria, y en definitiva promover diferentes capacidades para que el paciente pueda encontrarse en su lugar de residencia previo y desenvolverse con garantías.
Prevención secundaria de fracturas: Según datos oficiales, aproximadamente la mitad de los pacientes que ingresan con fractura de cadera ya han padecido otra fractura por fragilidad previa (44). Este periodo que transcurre entre ambas fracturas se conoce como gap de osteoporosis, en el que se puede intervenir para tratar de prevenir esas segundas fracturas (45). Sin embargo, de los pacientes con fractura de cadera únicamente un 18% han recibido tratamiento médico para la osteoporosis previo y solo un 26% de los pacientes se les prescribe algún fármaco para la osteoporosis al alta hospitalaria (46). Si bien la prevención primaria de las fracturas es primordial, como antes hemos reseñado, esta debe basarse en medidas educativas e higiénico dietéticas además de la prevención de caídas. El uso de fármacos antiosteoporóticos en esta etapa previa a una fractura ha llevado durante muchas décadas al sobretratamiento de los pacientes, habiéndose demostrado recientemente que, quien más se beneficia de instaurar un tratamiento farmacológico es aquel paciente que sufre una fractura por fragilidad menor (en muñeca, húmero proximal, tobillo o columna vertebral), consideradas predictoras de una fractura de cadera futura. Este momento debe identificarse como una oportunidad extraordinaria para instaurar el tratamiento antiosteoporótico y así contribuir a la prevención de fracturas de cadera. Además, hasta un 15% de los pacientes con fractura de cadera presentarán una segunda fractura, incluso una tercera, con el consiguiente aumento en la complejidad anestésica y quirúrgica, incrementando el riesgo de morbimortalidad a corto y largo plazo. Innumerables estudios muestran que la tasa de tratamiento es muy baja a pesar de haber demostrado sus ventajas económicas por lo que diversas sociedades científicas como la SEIOMM, SECOT, SEGG, entre otras, proponen que se aborde el tema de la prevención secundaria ya desde el ingreso del paciente. En este escenario nacen las Unidades de Coordinación de Fracturas o Fracture Liaison Service (FLS) para la reducción de las tasas de nuevas fracturas en poblaciones con una fractura previa (47), acercándose a este objetivo las FLS que mantienen un esquema de trabajo con una enfermera de enlace con atención primaria asegurando el seguimiento y adherencia de los pacientes a las recomendaciones pautadas (48).
A la luz de las consideraciones anteriormente expuestas, podemos establecer que una vez se conocen y abordan los aspectos que marcan una buena práctica en la fase aguda (mortalidad operatoria, estancia hospitalaria o demora preoperatoria), se debe pensar en el seguimiento a medio y largo plazo analizando la mortalidad a los 30 días y 1 año, la ubicación y movilidad a los 30 días, prescripción de fármacos para la osteoporosis y adherencia al tratamiento (49).
Experiencia en el Hospital Clínico San Carlos (HCSC). Tradicionalmente la atención a pacientes con fractura de cadera la realizaba principalmente el cirujano ortopédico, hasta que en 1989 se alcanzaron cifras de mortalidad y complicaciones para esta patología que resultaban inasumibles, en relación con la avanzada la edad y elevadas comorbilidades de los pacientes fracturados, por lo que se puso en marcha un acuerdo de colaboración entre el Servicio de Cirugía Ortopédica y Traumatología y el Servicio de Geriatría para la valoración geriátrica de aquellos pacientes mayores de 65 años con necesidad de intervención quirúrgica por fractura de cadera. Se creó así la Unidad de Interconsulta Geriátrica, que obtuvo como ventajas la reducción de mortalidad y un aumento en la percepción de la calidad ofrecida por el paciente. Fue en el año 2010 cuando se creó oficialmente la Unidad de Ortogeriatría existiendo desde entonces una responsabilidad compartida en el tratamiento de pacientes ancianos con fractura de cadera entre traumatólogos y geriatras durante todo el proceso, incorporándose gradualmente diferentes avances como la valoración anestésica en el primer día tras el ingreso y del médico rehabilitador tras la cirugía, la formación específica de otros profesionales sanitarios como enfermeros, fisioterapeutas, trabajadores sociales, terapeutas ocupacionales, nutricionistas, etc (Figura 1), y como complemento a la continuidad asistencial se instauraron los pactos de derivación a centros de apoyo, unidades de convalecencia o unidades de recuperación funcional.
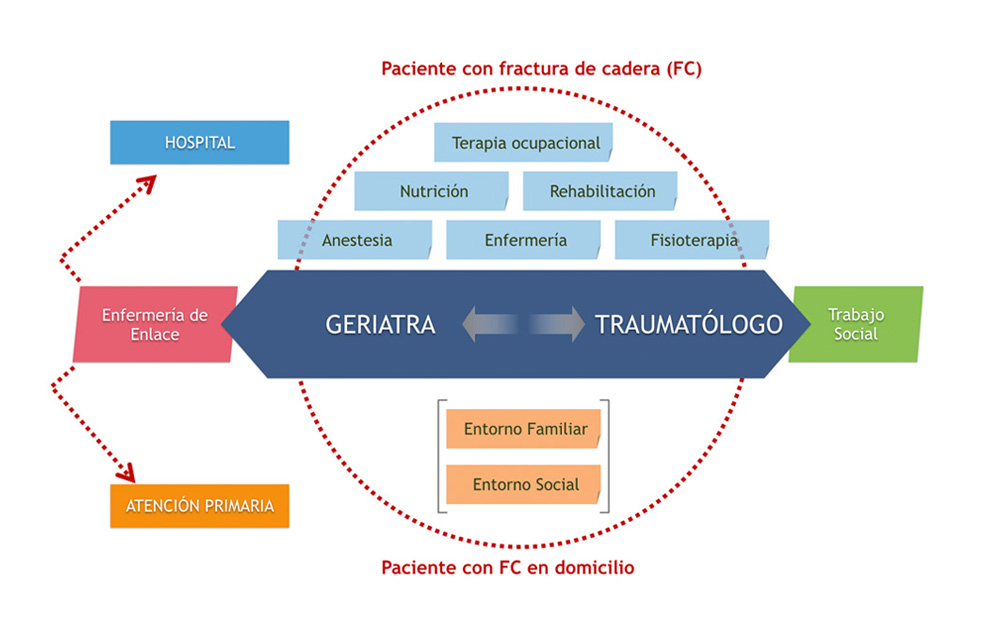
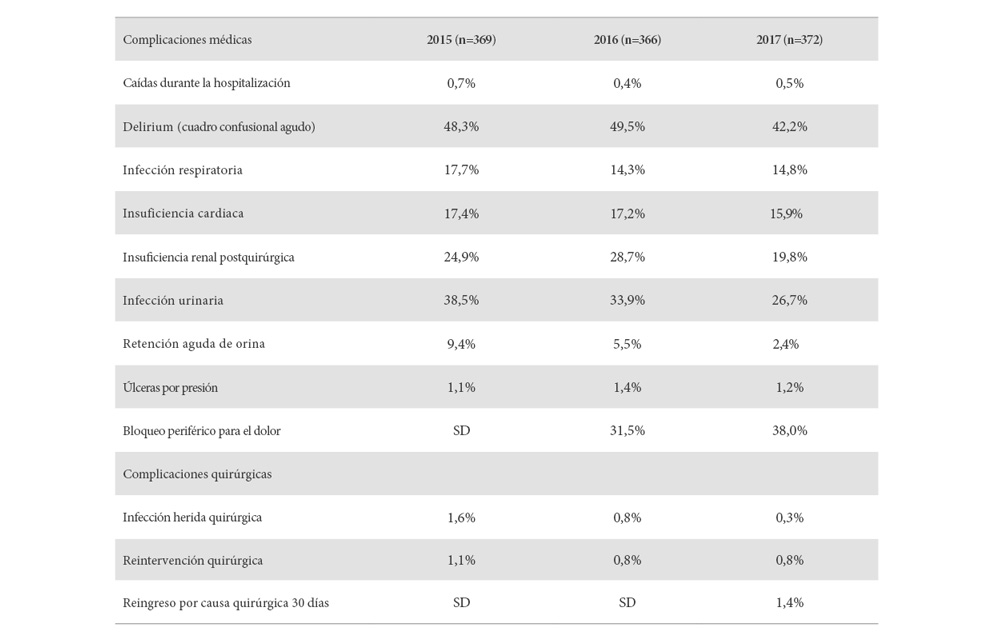
Después de años de colaboración los indicadores básicos de atención conjunta han progresado considerablemente, mejorando incluso más con la puesta en funcionamiento de la vía clínica, la creación de la Unidad de Fracturas en Traumatología, la introducción del bloqueo periférico para el control del dolor y el establecimiento de un área de enfermería específica para pacientes con fractura de cadera y habitaciones en planta con prioridad para pacientes con fractura de cadera que posibilitan un ingreso temprano desde la urgencia. Se ha reducido la estancia preoperatoria, la estancia global, la tasa de complicaciones y la mortalidad, manteniendo una baja tasa de reingresos por infección o por fallo técnico (Tabla 1 y tabla 2). En 2017 se reconoció la labor interdisciplinar que se venía realizando, acreditando con una estrella oro como Unidad de Coordinación de Fracturas por la elevada tasa de prescripción de medidas farmacológicas y no farmacológicas dirigidas a reducir la probabilidad de nuevas fracturas. Corolario de esta distinción, el HCSC constituye una de las 6 primeras FLS-excellence, quedando reflejados los resultados de nuestra estrategia integral de las fracturas y preocupación por la prevención secundaria de fracturas (Figura 2), en que advertimos como desde 2014 hasta 2017 se han ido incrementando las pautas de prescripción de un 40% a casi 90% y han mejorado también los resultados de adherencia a los 6 meses, aspecto que se pretende impulsar todavía más con la creación reciente de un programa con una enfermera de enlace para que las recomendaciones lleguen con mayor efectividad al paciente y sobre todo a la Atención Primaria considerada eje fundamental del Sistema Nacional de Salud.


Registro Nacional de Fracturas de Cadera (RNFC). En los últimos años, inspirados por el Fragility Fracture Network (FFN) y el modelo de incentivo a resultados o Best Tariff implantados en Reino Unido se ha comenzado a prestar especial atención a determinados indicadores en fractura de cadera con el objetivo de alcanzar la mejor práctica en cada centro en la atención a pacientes con fractura de cadera en relación con el estándar nacional lo que ha llevado en nuestro país a crear el RNFC. El primer informe anual del RNFC se publicó con datos de 2017 (50), incluyendo más de 7.000 pacientes de más de 50 hospitales de toda la geografía española y con la participación de traumatólogos, geriatras, internistas, anestesistas y enfermeras. Con este primer informe se ha podido conocer la situación actual y las características del proceso asistencial a la fractura de cadera en los diferentes hospitales de la geografía española, midiendo los indicadores básicos al ingreso y al mes de la fractura, para posteriormente, comparar resultados en el ámbito nacional evidenciándose una enorme variabilidad entre centros y proponer estándares y criterios para mejorar la atención a estos pacientes.
Retos y perspectivas futuras. Por un lado, se aspira a que la totalidad de centros que atienden a pacientes con fracturas por fragilidad adopten un modelo de asistencia interdisciplinar que garantice la vigilancia de los indicadores estandarizados más relevantes en esta patología y se asegure el seguimiento de su labor a través de auditorías externas. Por otro, la sostenibilidad del modelo planteado solo es posible con la concienciación sobre las dimensiones del problema que supone la fractura de cadera en nuestro medio y la implicación de Atención Primaria. Así pues, consideramos que la suma de esfuerzos entre primaria y especializada constituyen un primer paso en el camino para alcanzar objetivos ambiciosos en este campo. Un desafío interesante podría venir de la mano de la creación de un “código fractura de cadera” como método para conseguir una atención rápida en urgencias como sucede con patologías como el ictus o el infarto. En definitiva, minimizar el impacto que la fractura tiene en el paciente y su entorno, pudiendo ser valioso en un futuro analizar la propia experiencia del paciente durante el proceso y poder conocer las modificaciones que percibe como más favorables.
CONCLUSIONES
Está claro que se existen cambios epidemiológicos en relación con la fractura de cadera que tienen que ir acompañados de los cambios asistenciales que vamos llevando a cabo. La edad de los pacientes y la presencia de comorbilidades son los principales condicionantes que junto con la disminución de movilidad tras la fractura, llevan a esa morbimortalidad y repercusión funcional tan elevada.
Debemos intensificar nuestros esfuerzos en mejorar el manejo actual de todas las fracturas por fragilidad, tanto en el momento agudo como en la convalecencia, insistir en la prevención de fracturas posteriores y trabajar para restaurar las capacidades funcionales y la calidad de vida de estos pacientes. A la vista de la mejora de los resultados que conlleva la implantación de las unidades de Ortogeriatría, consideramos que es imperioso fomentar e invertir en crear este tipo de colaboraciones en hospitales que no las tengan con el objetivo ya remarcado de minimizar el impacto que la fractura tiene en el paciente anciano y su entorno.
A modo de conclusión sobre lo referido en la presente exposición, la fractura de cadera constituye una entidad de la que mucho nos queda por mejorar, conocer y cumplir. Si bien, cada vez vamos entendiendo más sus interrogantes, ampliando la concienciación sobre sus problemas e implementando más medidas con distinguidos resultados, que nos llevarán, algún día, a controlar sus golpes y minimizar sus secuelas.
BIBLIOGRAFÍA
- Cooper C, Campion G, Melton LJ III. Hip fractures in the elderly: a world-wide projection. Osteoporosis Int. 1992; 2(6):285-289.
- Proyecciones de Población 2016–2066, INE. Notas de prensa. Disponible en: https://www.ine.es/prensa/np994.pdf
- Kanis JA, Odén A, McCloskey EV, Johansson H, Wahl DA, Cooper C. A systematic review of hip fracture incidence and probability of fracture worldwide. Osteoporos Int. 2012;23:2239–2256 DOI 10.1007/s00198-012-1964-3
- Ismail AA, Pye1 SR, Cockerill WC, et al. Incidence of limb fracture across Europe: results from the European Prospective Osteoporosis Study (EPOS). Osteoporos Int. 2002;13(7):565-571.
- Lucas RM, Ponsonby AL. Ultraviolet radiation and health: friend and foe. Med J. 2002;177(11): 594-598. doi: 10.5694/j.1326-5377.2002.tb04979.x
- Cauley JA. Defining ethnic and racial differences in osteoporosis and fragility fractures. Clin Orthop Relat Res. 2011;469(7):1891-1899.
- Moon RJ, Harvey NC, Curtis EM, de Vries F, van Staa T, Cooper C. Ethnic and geographic variations in the epidemiology of childhood fractures in the United Kingdom. Bone. 2016;85:9–14. doi:10.1016/j.bone.2016.01.015.
- Elffors L, Allander E, Kanis JA, et al. The variable incidence of hip fracture in southern Europe: the MEDOS study. Osteoporos Int. 1994;4:253–263
- Sánchez MI, Sangrador GO, Blanco IS, et al. Epidemiologia de la fractura osteoporotica de cadera en la provincial de Zamora. Rev Esp Salud Publica. 1997;71:357–367
- Azagra R, López-Expósito F, Martin-Sánchez JC, et al. Changing trends in the epidemiology of hip fracture in Spain. Osteoporos Int. 2014;25(4):1267–1274. doi:10.1007/s00198-013-2586-0.
- Azagra R, López-Expósito F, Martin-Sánchez JC, et al. Incidencia de la fractura de fémur en España (1997-2010). Med Clin (Barc). 2015;145(11):465-470. doi: 10.1016/j.medcli.2015.02.023. Epub 2015 May 13.
- Serra JA, Garrido G, Vidan M, Maranon E, Branas F, Ortiz J. Epidemiology of hip fractures in the elderly in Spain. An Med Inter. 2002;19(8):389-395.
- Álvarez-Nebreda ML, Jiménez AB, Rodríguez P, Serra JA. Epidemiology of hip fracture in the elderly in Spain. Bone. 2008;42:278-285.
- Instituto de Información Sanitaria. Es mentadas: La Atención a la Fractura de Cadera en les del SNS [Publicación en Internet]. Madrid: M Sanidad y Política Social; 2010. Disponible en: htt sps.es/estadEstudios/estadisticas/cmbdhome.htm
- Cooper C. The crippling consequences of fractures and their impact on quality of life. Am J Med. 1997;103:12S-17S.
- Lu-Yao GL, Baron JA, Barrett JA, Fisher ES. Treatment and survival among elderly Americans with hip fractures: a population-based study. Am J Public Health. 1994;84(8):1287-1291.
- Alegre-López J, Cordero-Guevara J, Alonso-Valdivielso JL, Fernández-Melón J. Factors associated with mortality and functional disability after hip fracture: an inception cohort study. Osteoporos Int. 2005;16(7):729-736. Epub 2004 Oct 30.
- Vergara I, Vrotsou K, Orive M, Gonzalez N, Garcia S, Quintana JM. Factors related to functional prognosis in elderly patients after accidental hip fractures: a prospective cohort study. BMC Geriatr. 2014;14:124. Published 2014 Nov 26. doi:10.1186/1471-2318-14-124
- González-Zabaleta J, Pita-Fernandez S, Seoane-Pillado T, López-Calviño B, Gonzalez-Zabaleta JL. Dependence for basic and instrumental activities of daily living after hip fractures. Arch Gerontol Geriatr. 2015;60(1):66-70. doi: 10.1016/j.archger.2014.10.020. Epub 2014 Nov 6.
- Caeiro JR, Bartra A, Mesa-Ramos M, et al. Burden of First Osteoporotic Hip Fracture in Spain: A Prospective, 12-Month, Observational Study. Calcif Tissue Int. 2016;100(1):29-39.
- Bartra A, Caeiro JR, Mesa-Ramos M, et al. Coste de la fractura de cadera osteoporótica en España por comunidad autónoma. Rev Esp Cir Ortop Traumatol. 2019;63(1):56-68. doi: 10.1016/j.recot.2018.03.005. Epub 2018 May 21
- Kanis JA on behalf of the World Health Organization Scientific Group. Assessment of osteoporosis at the primary health-care level. Technical Report. World Health Organization Collaborating Centre for Metabolic Bone Diseases, University of Sheffield, UK. 2007
- Ström O, Borgström F, Kanis JA, et al. Osteoporosis: burden, health care provision and opportunities in the EU. A report prepared in collaboration with the International Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA). Arch Osteoporos. 2011;6:59-155. doi: 10.1007/s11657-011-0060-1.
- Riggs BL, Melton LJ. The worldwide problem of osteoporosis: insights afforded by epi- demiology. Bone. 1995;17:505S-511S.
- American Heart Association. Heart and Stroke Facts 1996 Statistical Supplement. Dallas, Texas: American Heart Association; 1996:1.
- American Cancer Society. Cancer Facts & Figures. Oklahoma City, Oklahoma: American Cancer Society; 1996.
- Sattin RW. Falls among older persons: a public health perspective. Ann Rev of Public Health 1992;13: 489–508.
- Gillespie LD, Robertson MC, Gillespie WJ, et al. Interventions for preventing falls in older people living in the community. Cochrane Database Syst Rev. 2009;(2):CD007146. doi: 10.1002/14651858.CD007146.pub2.
- American Academic of Orthopaedics Surgeons (AOOS). Management of hip fractures in the elderly. Evidence based clinical practice Guideline. 2014. Disponible en: http://www.aaos.org/Research/ guidelines/HipFxGuideline.pdf.
- Palm H, Krasheninnikoff M, Holck K, et al. A new algorithm for hip fracture surgery. Reoperation rate reduced from 18 % to 12 % in 2,000 consecutive patients followed for 1 year. Acta Orthop. 2012;83(1):26-30. doi: 10.3109/17453674.2011.652887. Epub 2012 Jan 17.
- González Montalvo JI, Gotor Pérez P, Martín Vega A, et al. The acute orthogeriatric unit. Assessment of its effect on the clinical course of patients with hip fractures and an estimate of its financial impact. Rev Esp Geriatr Gerontol. 2011;46:193–199.
- Vidán M, Serra JA, Moreno C, Riquelme G, Ortiz J. Efficacy of a comprehensive geriatric intervention in older patients hospitalized for hip fracture: A randomized, controlled trial. J Am Geriatr Soc. 2005;53:1476–1482.
- Bottle A, Aylin P. Mortality associated with delay in operation after hip fracture: observational study. BMJ. 2006;332(7547):947-951.
- Kelly-Pettersson P, Samuelsson B, Muren O, et al. Waiting time to surgery is correlated with an increased risk of serious adverse events during hospital stay in patients with hip-fracture: A cohort study. Int J Nurs Stud. 2017;69:91-97. doi: 10.1016/j.ijnurstu.2017.02.003. Epub 2017 Feb 6.
- Fu MC, Boddapati V, Gausden EB, Samuel AM, Russell LA, Lane JM. Surgery for a fracture of the hip within 24 hours of admission is independently associated with reduced short-term post-operative complications. Bone Joint J. 2017;99-B:1216–1222
- Morrissey N, Iliopoulos E, Osmani AW, Newman K.N. Neck of femur fractures in the elderly: Does every hour to surgery count?. Injury. 2017;48(6):1155-1158. doi: 10.1016/j.injury.2017.03.007. Epub 2017 Mar 6.
- Pincus D, Ravi B, Wasserstein D, et al. Association Between Wait Time and 30-Day Mortality in Adults Undergoing Hip Fracture Surgery. JAMA. 2017;318(20):1994-2003.
- Fabi DW. Multimodal Analgesia in the Hip Fracture. J Orthop Trauma 2016;30:S6S11. doi: 10.1097/BOT.0000000000000561.
- Holdgate A, Shepherd SA, Huckson S. Patterns of analgesia for fractured neck of femur in Australian emergency departments. Emerg Med Australas. 2010;22(1):3–8
- Morrison RS, Magaziner J, McLaughlin MA, et al. The impact of post-operative pain on outcomes following hip fracture. Pain. 2003; 103(3):303-311.
- Sahota O, Rowlands M, Bradley J, et al. Femoral nerve block Intervention in Neck of Femur fracture (FINOF): study protocol for a randomized controlled trial. Trials. 2014;15:189. Published 2014 May 24. doi:10.1186/1745-6215-15-189
- Segado Jiménez MI, Bayón Gago M, Arias Delgado J, et al. Eficacia del bloqueo de los nervios obturador y femorocutáneo para analgesia postoperatoria en cirugía de cadera. Rev. Esp. Anestesiol. Reanim. 2009;56:590-597. doi:10.1016/s0034-9356(09)70474-8
- Handoll HH, Cameron ID, Mak JC, Finnegan TP. Multidisciplinary rehabilitation for older people with hip fractures. Cochrane Database Syst Rev 2009;4:CD007125
- Port L, Center J, Briffa NK, Nguyen T, Cumming R, Eisman J. Osteoporotic fracture: missed opportunity for intervention. Osteoporos Int. 2003;14(9): 780–784.
- Ruggiero C, Zampi E, Rinonapoli G, et al. Fracture prevention service to bridge the osteoporosis care gap. Clin Interv Aging. 2015;10: 1035–1042.
- Herrera A, Martínez AA, Ferrandez L, Gil E, Moreno A. Epidemiology of osteoporotic hip fractures in Spain. Int Orthop. 2005;30(1):11-14.
- Hawley S, Kassim Javaid M, Prieto-Alhambra D, et al. Clinical effectiveness of orthogeriatric and fracture liaison service models of care for hip fracture patients: population-based longitudinal study. Age Ageing. 2016;45(2):236-242. doi: 10.1093/ageing/afv204. Epub 2016 Jan 21.
- Walters S, Khan T, Ong T, Sahota O. Fracture liaison services: improving outcomes for patients with osteoporosis. Clin Interv Aging. 2017;12:117-127. doi:10.2147/CIA.S85551
- Liem IS, Kammerlander C, Suhm N, et al. Identifying a standard set of outcome parameters for the evaluation of orthogeriatric co-management for hip fractures. Injury. 2013;44(11):1403-1412. doi: 10.1016/j.injury.2013.06.018. Epub 2013 Jul 21.
- Sáez-López P, González-Montalvo JI, Ojeda-Thies C, et al. Spanish National Hip Fracture Registry (SNHFR): a description of its objectives, methodology and implementation. Rev Esp Geriatr Gerontol. 2018;53(4):188-195. doi: 10.1016/j.regg.2017.12.001. Epub 2018 Feb 14.
DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en la presente revisión.
ranm tv
Fernando Marco Martínez
Real Academia Nacional de Medicina de España
C/ Arrieta, 12 · 28013 Madrid
Tlf.: +34 91 159 47 34 | fmarco@med.ucm.es
Año 2018 · número 135 (03) · páginas 203 a 210
Enviado*: 02.10.18
Revisado: 13.10.18
Aceptado: 15.11.18
* Fecha de lectura en la RANM


