Resumen
El envejecimiento, se caracteriza por el declive de las funciones fisiológicas del organismo a través de una serie cambios genéticos, moleculares, bioquímicos, histológicos y orgánicos modulados por la influencia del medio ambiente y condiciones sociales, educacionales y económicas. El proceso subyacente más importante es una inflamación crónica de bajo grado. Los cambios conducen a una reducción de la reserva funcional de los distintos órganos y sistemas y se manifiestan como síndromes geriátricos que son síntomas sin existencia de enfermedad. Su progresión lleva a una situación de fragilidad con falta de respuesta ante las situaciones de estrés externo, lo que lleva a situaciones de debilidad y dependencia. Las enfermedades crónicas relacionadas con el envejecimiento tienen los mismos mecanismos que el envejecimiento, entre ellas las enfermedades cardiovasculares (ECV) como hipertensión, cardiopatía isquémica, valvulopatías degenerativas, miocardiopatías y trastornos del ritmo. Estas enfermedades y los síndromes geriátricos conducen a un envejecimiento precoz, que dificulta alcanzar la edad media estimada de un envejecimiento normal. Algunos individuos alcanzan un envejecimiento exitoso al superar en buen estado psico físico la décima década. Determinadas medidas preventivas retrasan la aparición de las ECV. El tratamiento con estatinas corrige la dislipemia lo que reduce y retrasa la presencia de complicaciones arteriosclerosas, algunos pacientes que alcanzan niveles muy bajos de LDL-Colesterol siguen presentando procesos CV agudos, que han podido ser corregidos reduciendo el estado inflamatorio residual que presentan. El empleo preventivo de aspirina se ha demostrado eficaz en prevención secundaria en pacientes con alguna ECV previa. Actualmente no hay evidencia de que en individuos sin patología CV previa, la aspirina reduzca la mortalidad ni complicaciones CV. En pacientes diabéticos sin patología CV previa, reduce las complicaciones CV, pero en el mismo grado aumenta las complicaciones hemorrágicas, por lo que su empleo es controvertido. Cinco características del estilo de vida se asocian a mayor longevidad: no haber fumado, una dieta adecuada, un consumo moderado de alcohol, mantener un peso adecuado y hacer ejercicio regular.
Abstract
Aging is characterized by the decline of the physiological functions of the organism through a series of genetic, molecular, biochemical, histological and organic changes modulated by the influence of the environment and social, educational and economic conditions. The most important underlying process is a chronic, low-grade inflammation. The changes lead to a reduction in the functional reserve of the different organs and systems and show some geriatric syndromes that are symptoms without an underlying disease. Its progression leads to a situation of fragility with lack of response to external stress, which leads to weakness and dependence situations. Chronic aged related diseases, including cardiovascular diseases (CVD), such as hypertension, ischemic heart disease, degenerative valvular disease, cardiomyopathies and rhythm disorders, have the same mechanisms as aging. These diseases and geriatric syndromes lead to early aging, which makes it difficult to reach the estimated average age of normal aging. Some people reach a successful aging when they overcome the tenth decade in a good psycho physical state. Certain preventive measures delay the appearance of aging related CVD. The treatment with statins corrects the dyslipidemia which reduces and delays the presence of arteriosclerosis complications. Some patients who reach very low levels of LDL-Cholesterol continue presenting acute CV processes, which have been corrected by reducing the presence of residual inflammatory state. The preventive use of aspirin has been shown effective in secondary prevention in patients with some previous CVD. At present there is no evidence that in individuals without previous CV disease, aspirin reduces mortality or CV complications. In diabetic patients without previous CV pathology, it reduces CV complications, but in the same degree it increases hemorrhagic complications, so its use is controversial. Five characteristics of lifestyle are associated with greater longevity: never having smoked, a proper diet, a moderate consumption of alcohol, maintaining an adequate weight and practice exercise regularly.
Palabras clave: Síndromes geriátricos; Fragilidad; Sarcopenia; Osteopenia; Inflamación de bajo grado; Enfermedades crónicas relacionadas con la edad; Envejecimiento precoz; Envejecimiento Exitoso; Aspirina; Estatinas.
Keywords: Geriatric syndromes; Frailty; Sarcopenia; Osteopenia; Chronic low-grade inflammation; Chronic aged related disease; Early aging; Successful aging; Aspirin; Statins.
INTRODUCCIÓN
El Diccionario de Términos Médicos de la Real Academia Nacional de Medicina de España define la vejez como el período final de la vida humana, caracterizado por el progresivo declive de las funciones fisiológicas en tejidos, órganos, aparatos y sistemas, con cambios cognitivos, afectivos y de personalidad, y pérdida de la capacidad de adaptación del individuo a los factores ambientales negativos que le rodean.
También desde el punto de vista cronológico se considera vejez el período de la vida a partir de los 65 años, pero hay otros criterios como los administrativos, (la edad de jubilación ) u otros socioculturales o sanitarios. Pero determinadas condiciones genéticas y trastornos patológicos, pueden bien retrasar o adelantar el proceso y la edad de envejecimiento.
Los cambios que se van a manifestar en la vejez se producen a todos los niveles en el organismo y comienzan a edades más tempranas, desembocando en la última etapa, la del envejecimiento, en una serie de cambios genéticos, bioquímicos, moleculares, estructurales, histológicos, morfológicos y funcionales que se identifican con la reducción en prácticamente de todas las funciones biológicas del organismo, entre ellas las distintas funciones cardiovasculares, unas de las más importantes puesto que la mayoría son reconocidas como enfermedades orgánicas que conducen al final de la vida del individuo.
SÍNDROMES GERIÁTRICOS Y ENFERMEDADES CRÓNICAS RELACIONADAS CON EL ENVEJECIMIENTO
Todos estos cambios tienen un condicionamiento genético, con modificaciones en los propios genes que promueven o retrasan los cambios en todo el organismo. Sobre esos factores genéticos actúan una serie de factores ambientales, muchos de ellos determinados por el estilo de vida, que aceleran o retrasan los cambios del envejecimiento. Dependiendo de esos determinantes el envejecimiento puede desarrollarse sin patología, o bien, si los factores inciden de forma más agresiva, se pueden producir manifestaciones en forma de enfermedades crónicas relacionadas con la edad (ERE) o de los denominados síndromes geriátricos (SG). Estos son cuadros clínicos sin enfermedad, que se presentan como manifestaciones comunes de muchas enfermedades habituales que aparecen frecuentemente en el anciano y que originan una gran incapacidad funcional en el mismo, aunque no se haya desarrollado una enfermedad con todas las manifestaciones floridas de la misma. Muchos de estos síntomas, como la inmovilidad, la inestabilidad, la incontinencia de esfínteres, impotencia, el deterioro de la memoria, el insomnio, la depresión, la desnutrición, inmunodeficiencia, las alteraciones visuales o auditivas, los trastornos del ritmo intestinal con tendencia al estreñimiento e impactación fecal, van limitando paulatinamente al anciano (1). Estas manifestaciones de todos los órganos y sistemas, de forma progresiva van haciéndose presentes, aunque no se manifiesten como una enfermedad, pero van evidenciando el deterioro progresivo que acompaña al envejecimiento, con una incapacidad funcional. El manejo adecuado de estos SG permiten mejorar la calidad de vida de estas personas.
SÍNDROME DE FRAGILIDAD
Cuando todas las funciones van perdiendo su capacidad de respuesta el anciano muestra signos de los que se denomina Síndrome de Fragilidad pluridimensional. Y como todo lo que acontece de forma fisiológica en el anciano, es un síndrome progresivo, en el que el declinar de las reservas fisiológicas de todos los sistemas fisiológicos de forma más rápida o lenta, sitúa al anciano en una mayor vulnerabilidad o fragilidad, con peor respuesta ante situaciones de estrés externos. Ante la falta de capacidad de respuesta es más fácil que se desencadene la descompensación o enfermedad con necesidad de hospitalización, institucionalización, muerte o caídas que indican la progresiva falta de capacidad para poder atender de forma autónoma sus necesidades básicas. En las situaciones avanzadas pierden su autonomía personal, haciéndole dependiente o discapacitado en las últimas etapas de esta situación de fragilidad (2). Esta pérdida de autonomía por fragilidad puede instaurarse de forma progresiva pero en un 40 % de los casos el inicio puede ser más rápido.
La prevalencia de la fragilidad se estima entre el 40 al 60% de las personas de edad avanzada (3) , aumentando con la edad. Es fácil su detección cuando la fragilidad está muy avanzada, pero los estados pre frágiles son más difíciles de detectar. Existen una serie de incidentes en las personas de edad avanzada que permiten el diagnóstico o la sospecha del avance de la fragilidad, entre ellos factores o indicadores de riesgo, como la propia edad avanzanda, hospitalizaciones, caídas de repetición, pluripatología principalmente osteo muscular, cardiovascular, sensorial o mental, aislamiento social, polimedicación , malnutrición y sedentarismo absoluto. También puede ser sospechada cuando la persona de edad presenta una pérdida incipiente o precoz de funcionalidad, con disminución en la realización de Actividades Básicas o Instrumentales de la Vida Diaria (ABVD, AIVD) o en pruebas sencillas que detecten la limitación de la actividad y función física, que valoran la velocidad de la marcha, el equilibrio y la movilidad, cronometrando el tiempo que tarda en recorrer unos pocos metros.
Inicialmente, Fried describió el síndrome de Fragilidad en función de unos pocos criterios clínicos: pérdida de peso no intencionada, debilidad en la fuerza de presión al estrechar la mano, lentitud en los movimientos (salir por la puerta), sensación de agotamiento físico, y baja actividad física (4). Con ello estableció tres estadíos de fragilidad, el primero un estado pre frágil, lo cumplen los pacientes que presentan un solo criterio. Fragilidad intermedia con dos criterios y Fragilidad avanzada los que tienen tres o más criterios. Es una herramienta de clasificación sencilla, pero se han hecho otras más exhaustivas que clasifican hasta nueve niveles como la de Dalhouse University (5) (Figura 1).

También se añaden marcadores biológicos que ayuden a determinar el estado de prefragilidad, de ellos los de inflamación, inmunosenescencia, endocrinos, metabólicos y trastornos como la sarcopenia, osteopenia, y el deterior cognitivo leve, son los más estudiados. Todas estas circunstancias que se describen como fragilidad, se asocian a peor pronóstico, y mayor mortalidad en cualquier enfermedad cardiovascular y en los distintos tratamiento quirúrgicos o percutáneos (6).
SARCOPENIA
La sarcopenia, es la disminución progresiva de masa, fuerza y función músculo esquelético (Figura 2). Es uno de los fenómenos más generalizados y macroscópicos que se produce con el envejecimiento y en los adultos mayores se asocia con limitación de calidad de vida y actúa como factor de riesgo asociado a discapacidad, fragilidad, pérdida de independencia, morbilidad y mortalidad (4). Los mecanismos que tratan de explicar la sarcopenia son los mismos que los del envejecimiento en general, desde una respuesta inflamatoria prolongada con elevación de marcadores como TNF-α, IL-6, IL-1 y PCR. Fenómenos de inmunosenescencia, estrés oxidativo, reducción de síntesis de NO endotelial, trastornos endocrinos, procesos genéticos con daño en DNA, degradación de proteínas, pérdida de la capacidad regenerativa de células satélite (precursoras de células musculares), disfunción mitocondrial, denervación de la fibra muscular, o aumento de depósito de grasa inter e intra muscular (7,8,9).
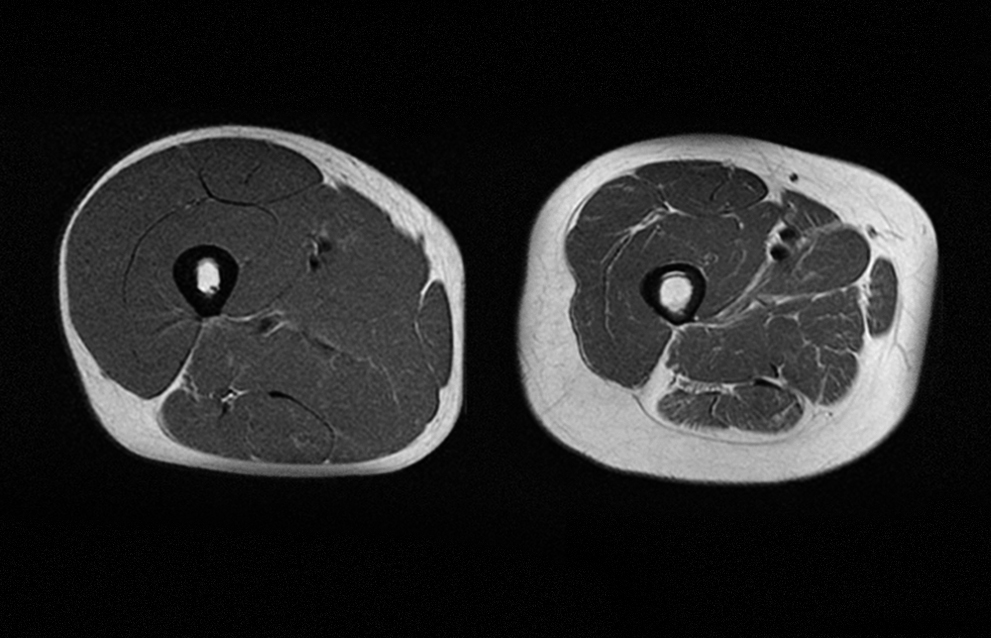
Todos estos cambios y mecanismos actúan como un puente entre el envejecimiento normal y el envejecimiento acelerado.
OSTEOPENIA
Al estado de Sarcopenia se asocia también el de Osteopenia, haciéndose muchas veces inseparable, se caracteriza por una disminución de masa ósea. entre 1,5-2,5% de la masa total, con aumento de reabsorción ósea y puede derivar en una osteoporosis con aumento de las complicaciones y una pérdida de masa superior al 2,5% (Figura 3).
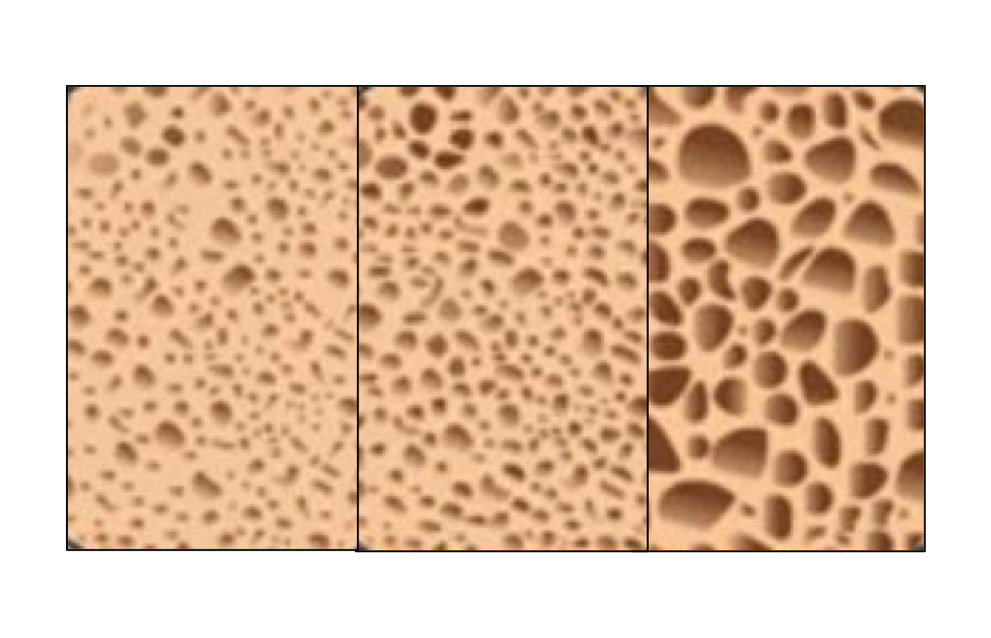
Los mecanismos son similares a los de la sarcopenia, el principal el aumento de inflamación de bajo grado: citoquinas inflamatorias, pro-osteoclastogénicas, (TNF-α e IL-6). Disminución de los factores anabólicos óseos (hormonas gonadales y andrógenos suprarrenales). Se acelera su desarrollo en enfermedades inflamatorias agudas y crónicas, que aumentan la reabsorción ósea y marcadores como el aumento de PCR, se asocia con fracturas espontáneas en ancianos, una de las complicaciones más frecuentes en el síndrome de fragilidad (10,11,12).
DETERIORO COGNITIVO LEVE ASOCIADO CON LA EDAD
Por último en el síndrome de fragilidad se produce un Deterioro cognitivo leve asociado con la edad, que se caracteriza por una disminución de la memoria en la etapa senil, sin una patología neurológica específica que lo explique y que no llega a interferir en la funcionalidad habitual. Es un síndrome, con alteración del nivel cognitivo, que se sitúa entre un envejecimiento normal y la demencia, y cuyos límites, así como niveles de gravedad, siguen sin estar totalmente claros (Figura 4).

Entre las situaciones que aumentan el riesgo de desarrollar este deterioro cognitivo, se encuentran las situaciones de estrés, ansiedad, depresión, el consumo de alcohol, el tabaquismo, la HTA, antecedentes de trauma craneal, enfermedad tiroidea, consumo de drogas y bajo nivel educativo. Es difícil de establecer el diagnóstico debido a que la mayoría de los tests de cribado cognitivo que se aplican están influidos por el nivel cultural y educativo de la persona evaluada. (13,14)
El interés en el síndrome de fragilidad no es solo por confirmar un estado que es fácilmente reconocible en estadios avanzados, sino porque determinadas intervenciones en el estilo de vida y con ejercicio, revierten o retrasan su progresión. Con ello se reducen los riesgos que conlleva este síndrome, como son las caídas, el empeoramiento de la movilidad, la incapacidad para Actividades Básicas Vida Diaria (ABVD), hospitalizaciones y aumento mortalidad en los siguientes 3 años (15).
TRES TIPOS DE ENVEJECIMIENTO
Los cambios que inevitablemente se producen en la vejez, pueden presentarse precozmente, o retrasarse y permitir mantener una buena calidad de vida hasta edades muy avanzadas. Existirían así tres formas de envejecimiento: el normal, que alcanza la edad media estimada de alrededor de los 80 años en la actualidad, el envejecimiento acelerado que comienza a presentar en las décadas de los 50, 60 ó 70 las manifestaciones de ERE y los SGs y el envejecimiento exitoso, que son las personas que superan esa edad media estimada, y llegan a la décima década de la vida e incluso a centenarios. Los estímulos ante los que tiene que reaccionar y responder el organismo de forma más exagerada o atenuada son estímulos estresantes o estresores que inducen las respuestas fisiológicas a esos estímulos.
EL ESTRÉS
El estrés no es más que un estado personal de excesiva activación física y psicológica, relacionada con el esfuerzo necesario para hacer frente a las demandas de una situación determinada: laboral, profesional, financiera, doméstica, procesos vitales, o depresión. Los estímulos físicos son numerosos, desde traumatismos, infecciones, temperaturas extremas, cirugías, dolores crónicos, inmovilizaciones, partos, hemorragias, pérdida de sueño, etc. Entre los psicológicos, ansiedad, emociones, relaciones amorosas, problemas familiares, problemas económicos, etc. Cuando se cronifican, la respuesta del organismo tiene repercusiones negativas para la salud. Estas respuestas se las denominan estrés, respuesta de ataque o huída, reacción general de alarma o síndrome general de adaptación. Este fenómeno fue estudiado hace más de 70 años por el Dr. Selye como síndrome general de adaptación (16) . Los cambios hormonales, principalmente elevación de catecolaminas y la activación del sistema nervioso autónomo, principalmente simpático, se producen con las actividades diarias, que no consideramos estresantes, Las situaciones estresantes, no siempre son negativas o no deseadas, también pueden ser placenteras. Son los estímulos estresantes de bajo grado, ante ellos el organismo emite una respuesta que es inespecífica y que tiene manifestaciones moleculares, bioquímicas, hormonales, físicas, o mentales, que tienen efectos positivos, beneficiosos a nivel celular, orgánico y general del organismo. Los beneficios superan al daño que puede ocasionar la respuesta y conduce a un envejecimiento exitoso o sin patología.
Cuando el estímulo estresante es alto, por encima de un umbral estimado como normal, se produce aumento de estrés oxidativo, inflamación, estrés proteostático, desgaste de los telómeros, alteración del perfil lipídico, con elevación de niveles de LDL colesterol, y reducción de HDL colesterol, aumento de frecuencia cardíaca, tensión arterial y activación plaquetaria, entre otros mecanismos, La respuesta del estrés por debajo de este umbral tendrá efectos protectores para el organismo y el envejecimiento continuará hacia un envejecimiento exitoso. Cuando el estímulo excede ese umbral, los efectos serán más perjudiciales o elevados que el estrés adaptativo y conducirá a un envejecimiento acelerado.
Todos los factores que se expresan en el estrés elevado, son también factores de riesgo cardiovascular que aumentan de forma exponencial la posibilidad de padecer una ECV, que desde esta perspectiva debemos entenderla como una Enfermedad relacionada con el Envejecimiento (ERE).
En el estudio Interheart con 11.119 casos frente a 13.648 controles en 52 países de los cinco continentes mostró que el estrés laboral estaba presente en un 38% más en pacientes que habían sufrido un infarto de miocardio que en los controles y este estrés había sido permanente en más del doble de personas con infarto frente a los controles (17). El estrés en el hogar lo tuvieron un 52% más de pacientes con infarto que los controles, y había sido más permanente también en más del doble que en los controles. El estrés financiero lo presentaba un 33% más de pacientes con infarto que los controles (18). Por tanto el estrés intenso no es solo un proceso que acelere el envejecimiento, sino también responsable de enfermedades relacionadas con la edad como es el infarto agudo de miocardio.
MECANISMOS SUBYACENTES
El envejecimiento, las enfermedades relacionadas con el mismo (ERE), y los síndromes geriátricos (SGs) dependen de la velocidad e intensidad de los procesos celulares y moleculares que son comunes entre ellos, y estos están condicionados por un fondo genético sobre el que actúan de por vida los Factores Ambientales y el Estilo de Vida. El Envejecimiento, ERE y SG son parte de un continuo donde no existen límites precisos y los dos extremos están representados por los centenarios, que en gran parte evitaron o pospusieron la mayoría de las ERE y SG y tuvieron un envejecimiento desacelerado, y los pacientes que sufrieron una o más ERE graves en sus 60 a 80 años y muestran signos de Envejecimiento Acelerado, respectivamente. Entre estos dos extremos, hay un continuo de trayectorias intermedias que representan una especie de área gris (19).
Aunque la medicina aborda el estudio y tratamiento principalmente de las enfermedades relacionadas con el envejecimiento, de cualquier órgano o sistema como una patología independiente del proceso general, los mecanismos básicos son los mismos, comienzan su efecto subclínico muy tempranamente en la vida, y dependiendo de la velocidad de desarrollo tendrán una forma de envejecimiento diferente. Entre los mecanismos básicos compartidos por el envejecimiento y las ECRE y SGs. se encuentran los siete siguientes: adaptación al estrés, pérdida de proteostasis, agotamiento de células madre, trastornos del metabolismo, daño macromolecular, modificaciones epigenéticas e inflamación (20). Describiéndose como mecanismos del daño celular común en los tres tipos de evolución del envejecimiento la inestabilidad genómica, el desgaste de los telómeros, las alteraciones epigenéticas, pérdida de proteostasis, detección desregulada de nutrientes, disfunción mitocondrial, senescencia celular, agotamiento de células madre y comunicación intercelular alterada.
Todos estos mecanismos los comparten el envejecimiento y enfermedades mayores, como cáncer, diabetes, enfermedades cardiovasculares, EPOC, enfermedades reumáticas y enfermedades neurodegenerativas (21).
De todos los mecanismos descritos que acompañan al proceso de envejecimiento, la inflamación crónica de bajo grado (subclínica), es el mecanismo que más frecuentemente se observa en las personas mayores y también en las enfermedades relacionadas con la edad. Sin embargo la inflamación es un mecanismo de defensa y supervivencia de respuesta del sistema inmune innato que puede volverse perjudicial cuando continúa activo durante un tiempo más largo que el programado para proteger la evolución. Lo mismo puede ocurrir con otros programas de los siete mecanismos esenciales descritos anteriormente (22).
RESERVA FUNCIONAL
Todos estos cambios paulatinos y progresivos, genéticos, bioquímicos, moleculares, estructurales histológicos, morfológicos y funcionales sobre los que actúan factores condicionantes ambientales, sociales, educacionales y económicos no representen una enfermedad, pero afectan a la respuesta en la función de cada órgano o sentido que lo manifieste, entre ellas la función cardiovascular. Los cambios son una transición desde la normalidad con mecanismos intrínsecos similares a los que se producen en las enfermedades que se manifiestan a esa edad. No se manifiestan con síntomas aparentes en la actividad habitual, comienzan con una pérdida de la RESERVA FUNCIONAL, que es la diferencia entre la mínima capacidad física o mental para realizar su función normal cotidiana o basal cualquier órgano o sistema y el máximo que se logra alcanzar ante la mayor demanda posible. La reducción progresiva de la misma es la característica más importante que acontece en el envejecimiento (Figura 5).
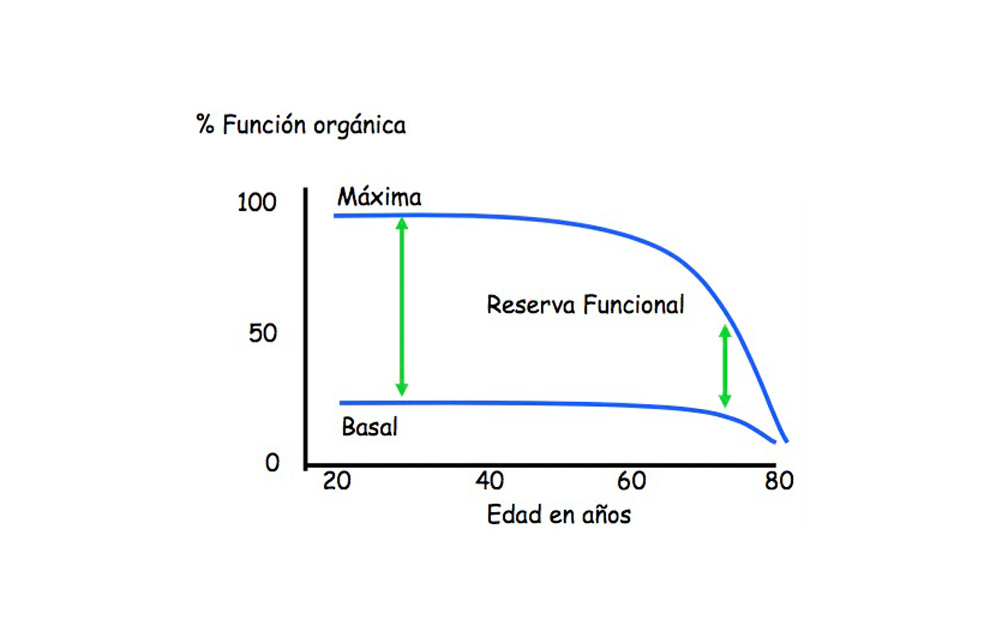
Las enfermedades del aparato cardiovascular reducen la RESERVA CARDIACA que la definimos como el porcentaje máximo de aumento en el gasto cardíaco (GC) que puede alcanzarse en esfuerzo máximo sobre el gasto en reposo. El GC es el volumen latido por la frecuencia cardiaca, en relación a la superficie corporal del individuo (Indice Cardiaco). En el adulto joven sano la reserva cardíaca es del 300 % al 400 %. El funcionamiento del corazón está influido por las demandas de trabajo y la capacidad de la circulación coronaria para cubrir sus necesidades metabólicas. La capacidad del corazón para incrementar su gasto de acuerdo a las necesidades del organismo depende de 4 factores hemodinámicos bien conocidos: Contractilidad, Volumen circulante o precarga, Resistencia al acortamiento o postcarga y Frecuencia Cardiaca.
A pesar de los cambios que se van produciendo en la vejez, el anciano tiene mecanismos que le permiten compensar desde el punto de vista clínico los cambios que se van produciendo, que tan solo limitan la situación en esfuerzos máximos o ante demandas máximas de flujo o actividad cardiovascular, como ocurre en un ejercicio físico extenuante o una enfermedad aguda, como puede ser un cuadro febril o un proceso respiratorio que descompense al paciente, por no presentar una adecuada reserva funcional cardiaca. Cuando los cambios se acentúan se produce el deterioro funcional, que es fácil de establecer por consenso médico en los extremos, o cuando está asintomático o presenta la clínica en reposo. A partir de unos determinados límites establecidos por consenso, comenzamos a hablar de enfermedad, en este caso cardiovascular.
CAMBIOS ESTRUCTURALES Y FUNCIONALES CARDIOVASCULARES
El envejecimiento cardiovascular se caracteriza por los cambios en la estructura y en la función de las distintas partes del sistema, cambios en el control autonómico y por el desarrollo de enfermedades CV características de la edad avanzada. Sin embargo todos estos cambios y enfermedades pueden ver modificada y retrasada su evolución dependiendo principalmente de los cambios en el estilo de vida que adopte la persona y de la prevención que se haga de las mismas.
Los cambios estructurales del sistema CV ocurren a nivel miocárdico, vascular, coronario, del tejido de conducción y de las válvulas (23,24).
Los cambios miocárdicos se caracterizan por el aumento de tamaño y el peso del corazón, debido a la hipertrofia de los cardiomiocitos, aunque disminuye el número de los mismos, lo mismo que la cantidad de elastina y colágeno. Esto conduce al aumento de la masa miocárdica que progresa de 1 – 1,5 gramos por año entre los 30 y 90 años, con engrosamiento de la pared posterior y del septum. También aumenta la grasa pericárdica y se puede producir hasta en el 50% de los individuos de edad avanzada un depósito de amiloide y lipofuscina. El 35% del total de miocitos ventriculares muere entre los 30 y 70 años de edad; esta pérdida es más acentuada en hombres que en mujeres.
El Sistema Vascular se modifica con cambios a prácticamente todos los niveles. Las arterias de grueso calibre se hacen más rígidas y de mayor diámetro. Desde el punto de vista estructural se produce la fragmentación de la elastina en la lámina elástica interna y la media, con un incremento en la cantidad y entrecruzamiento de las fibras de colágeno en la capa media. Por otra parte los cambios a partir del daño de la capa endotelial, conducen al aumento del depósito de lípidos en la capa subendotelial, lo que induce los cambios que llevan a desarrollar el proceso arterioscleroso, que puede llegar a la calcificación de la media arterial, aunque la persona no haya presentado ninguna clínica. Todos estos cambios hacen a las arterias más rígidas, menos elásticas. Localmente, la aorta disminuye su elasticidad, aumenta el calibre y se hace tortuosa. Las arterias coronarias aumentan su longitud y amplitud, y se hacen más tortuosas. Las células endoteliales cambian tanto su morfología como su función, se hacen más susceptibles al daño por estrés oxidativo y radicales libres, conduciendo a la disfunción endotelial.
El aparato valvular, se ve afectado de forma general, principalmente la válvula aórtica, que es la que soporta mayor estrés y presiones más elevadas. Esto conduce a un proceso similar a la arteriosclerosis, por tanto un proceso inflamatorio crónico que produce aumento de la rigidez valvular, fibrosis y calcificación progresiva. Comienza muchas veces por el engrosamiento y formación de nódulos en los márgenes de los velos valvulares. La válvula mitral aunque en menos porcentaje, sufre un proceso degenerativo similar a la válvula aórtica, lo que conduce a la alteración en los músculos papilares, calcificación del anillo y aparato valvular, al acortamiento y adelgazamiento de las cuerdas tendinosas y más tarde elongación y rotura de cuerdas tendíneas. La válvula tricúspide suele degenerar con un engrosamiento nodular fibroelástico ligero. La válvula pulmonar apenas se ve afectada por la edad.
Cambios estructurales en el Sistema de Conducción Cardiaca: A nivel del Nodo sinoauricular se produce una disminución en el número de las células marcapasos, el 90% de las células presentes a los 20 años han desaparecido a los 75 años. Esta reducción de células se acompaña del desarrollo de fibrosis y depósitos de grasa. El Nodo Auriculo Ventricular se ve afectado por aumento de la fibrosis y calcificación del esqueleto fibroso cardíaco (Enfs de Lev y Lenegre) que son responsables de los trastornos de la conducción, o bloqueos aurículo ventriculares. El Sistema de conducción intraventricular con los años presenta una disminución en la densidad de las fibras de conducción.
Todos estos cambios estructurales se acompañan de sus correspondientes cambios funcionales cardiovasculares con el envejecimiento
En primer término el GASTO CARDÍACO , (Volumen latido x frecuencia cardiaca /superficie corporal) tiende a reducirse de forma paulatina. Así entre los 25 a 65 años disminuye un 30% a 40% sobre todo en esfuerzo ( lo que produce la reducción de la reserva funcional del sistema cardiovascular).
El índice cardiaco en reposo se conserva en los hombres, y tiende a disminuir en las mujeres y la frecuencia cardiaca tiende a disminuir en un 25% con el esfuerzo físico.
El LLENADO DIASTÓLICO se altera, por el aumento de la rigidez miocárdica que produce una reducción del 60% del llenado diastólico temprano. El mecanismo es la disminución en la actividad de la bomba ATPasa – calcio del retículo sarcoplásmico, pero también se ve disminuida la relación elastina/colágeno y el 50% de las personas en la novena década presentan depósitos de amiloide y de lipofuscina. Estas alteraciones producen una prolongación del tiempo de relajación miocárdica. Como mecanismo adaptativo se produce aumento de la contracción auricular. En los jóvenes la contracción auricular es responsable del 10% al 20% del llenado ventricular mientras que en los ancianos se dobla, alcanzando el 40% . De forma paralela a estos cambios la presión telediastólica del VI aumenta, siendo responsable de síntomas como la disnea que acompaña al ejercicio en los ancianos. Estos cambios ayudan a mantener la fracción de eyección del VI en reposo, al aumentar la precarga gracias al mecanismo de Frank-Starling. Aún así el llenado diastólico disminuye de forma lineal entre un 6% a 7% por cada década tanto durante el reposo como en ejercicio.
La CONTRACTILIDAD MIOCÁRDICA se ve también alterada, con una prolongación del tiempo de la contracción, debido a una caída de la velocidad de recaptación de calcio por el retículo sarcoplasmático. Esta prolongación se acompaña de una disminución de la velocidad de contracción miocárdica con una reducción de la contractilidad intrínseca, con una menor fuerza de contracción a pesar de que aumenta la respuesta β-adrenérgica que modula el cronotropismo e inotropismo. Estos cambios producen mayor consumo de energía y se acompañan de una prolongación del potencial de acción.
La reserva de FLUJO CORONARIO disminuye de forma gradual debido a al incremento del trabajo cardiaco y una disminución en la capacidad de vasodilatación que responde a una disminución en la síntesis y la liberación de óxido nítrico por el endotelio coronario y aumento en los niveles y el efecto vasoconstrictor de la endotelina-1.
El Sistema Nervioso Autónomo sufre también modificaciones asociadas a la edad avanzada, se produce un incremento de la actividad del sistema nervioso simpático, con una mayor cantidad de neurotransmisores catecolaminas (Epinefrina y norepinefrina), cambios que inducen el incremento de la concentración de las catecolaminas plasmáticas y una menor degradación y recaptación por las terminales nerviosas. El sistema parasimpático reduce su actividad con disminución de la respuesta cronotrópica, inotrópica y vasodilatadora tras estímulo β-adrenérgico.
Todos estos cambios durante el envejecimiento se pueden modificar en parte por el ejercicio. Este es capaz de aumentar el llenado diastólico inicial, aumentar la capacidad aeróbica máxima y la distensibilidad arterial, reduciendo la duración de la relajación cardiaca las resistencias vasculares periféricas. Lo que conlleva un aumento del gasto cardiaco sobre la situación de falta de ejercicio.
Sobre la alteración estructural y funcional que acompaña a la edad, actúan factores genéticos, ambientales y de estilo de vida que aceleran o retrasan los cambios y las manifestaciones que conducen a la enfermedad cardiovascular. Cuando aparece la enfermedad ECV los hace por los mismos cambios y con las mismas características anatomo funcionales que ocurren en el proceso de envejecimiento, con exageración de los procesos de fibrosis, disminución en el número de miocitos, alteración de las células del sistema de conducción cardiaca, cambios en el transporte de calcio transmembrana, disminución del cronotropismo o posibilidad de respuesta a los estímulos adrenérgicos, alteración sintomática tanto de la función sistólica como diastólica, entonces se desarrolla lo que denominamos enfermedad degenerativa cardiovascular con sus distintas manifestaciones.
Todas las ECV, excluyendo las congénitas, con enfermedades que están relacionadas con el envejecimiento, y como hemos señalado tienen mecanismos básicos prácticamente idénticos al proceso general del envejecimiento. Solo que las ECV los desarrollan de forma más rápida e intensa.
Las enfermedades CV más comunes que acompañan al envejecimiento, son la Hipertensión arterial, las Miocardiopatías, dilatadas con la manifestación de la ICC, la hipertrófica, y la restrictiva, principalmente por depósito de amiloide. El tercer grupo de ECV son las lesiones valvulares degenerativas, como la estenosis aórtica, con fibrosis y calcificación progresivas que compromete la función VI y limita la expectativa de vida del paciente. La válvula mitral cuando se ve afectada, ya hemos indicado que puede desarrollar un proceso de calcificación del anillo, que condiciona una estenosis, pero también se afectan las cuerdas que además de la elongación pueden romperse y desarrollar una insuficiencia mitral más o menos grave. El resto de lesiones valvulares son menos frecuentes. La arteriosclerosis con su principal manifestación la cardiopatía isquémica, es la cuarta patología que aparece como manifestación de enfermedad relacionada con la edad, pero otras manifestaciones, como las cerebrales, periféricas o renales son también marcadores de riesgo en los pacientes de edad avanzada. Los trastornos del ritmo aumentan con la edad, los principales, las arritmias supraventriculares, la fibrilación y el Flutter auricular. Ventriculares, extrasistolia, taquicardia y fibrilación ventricular y por último los bloqueos bien sino-auriculares (enf. de seno) y a nivel aurículo ventricular, ambos trastornos responsables de la implantación de marcapasos tan frecuente en personas, ya pacientes, de edad avanzada. No nos detendremos en la descripción de estos procesos porque no es el objeto de esta breve revisión.
PREVENCIÓN DE LAS ENFERMEDADES CARDIOVASCULARES RELACIONADAS CON EL ENVEJECIMIENTO
Tanto los síndromes geriátricos como las enfermedades crónicas relacionadas con la edad, bien manejados pueden retrasar la velocidad del envejecimiento. Para ello determinadas formas de estilo de vida y tratamientos médicos que contrarrestan el deterioro de los mecanismos de las Enfermedades Crónicas Relacionadas con el Envejecimiento y los síndromes geriátricos disminuirán la velocidad de envejecimiento y la persona tendrá más posibilidades de alcanzar un envejecimiento exitoso.
Debemos volver a recordar cuales son los mecanismos etiopatogénicos que subyacen en los procesos que conducen a las ECV, que ya hemos señalado que son los mismos que presenta el envejecimiento. Nos interesan a los clínicos, principalmente los que pueden ser manejados con tratamientos preventivos para evitar su aparición, avance o complicaciones. El primero de estos mecanismos es la inflamación crónica de bajo grado. La arteriosclerosis es un proceso inflamatorio de bajo grado que afecta a las arterias elásticas y musculares de mediano y gran calibre, que pueden conducir a isquemia coronaria, cerebral, o de extremidades, con infartos de miocardio o cerebrales como principales complicaciones (25,26). La presencia de factores de riesgo CV, conduce como primera manifestación de la arteriosclerosis a la disfunción endotelial (DE) como primera manifestación de la arteriosclerosis que se puede reconocer muy precozmente en la vida del individuo. En la DE no existe ninguna alteración estructural en las células endoteliales, pero estas células, que son muy activas metabólicamente, sintetizan y liberan un gran número de moléculas que intervienen en la homeostasis del sistema cardiovascular, entre ellas sustancias vasoconstrictoras – antiagregantes como tromboxano y endotelina y vasodilatadoras como prostaciclina y óxido nítrico (NO), que mantienen el tono vascular correcto y la correcta relación de las plaquetas y el endotelio. Cuando se altera el endotelio, lo que se altera es la capacidad de mantener un tono relajado dependiente de la liberación de NO ante un estímulo químico o mecánico, manteniendo sin embargo la capacidad de relajar el músculo liso vascular con la administración del NO exógeno (con un nitrovasodilatador, como Nitroglicerina, Nitroprusiato sódico u otro nitrato). La DE será tanto más importante cuanto más daño tenga esta capa crucial en la homeostasis vascular, alterando todas las funciones que regula el endotelio, desde los mecanismos antiinflamatorios a la interacción con los elementos formes, principalmente las plaquetas (27) . Uno de los marcadores de inflamación de bajo grado son los niveles plasmáticos de PCR (proteína C reactiva) un reactante de fase aguda, que está elevado en los procesos inflamatorios sistémicos, como la misma arteriosclerosis.
En 1997, se analizaron un grupo de 543 hombres aparentemente sanos que participan en el Estudio de salud de los médicos americanos (28) (Figura 6), en los que posteriormente se desarrolló infarto de miocardio, accidente cerebrovascular o trombosis venosa, y en 543 participantes del estudio que no informaron de haber desarrollado enfermedad vascular durante el período de seguimiento superior a ocho años. Los sujetos se asignaron al azar para recibir aspirina o placebo al comienzo del ensayo (29) Pues bien, la concentración plasmática de proteína C reactiva predijo el riesgo de infarto de miocardio y accidente cerebrovascular.

Y como dato más sugestivo la reducción asociada con el uso de aspirina en el riesgo de un primer infarto de miocardio parece estar directamente relacionada con el nivel de proteína C reactiva, lo que aumenta la posibilidad de que los agentes antiinflamatorios puedan tener beneficios clínicos para prevenir la enfermedad cardiovascular.
Del mismo modo que se ha demostrado la inflamación como proceso subyacente en la arteriosclerosis y sus complicaciones, también se ha comprobado la presencia de datos de inflamación sistémica como la artritis reumatoide en trastornos del ritmo (30). Se invocan mecanismos que explican el sustrato pro-arritmogénico, achacando a la activación inflamatoria sistémica crónica, el ser capaz de promover directamente arritmias como el acelerar el desarrollo de la cardiopatía isquémica y la insuficiencia cardíaca congestiva, y directamente, al afectar la electrofisiología cardíaca (31).
Del mismo modo se comporta el tejido valvular en los pacientes de edad avanzada, como un proceso inflamatorio, similar al arterioscleroso, que conduce a la esclerosis o fibrosis y llega a la calcificación de los aparatos valvulares con estenosis aórtica severa principalmente, pero también con posible afectación similar de la válvula mitral (32).
ESTATINAS Y MANEJO DE LA INFLAMACIÓN VASCULAR
El manejo de la arteriosclerosis y su prevención y con ello de la cardiopatia isquémica ha tenido su exponente principal en el desarrollo de las estatinas como fármacos hipolipemiantes, habiendo conseguido reducciones significativas del riesgo coronario, tanto en prevención primaria, como secundaria después de síndromes coronarios agudos o accidentes cerebrovasculares. Se ha demostrado que la reducción en prevención secundaria por debajo de niveles de LDL de 70 y posteriormente 50 mg% ha producido una reducción de riesgo (33). Esto se ha visto corroborado con el empleo de los anti PCSK9 capaces de reducir los niveles de colesterol LDL por debajo de 30 mg % y con ello en prevención secundaria conseguir mayores reducciones de los futuros eventos (34) . La reducción de riesgo de nuevos eventos se ve complementada por estudios que demuestran que se reduce también el nivel del volumen de la placa arteriosclerótica (Figura 7).
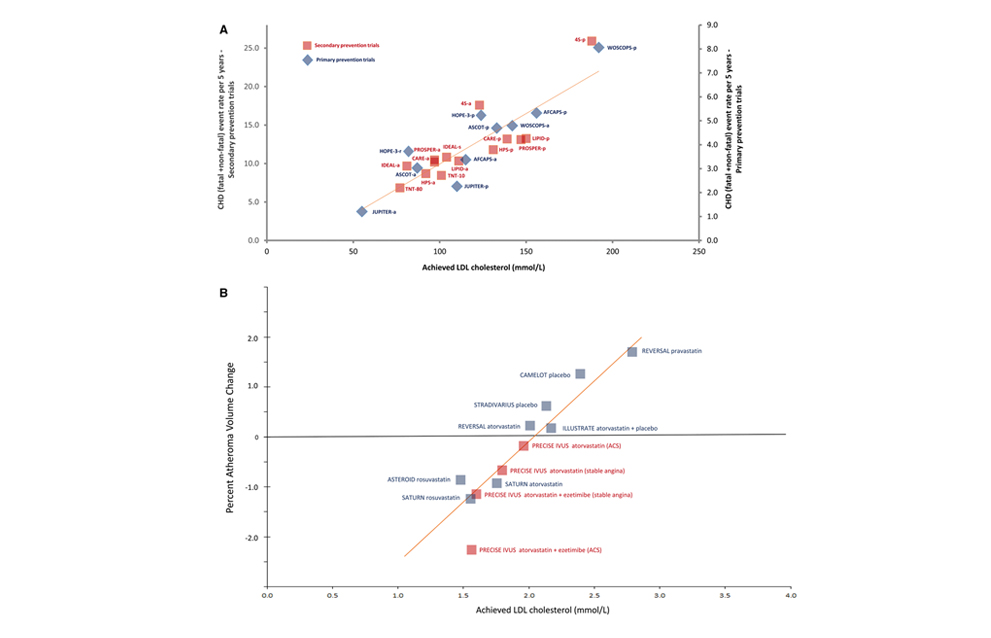
Sin embargo tras los agresivos tratamientos con estatinas, los pacientes con aterosclerosis de alto riesgo pueden clasificarse como de riesgo residual dependiente de colesterol (colesterol de lipoproteínas de baja densidad en tratamiento (LDL-C ≥70 mg / dL), riesgo residual dependiente del estado inflamatorio residual (tras tratamiento niveles de proteína C reactiva de alta sensibilidad elevados ( hsCRP ≥2 mg / L), de ambas condiciones, o de ninguna. En los ensayos más recientes de reducción de lípidos, hay aproximadamente el doble de individuos en los que la principal necesidad clínica no satisfecha es el riesgo inflamatorio residual en comparación con el riesgo de colesterol residual. La investigación traslacional más actual se realiza sobre los mediadores inflamatorios que están en el inicio, la progresión y la ruptura de la placa, lo que es crucial tanto para la comunidad de biología vascular como en última instancia, para la atención del paciente (35) . En este sentido, por primera vez se ha podido demostrar que el empleo de un antiinflamatorio, un anticuerpo monoclonal anti
interleukina-1β, el Canakinumab, en pacientes con un infarto de miocardio previo y niveles de hsPCR superiores a 2 mg/l, se asocia a a una reducción en el número de complicaciones cardiovasculares, aunque no reducía el número de muertes y esto es independiente de la reducción del nivel de colesterol (36).
VALOR DE LA ASPIRINA EN LA PREVENCIÓN CARDIOVASCULAR
El otro tratamiento preventivo que se viene empleando por más de 30 años, es la administración de aspirina a dosis bajas, alrededor de 1 mg/kg de peso y día. Esto desde que se demostró que la aspirina actúa bloqueando las prostaglandinas proagregantes y vasoconstrictoras como la tromboxano A2, y consiguiendo el aumento comparativo de la prostaglandina opuesta, vasodilatadora y antiagregante, la prostaciclina (37,38). A pesar del amplio uso y demostrada eficacia que tiene la aspirina en la prevención de complicaciones trombóticas cardiovasculares (39), el uso en pacientes de edad avanzada en prevención primaria ha sido recientemente puesto en duda, dado que no ha conseguido demostrar eficacia superior a placebo en estos pacientes con riesgo cardiovascular bajo (40) (Figura 8).
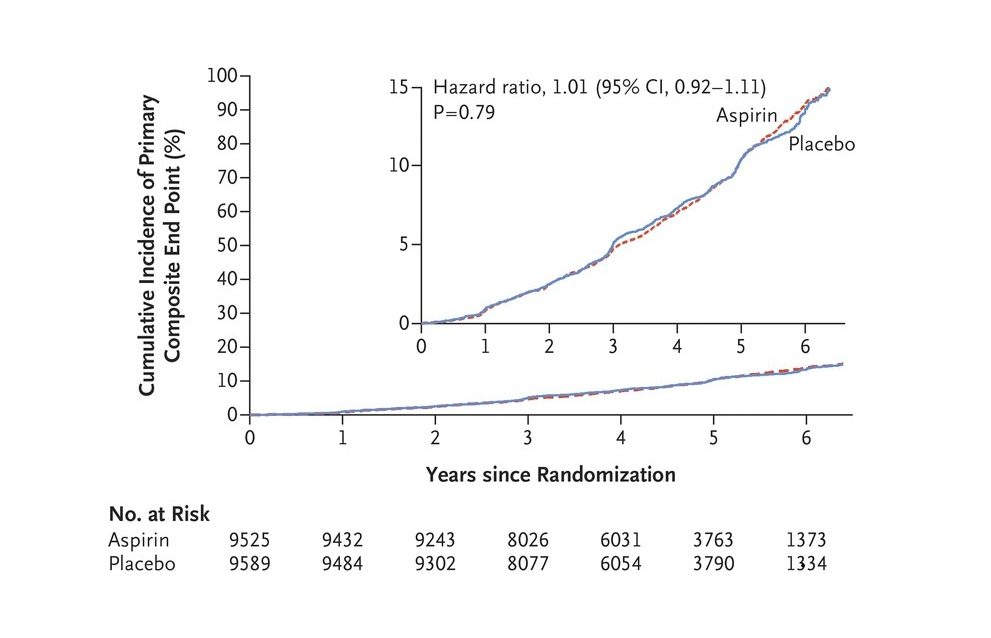
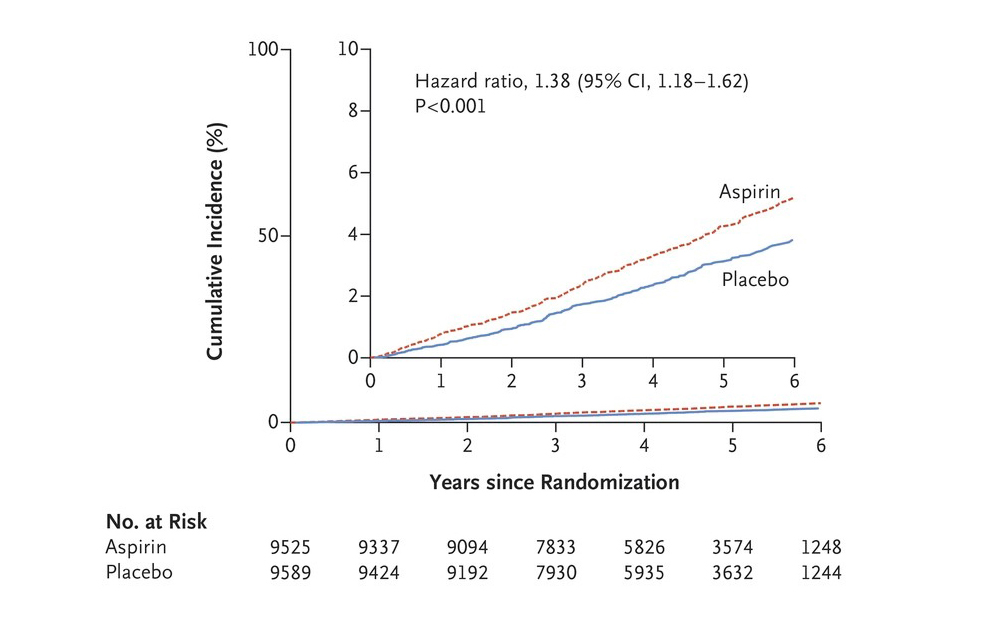
Incluso el estudio ASPRE ha mostrado una mortalidad por todas las causas superior en las personas mayores aparentemente sanas que recibían aspirina frente a las que recibieron placebo, y esto se produjo principalmente por el aumento en la tasa de muertes por cáncer entre los tratados con aspirina, lo que incluso cuestiona hallazgos previos en sentido opuesto. Además los pacientes mayores tratados con aspirina tenían una incidencia claramente mayor de hemorragias graves (ictus, o que precisaron transfusión, motivaron retraso en el alta hospitalaria o muerte) (41) (Figura 9).
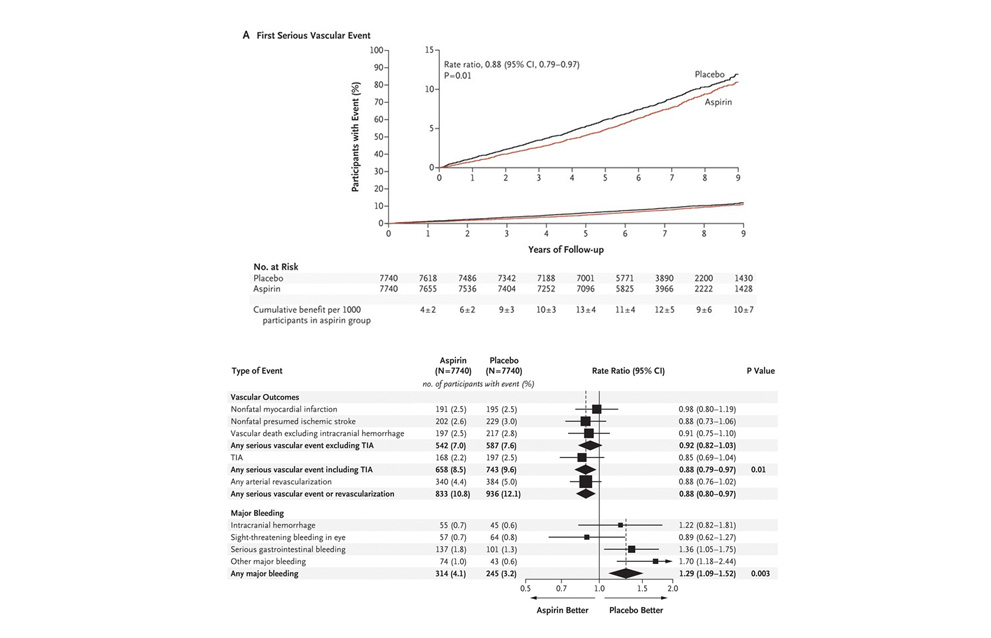
Sin embargo en el grupo de pacientes mayores diabéticos sin enfermedad cardiovascular la aspirina si mostró una evidente prevención de ECV al inicio del ensayo. Pero los beneficios absolutos están contrarrestados por el riesgo de sangrado (Figura 10).
La aspirina a baja dosis no redujo el riesgo de cáncer gastrointestinal u otros tipos de cáncer lo que ha de tomarse con prevención ya que existen trabajos previos donde sí se producía reducción en la incidencia de cáncer (42).
En resumen de varios ensayos randomizados en que se incluyen más de 150.000 pacientes, la aspirina en individuos sanos sin aterosclerosis conocida no produce beneficio evidente, no reduce la mortalidad, aunque posiblemente esté asociada con una modesta reducción en riesgo de infarto de miocardio. Además produce un mayor riesgo de sangrado, incluyendo hemorragia intracraneal. Por todo esto en 2018 debemos concluir que el uso rutinario de aspirina en prevención primaria necesita ser reconsiderada (43) y que las indicaciones quedarían del siguiente modo:
- Reduce significativamente la mortalidad y morbilidad CV en pacientes con ECV previa (Secundaria), por tanto está indicada en estas situaciones.
- Previene complicaciones CV graves en diabéticos sin ECV evidente, aunque aumenta el riesgo de hemorragia.
- No produce reducción del riesgo en prevención primaria en personas mayores aparentemente sanas.
- Posiblemente reduce el riesgo de cáncer colorrectal a largo plazo (> 10 años de tratamiento).
- La valoración para decidir sobre su empleo debe ser global y en cada individuo se debe incluir el riesgo para cada resultado (complicaciones cardiovasculares, cáncer colorrectal, sangrado y mortalidad total); también se debe estimar el interés del paciente en seguir una terapia muy prolongada en el tiempo con los resultados que ahora conocemos, y valorar el aumento inmediato del riesgo de hemorragia frente al posible beneficio muy a largo plazo en las enfermedades cardiovasculares y el cáncer.
- En mayores de 70 años el balance puede tener un peso mayor en los daños que en los beneficios (más hemorragias y beneficios muy tardíos).
La decisión para la prevención primaria debe ser discutida entre los pacientes y sus médicos (44).
ESTILO DE VIDA EN EL RETRASO DEL ENVEJECIMIENTO Y APARICIÓN DE LAS ENFERMEDADES CARDIOVASCULARES
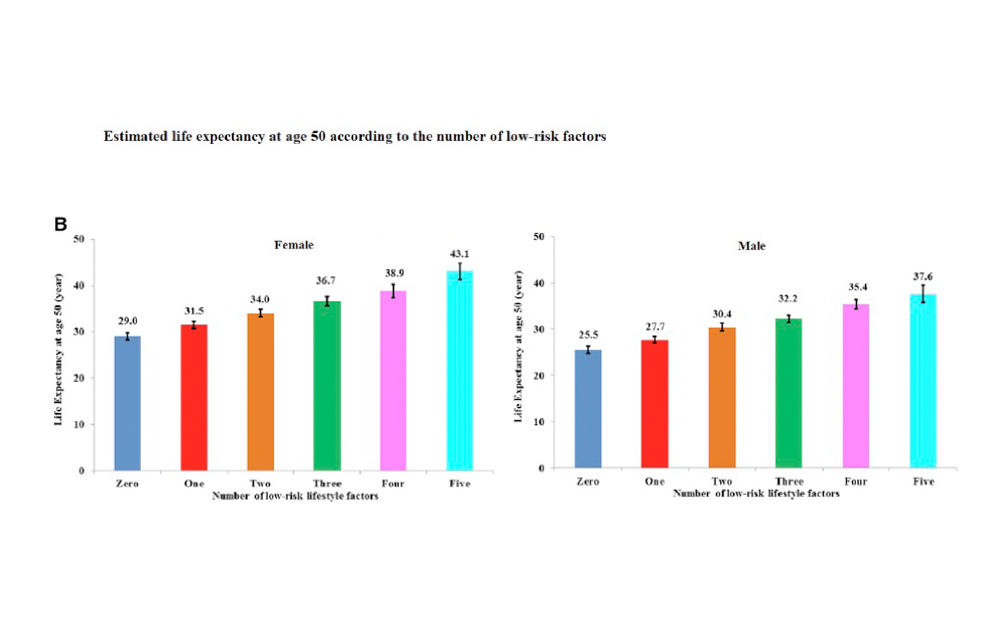
El otro gran pilar del envejecimiento exitoso es el tipo de estilo de vida que haya practicado el individuo. Desde hace 70 años conocemos los factores de riesgo cardiovascular, que aceleran tanto las ECV, como el cáncer o las neurodegenerativas, pero existen normas beneficiosas en el estilo de vida que se han mostrado claramente capaces de retrasar el envejecimiento y la muerte. Recientemente un nuevo estudio ha hecho hincapié en estos factores (45). Este estudio se basó en el análisis de las 78 865 mujeres incluidas en los años 80 en el Nuses´s Health Study y 44 354 varones del Health Professionals Follow-Up Study (1986 – 2014). En resumen tras 34 años de seguimiento hubo 42.167 muertes. Valoraron la adherencia de todos los individuos a 5 Factores de Estilo de Vida de Bajo Riesgo (FEVBR). Estos eran :1 – No haber fumado nunca, 2 – Mantener un peso saludable (IMC 18.5 to 24.9 kg/m2). 3 – realizar actividad física regular (AFR) (≥30 min/d, AFR moderada – intensa), 4 – LLevar una dieta saludable y 5 – haber hecho un consumo moderado de alcohol. De acuerdo con la adherencia a estos factores, desde 0 a los 5 se encuentra una expectativa de vida con un aumento lineal. Así las mujeres que no tuvieron ninguno de esos factores protectores, llegaron a vivir 29 años de media, mientras que los varones sin controlar ninguna de estas situaciones, llegaban a vivir 25,5 años.
La relación con la expectativa de vida, tenía un aumento lineal conforme aumentan el número de factores a los que están adheridos, llegando a vivir 14 años más las mujeres y 12,2 años más los varones con los cinco factores asociados a su estilo de vida (Figura 11).
VALOR DEL EJERCICIO REGULAR
Dentro de estos factores asociados a un mayor retraso en el envejecimiento, y aumento de la longevidad, se encuentra el ejercicio. Existen numerosos estudios que han demostrado una reducción en la mortalidad en relación con la práctica de ejercicio de moderada intensidad. Así en el estudio Copenhagen City Heart Study dividieron las personas incluidas en el mismo en 5 grupos: no corredores y 4 cuartiles de corredores según el tiempo de ejecución semanal en minutos. Las tasas de mortalidad se ajustaron según la edad de referencia, el sexo y el año de examen. Se evidenció que las personas con una vida sedentaria presentan una mortalidad estimada en 45 por 10.000 personas / año (46) , bajando a 33 por 10.000 si realizaban 60 minutos de ejercicio a la semana, y a unos 28 y 27 por 10000 cuando el ejercicio eran entre 60 y 90 minutos o entre 90 y 150 min. a la semana. Sin embargo se producía una elevación del riesgo en aquellos corredores de más de 150 min a la semana (36/ 10.000 personas/año). Esto ocurría en la población general y en pacientes con antecedentes de distintas enfermedades como cáncer, cardiopatía isquémica, ictus, EPOC, diabéticos, alzheimer,etc. Esta relación del aumento de la longevidad con el ejercicio se ha visto confirmada en otros estudios. En una análisis conjunto de 12 de estos estudios (47) se analizaron las pautas de actividad física y las respuestas a 5 niveles de ejercicio (horas /semana. Ligero, moderado o vigoroso). Se vio el Riesgo Relativo (RR) con Reducción de la mortalidad por cualquier causa en forma dosis /respuesta de niveles de ejercicio: Se concluye que la dosis de ejercicio recomendado es de 2,5 h a la semana. Pero a cada paciente se le debe hacer una recomendación individualizada con 3 características principales: Intensidad, duración y frecuencia. Como conclusión se confirma que dosis relativamente pequeñas de ejercicio de rutina tienen la potencialidad para conferir beneficios significativos para la salud.
Aunque aquí estemos analizando la salud, principalmente desde el punto de vista cardiovascular, la mejoría que produce el ejercicio se extiende también a los aspectos cognitivos de la persona (48). El ejercicio durante al menos 52 horas en 25 semanas en sesiones de alrededor de una hora en adultos de edad avanzada, con y sin deterioro cognitivo, se asocia con mejoría en su estado cognitivo. Los tipos de ejercicio soportados por las pruebas son aeróbicos, de resistencia (fuerza), ejercicios mente-cuerpo o combinaciones de estas intervenciones.
Hay 1.000 ensayos clínicos, 174 revisiones sistemáticas y 50 metaanálisis, que examinan los efectos del ejercicio sobre la función cognitiva en adultos mayores.
Finalizamos recordando que otro de los factores asociados con el estilo de vida saludable, es el no haber fumador, pero que el fumador a cualquier edad, cuando deja de fumar, reduce el riesgo de muerte por cardiopatía isquémica a la mitad en dos años y se iguala al de los que nunca han fumado en 10 años, y por último recordar que en la prevención primaria en la edad avanzada se cuestiona actualmente el empleo de aspirina, por tanto en 2018, más allá del mantenimiento de la dieta, el ejercicio y dejar de fumar, la mejor estrategia para el uso de la aspirina, en la prevención primaria de la enfermedad cardiovascular, puede ser simplemente prescribir una estatina en su lugar (49).
BIBLIOGRAFÍA
- Franceschi C, Garagnani P, Morsiani C et al. The Continuum of Aging and Age-Related Diseases: Common Mechanisms but Different Rates. Front. Med. 5:61. doi: 10.3389/fmed.2018.00061.
- Abizanda P, Gómez-Pavón J, Martín Lesende I, Baztán JJ. Detección y prevención de la fragilidad: una nueva perspectiva de prevención de la dependencia en las personas mayores. Med Clin (Barc) 2010; 135: 713-719.
- Metzelthin SF, Daniëls R, van Rossum E, de Witte L, van den Heuvel WJA, Kempen G. The psychometric properties of three self-report screening instruments for identifying frail older people in the community. BMC Public Health 2010, 10: 176.
- Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: Evidence for a phenotype. J Gerontol Med Sci. 2001; 56:M146–56
- Juma S, Taabazuing MM, Montero Odasso M. Clinical Frailty Scale in an Acute Medicine Unit: a Simple Tool That Predicts Length of Stay. Can Geriatr J. 2016; 19: 34–39.
- P. Díez-Villanueva, Arizá-Solé A, Vidán T et al. Recomendaciones de la Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología para la valoración de la fragilidad en el anciano con cardiopatía . Rev Esp Cardiol. 2019; 72:63–71.
- Scicchitano BM, Pelosi I, Sica G, Musarò A. The physiopathologic role of oxidative stress in skeletal muscle. Mech Aging Dev 2017; 170: 37– 44. doi:10.1016/j.mad.2017.08.009.
- Nelson G, Kucheryavenko O, Wordsworth J, von Zglinicki T. The senescent bystander effect is caused by ROS-activated NF-κB signalling. Mech Aging Dev 2017; 170: 30-36. doi.org/10.1016/j.mad.2017.08.005.
- Barberi L, Scicchitano BM, De Rossi M, et al. Age-dependent alteration in muscle regeneration: the critical role of tissue niche. Biogerontology. 2013; 14: 273–292. doi:10.1007/s10522-013-9429-4.
- Faienza MF, Ventura A, Marzano F, Cavallo L. Postmenopausal osteoporosis: the role of immune system cells. Clin Dev Immunol (2013) 2013:575936. doi:10.1155/2013/575936.
- Eriksson AL, Moverare-Skrtic S, Ljunggren O, Karlsson M, Mellstrom D, Ohlsson C. High – sensitivity CRP is an independent risk factor for all fractures and vertebral fractures in elderly men: the MrOS Sweden study. J Bone Miner Res (2014) 29:418-423. doi:10.1002/jbmr.2037.
- Straub RH, Cutolo M, Pacifici R. Evolutionary medicine and bone loss in chronic inflammatory diseases – a theory of inflammation-related osteopenia. Semin Arthritis Rheum 2015; 45: 220–228. doi:10.1016/j.semarthrit. 2015.04.014.
- Valls-Pedret C, Molinuevo JL, Rami L. Diagnóstico precoz de la enfermedad de Alzheimer: fase prodrómica y preclínica. Rev Neurol 2010; 51: 471-480.
- Mora-Simón S, García-García R, Perea-Bartolomé V et al. Deterioro cognitivo leve: detección temprana y nuevas perspectivas. Rev Neurol 2012; 54: 303-310.
- Bergman H, Ferrucci L, Guralnik J, et al. Frailty: an emerging research and clinical paradigm – issues and controversies. J Gerontol A Biol Sci Med Sci 2007; 62:731-737. doi:10.1093/ gerona/62.7.731.
- Selye H. The general adaptation syndrome and the diseases of adaptation. J Clin Endocrinol Metab. 1946;6:117-230.
- Yusuf S, Hawken S, Ôunpuu S, et al, “Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study,” Lancet, 2004; 364 (9438): 937-952.
- Rosengren A, Hawken S, Ounpuu S, et al, for the INTERHEART investigators. Association of psychosocial risk factors with risk of acute myocardial infarction in 11119 cases and 13648 controls from 52 countries (the INTERHEART study): case-control study. Lancet. 2004;364 (9438):953-962.
- Franceschi C, Garagnani P, Morsiani C et al. The Continuum of Aging and Age-R ated Diseases: Common Mechanisms but Different Rates. Front. Med. 5:61. doi: 10.3389/fmed.2018.00061.
- Kennedy BK, Berger SL, Brunet A, et al. Geroscience: linking aging to chronic disease. Cell (2014) 159(4):709–713. doi:10.1016/j.cell.2014.10.039.
- López-Otín C, Blasco MA, Partridge L, Serrano M, Kroemer G. The Hallmarks of Aging. Cell 2013;153:1194-1217.DOI: 10.1016/j .cell. 2013.05.039.
- Franceschi C, Garagnani P, Morsiani C et al. The Continuum of Aging and Age-R ated Diseases: Common Mechanisms but Different Rates. Front. Med. 5:61. doi: 10.3389/fmed.2018.00061.
- Ocampo, JM; Gutiérrez, J. Envejecimiento del sistema cardiovascular .Rev. Col. Cardiol. 2005; 12: 53-63.
- Ribera Casado JM. ¿Sabemos más cosas acerca del envejecimiento cardiaco?. En El mundo cambiante de la cardiología geriátrica. Edit: JM Ribera Casado, Pedro Gil Gregorio. Clínicas Geriátricas Madrid. Editores Médicos SA. Madrid. 2006. pp11-24.
- Ross R. Atherosclerosis — An Inflammatory Disease. N Engl J Med 1999; 340:115-126.
- Pearson TA, Mensah GA, Alexander RW et al. Markers of Inflammation and Cardiovascular Disease Application to Clinical and Public Health Practice: A Statement for Healthcare Professionals From the Centers for Disease Control and Prevention and the American Heart Association. Circulation. 2003;107:499–511.
- Berrazueta JR. Fisiopatología de la disfunción endotelial. En Endotelio vascular y estatinas. Ed: José Tuñón y Jesús Egido. Madrid Ed Línea de Comunicación- Madrid. ISBN 84-933399-6-2. 2005.
- Steering Committee of the Physicians’ Health Study Research Group. Final report on the aspirin component of the ongoing Physicians’ Health Study. N Engl J Med 1989;321:129-135.
- Ridker PM1, Cushman M, Stampfer MJ, Tracy RP, Hennekens CH.. Inflammation, aspirin, and the risk of cardiovascular disease in apparently healthy men. NEngJ Med 1997;336:973-979.
- Lazzerini PE, Capecchi PL, Laghi-Pasini F. Systemic inflammation and arrhythmic risk: lessons from rheumatoid arthritis. Eur Heart J (2017) 38, 1717–1727
- Van Linthout S, Tschöpe C. Inflammation – Cause or Consequence of Heart Failure or Both? Curr Heart Fail Rep. 2017;14:251-265. doi: 10.1007/s11897-017-0337-9.
- Kodali SK, Velagapudi P, Hahn RT, Abbott D, Leon MB. Valvular Heart Disease in Patients ≥80 Years of Age. J Am Coll Cardiol. 2018 8;71(18):2058-2072. doi: 10.1016/j.jacc.2018.03.459.
- Ference BA, Ginsberg HN, Graham I et al, Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J. 2017;38(32):2459-2472. doi: 10.1093/eurheartj/ehx144.
- Packard CJ. . LDL cholesterol: How low to go?. Trends Cardiovasc Med. 2018;28:348-354. doi: 10.1016/j.tcm.2017.12.011.
- Ridker PM. How Common Is Residual Inflammatory Risk?. Circ Res. 2017 ;120:617-619. doi: 10.1161/CIRCRESAHA.116.310527.
- Ridker PM, Everett BM, Thuren T, et al for the CANTOS Trial Group. Antiinflammatory Therapy with Canakinumab for Atherosclerotic Disease. N Engl J Med 2017; 377:1119-1131. DOI: 10.1056/NEJMoa1707914.
- Moncada S. Adventures in pharmacology, aspirin, prostacyclin and nitric oxide. Acta Cardiol. 2004;59 Suppl 1:47-50.
- Bunting S, Moncada S, Vane JR. The prostacyclin–thromboxane A2 balance: pathophysiological and therapeutic implications. Br Med Bull. 1983 39:271-276.
- Patrono C, García Rodríguez LA, Landolfi R, M.D., Baigent C, Low-Dose Aspirin for the Prevention of Atherothrombosis. N Engl J Med 2005;353:2373-2383,
- McNeil JJ, Woods R, Nelson MR, et al, for the ASPREE Investigator Group. Effect of Aspirin on All-Cause Mortality in the Healthy Elderly . N Engl J Med 2018;379:1519-1528. DOI: 10.1056/NEJMoa1803955.
- McNeil JJ, Wolfe R, Woods RL, et al for the ASPREE Investigator Group. Effect of Aspirin on Cardiovascular Events and Bleeding in the Healthy Elderly. N Engl J Med 2018; 379:1509-1518 DOI: 10.1056/NEJMoa1805819.
- The ASCEND Study Collaborative Group. Effects of Aspirin for Primary Prevention in Persons with Diabetes Mellitus. N Engl J Med 2018;379:1529-1539. DOI: 10.1056/NEJMoa1804988).
- Mahmoud AN, Gad MM , Elgendy AY, Elgendy IY, Bavry AA. Efficacy and safety of aspirin for primary prevention of cardiovascular events: a meta-analysis and trial sequential analysis of randomized controlled trials. European Heart J (2018) 1–11 doi:10.1093/eurheartj/ehy813.
- Spencer FA , Guyatt G. Aspirin in the primary prevention of cardiovascular disease and cancer . UpToDate. last updated: Nov 02, 2018.
- Li Y, Pan A, Wang DD, et al. Impact of Healthy Lifestyle Factors on Life Expectancies in the US Population. Circulation. 2018;137. DOI: 10.1161/CIRCULATIONAHA.117.032047 .
- Duck-chul Lee, Carl J. Lavie, Rajesh Vedanthan. Optimal Dose of Running for Longevity : Is More Better or Worse? JACC 2015 65: 420-422.
- Wasfy MM, Baggish AL. Exercise Dose in Clinical Practice. Circulation. 2016; 133: 2297-2313. DOI: 10.1161/ CIRCULATIONAHA. 116.018093.
- Gomes-Osman J , Cabral DF, Morris TP, et al. Exercise for cognitive brain health in aging. A systematic review for an evaluation of dose. Neurol Clin Pract 2018; 8: 257-265.
- Ridker PM. Should Aspirin Be Used for Primary Prevention in the Post-Statin Era?. N Engl J Med 2018, 379: 1572 -1574.
DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en la presente revisión.
ranm tv
José Ramón de Berrazueta Fernández
Real Academia Nacional de Medicina de España
C/ Arrieta, 12 · 28013 Madrid
Tlf.: +34 91 159 47 34 | joseramon@berrazueta.com
Año 2018 · número 135 (03) · páginas 266 a 280
Enviado*: 04.12.18
Revisado: 14.12.18
Aceptado: 16.01.19
* Fecha de lectura en la RANM


