Resumen
La técnica del colgajo conjuntival fue descrita por Gundersen en 1958 y posteriormente modificada por Paton. Sus indicaciones incluyen adelgazamiento o perforación corneal y queratopatías infecciosas, tratándose de un procedimiento potencialmente reversible. El acceso a tejidos como córneas donantes o membranas amnióticas han relegado la técnica a casos con escaso potencial visual y previos a la evisceración.
Se presentan dos casos, el primero con historia de dos queratoplastias penetrantes por queratitis herpética recidivante, con perforación central del botón corneal. El segundo caso trata de un absceso corneal por Pseudomona Aeruginosa con mala respuesta a tratamiento antibiótico. En ambos casos se realizó recubrimiento conjuntival total tipo Gundersen, con disección exhaustiva de Tenon subyacente a la conjuntiva del colgajo, con buena evolución postquirúrgica.
Abstract
The conjunctival flap technique was described by Gundersen in 1958 and later modified by Paton. Its indications include thinning or corneal perforation and infectious keratopathies. It is a potentially reversible procedure. Access to tissues such as donor corneas or amniotic membranes have relegated the technique to cases with poor visual potential and prior to evisceration.
We present two cases, the first with a history of two penetrating keratoplasties due to recurrent herpetic keratitis, with central perforation of the corneal button. The second case deals with a corneal abscess by Pseudomona Aeruginosa with poor response to antibiotic treatment. In both cases, Gundersen-type total conjunctival lining was performed, with extensive dissection of Tenon underlying the conjunctival flap, with good postoperative evolution.
Palabras clave: Cirugía conjuntival; Colgajo de Gundersen; Perforación corneal; Absceso corneal.
Keywords: Conjunctival surgery; Gundersen flap; Corneal perforation; Corneal abscess.
INTRODUCCIÓN
El recubrimiento conjuntival ha sido utilizado durante décadas para el tratamiento de las afecciones corneales. Esta técnica fue descrita inicialmente por Gundersen en 1958, y posteriormente modificada por Paton. (1,2)
Actualmente, la utilización de los injertos de membrana amniótica, y el auge de los trasplantes de células límbicas, se han convertido en las primeras líneas de tratamiento, cuando se intenta restaurar la superficie ocular. Sin embargo, el colgajo de Gundersen ha demostrado generar una superficie estable y disminuir la inflamación en córneas dañadas, provocando el alivio sintomático en pacientes con bajo potencial visual, siendo una alternativa razonable a la evisceración en casos seleccionados. (2,3,4,5)
Entre sus indicaciones se incluyen dos grandes grupos: no infecciosas (queratopatía bullosa, neurotrófica, melting corneal, quemaduras químicas y térmicas, necrosis esclerales, y perforación corneal) e infecciosas (queratitis herpética, bacteriana y fúngica).(2,6)
TÉCNICA QUIRÚRGICA
- Anestesia general (aunque se ha descrito su realización con anestesia peri o retrobulbar (4,5,9), en el primer caso por la posibilidad de extrusión del contenido intraocular secundario a la perforación corneal y, en el segundo caso, por solicitud explicita del paciente por un trastorno de ansiedad.
- Blefaroestato rígido, desbridamiento de tejido necrótico, y desepitelización del epitelio corneal residual, para facilitar la adherencia del colgajo.
- Sutura de tracción con seda 5/0, en córnea clara superior para hacer un desplazamiento inferior del globo ocular.
- Separación meticulosa de la conjuntiva de la ténon subyacente. Se facilitó su disección mediante previa inyección subconjuntival de una solución de lidocaína con epinefrina. Esta técnica evita la aparición de ojales en el colgajo, y reduce el sangrado intraoperatorio.
- Posicionamiento del colgajo a nivel corneal, liberando cualquier zona de tracción.
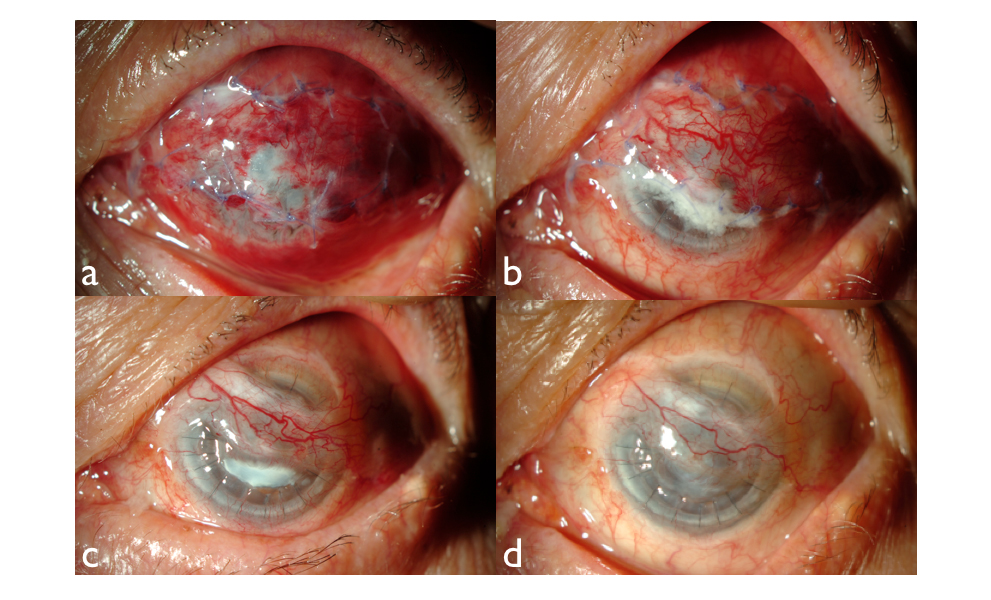
- Se completó peritomía 360 grados, con avance de colgajo conjuntival bulbar inferior y residual superior, para recubrimiento total conjuntival (Fig 1a).
- Sutura de los colgajos a nivel limbar y escleral con vicryl ® 7/0 . En ocasiones se puede suturar el colgajo conjuntival a la córnea con Nylon 10/0, para disminuir el riesgo de retracción conjuntival.
CASOS CLÍNICOS
Caso 1
Varón de 85 años con antecedente de dos queratoplastias penetrantes en ojo izquierdo (última queratoplastia penetrante hacía 14 meses) debido a queratitis herpética de repetición. El paciente refería múltiples recidivas herpéticas sintomáticas en botón corneal. Acudió al servicio de Urgencias por sensación de lagrimeo persistente, no referido previamente y dolor ocular.
En la exploración, agudeza visual mejor corregida de percepción de luz. En la valoración con lámpara de hendidura, presentaba hiperemia leve de predominio ciliar y perforación central puntiforme en botón corneal con incarceración iridiana a dicho nivel. No presentaba Seidel pero sí una atalamia grado 2 en la clasificación de Spaeth y melting del botón corneal.
Debido al mal pronóstico visual previo y al melting corneal, se decide realizar de urgencia recubrimiento conjuntival de la zona corneal central, con colgajo tipo Gundersen. Esto con el fin, de dar mayor soporte estructural, y un aporte vascular y de células inmunitarias a nivel corneal.
Tras 1 mes de la intervención, el paciente presentaba un tono ocular adecuado, con buena adherencia del colgajo central a nivel de la perforación corneal, a pesar de una retracción progresiva a partir de la segunda semana tras la cirugía del colgajo conjuntival superior e inferior. No presentó reactivación herpética tras un año de seguimiento (Fig. 1 d).
Caso 2
Varón de 53 años que acudió al servicio de urgencias por enrojecimiento, dolor y secreción purulenta en ojo derecho de 48 horas de evolución. No refirió antecedentes traumáticos.
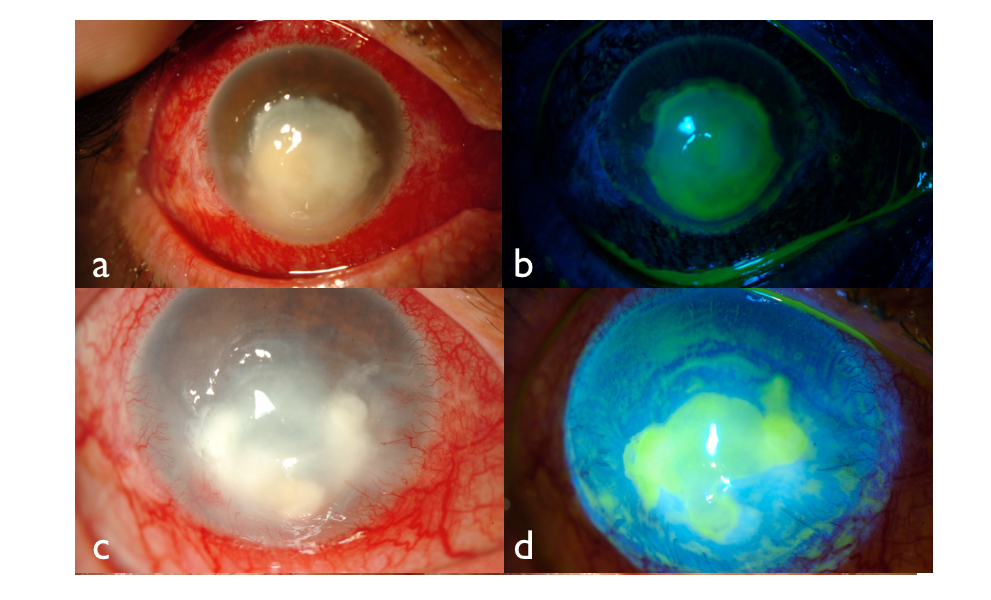
En la exploración, agudeza visual mejor corregida de movimiento de manos. En lámpara de hendidura, presentaba hiperemia conjuntival intensa de predominio ciliar y abundante secreción purulenta en fondos de saco. Se evidenció absceso corneal central de 7,1 mm de alto por 6,8 mm de ancho con tinción con fluoresceína positiva, melting e hipopion de 0,2 mm de altura y Tyndall 4+ (Fig. 2 a y b).
Se tomaron muestras para Gram y cultivo bacteriológico y micológico. Se inició antibioticoterapia empírica mediante colirios reforzados de ceftazidima y vancomicina horarios, asociados a ciprofloxacino vía oral. A las 48 horas se apreció un empeoramiento del absceso corneal pese al tratamiento. El cultivo bacteriológico resultó positivo para Pseudomona Aeruginosa (sensible a fluoroquinolonas) por lo que se decidió cambiar el tratamiento a ciprofloxacino tópico observándose una lenta mejoría progresiva.
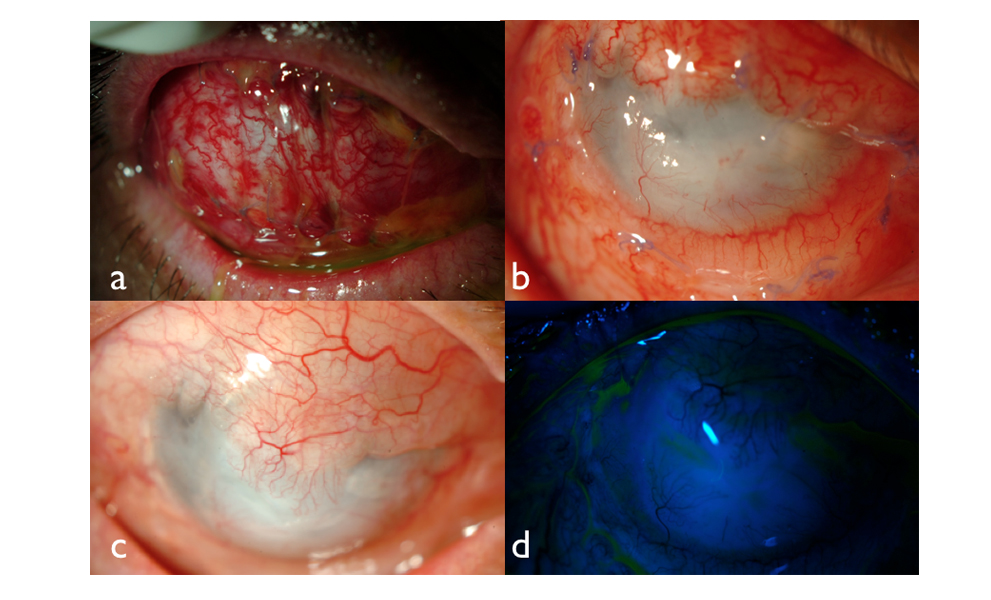
Al segundo mes de tratamiento antibiótico, se logró resolver parcialmente el proceso infeccioso, pero con persistencia de la sintomatología inflamatoria, observándose un adelgazamiento corneal central progresivo. (Fig 2 c y d) Se propone entonces un recubrimiento conjuntival tipo Gundersen. (Fig. 3 a)
Tras 1 semana de la intervención, se confirmó una evolución favorable, con disminución progresiva del dolor y resolución del absceso corneal, con retracción del colgajo conjuntival inferior y posicionamiento adecuado del colgajo central. (Fig. 3 b) Tras 2 meses se retiró el tratamiento antibiótico, y al cuarto mes se observó un recubrimiento conjuntival parcial, con buena estabilidad, vascularización y sin signos de infección subyacente. (Fig. 3 c y d)
DISCUSIÓN
El colgajo de Gundersen, consiste en la transposición de una fina capa conjuntival hacia el área corneal, con el objetivo de lograr un vendaje natural, que facilite su correcta cicatrización. El acceso a otros tejidos como córneas donantes o membranas amnióticas, han relegado el recubrimiento conjuntival a aquellos casos con escaso potencial visual. Esto se da, porque los primeros aportan además de un recubrimiento de los defectos, una recuperación adecuada de la anatomía original corneal; mientras que el último conlleva un empeoramiento de la visión y una vascularización no siempre deseada.(3) Los casos descritos y su buena evolución, evidencian que la técnica aún continúa vigente, como parte del arsenal terapéutico, dada la relativa sencillez del procedimiento.(2,6)
Entre sus indicaciones se incluyen la perforación corneal con amenaza de perdida de globo ocular, donde sirve para sellar heridas penetrantes, siempre en defectos no mayores de 3 mm, ya que no ofrece un soporte tectónico por sí solo. Otra indicación, es el adelgazamiento corneal progresivo, en donde se utiliza para dar refuerzo estructural en este tipo de corneas patológicas. Por último, es de gran utilidad en las queratopatías infecciosas no controladas con tratamiento médico, donde aporta un importante sustrato vascular que facilita su curación. Otra indicación no menos importante, es en las queratopatías crónicas, en donde reduce el dolor y la fotofobia, aporta nutrientes celulares y disminuye la inflamación.(2,3,4) En los casos clínicos descritos, los pacientes refirieron mejoría sintomática, con estabilización estructural y funcional de sus patologías corneales.
Las complicaciones de esta técnica incluyen las hemorragias conjuntivales, quistes epiteliales, erosiones y retracción conjuntival.(1,2,4) Esta última complicación puede ocurrir, cuando a pesar de realizar una adecuada disección por planos, hay una persistencia parcial de la capsula de Tenon a nivel del colgajo conjuntival, lo que conlleva a grados variables de retracción del mismo durante el postoperatorio. La conjuntiva suele ser más delgada y elástica en pacientes ancianos, por lo que esta técnica puede ofrecer más complicaciones en este grupo de edad.(7,8,9) En ambos casos se cumplió el objetivo de cicatrización corneal del recubrimiento, conservando un colgajo vascularizado, central y funcional.
Las desventajas de la técnica incluyen la imposibilidad de visualización tanto del segmento anterior como del segmento posterior del ojo, y de la medición de la presión intraocular.(4) Sin embargo, es un procedimiento potencialmente reversible mediante la resección del colgajo, que incluso permite la realización posterior de otros procedimientos como la queratoplastia. (2,4)
El recubrimiento conjuntival tipo Gundersen resulta, como en estos 2 casos, un sencillo pero efectivo procedimiento quirúrgico, en pacientes que no responden adecuadamente al tratamiento médico, así como en aquellos casos con pérdida de tejido corneal.(3,10) Se trata de una técnica quirúrgica sin implicación intraocular, la cual puede realizarse de urgencia y ser revertida en etapas posteriores, para realizar cirugías que restauren la visión y/o que tengan como objetivo la integridad del globo ocular.
BIBLIOGRAFÍA
- Gundersen T, Pearlson HR. Conjunctival flaps for corneal disease: their usefulness and complications, Trans Am Ophthalmol Soc. 1969; 67: 78-95
- Zoumalan C, Cockerham G, Foster CS. Conjunctival Flaps and Amniotic Membrane Transplantation. En Brightbill FS. Corneal Surgery Theory, Technique and Tissue. Cuarta edición en inglés. Estados Unidos. Mosby Elsevier. 2008;207-215.
- Hernández Fernandez Y. Recubrimiento conjuntival en afecciones corneales. Revista Cubana de Oftalmología. 2018 Oct; 31(4):1561-3070
- Izaguirre Roncal LB, Gonzalvo Ibáñez FJ, Pérez Olivan S, et al. Recubrimientos Conjuntivales en Perforaciones Corneales. Arch Soc Esp Oftalmol. 2000; 75 (12): 825-829.
- Chung HW, Mehta JS. Fibrin Glue for Gundersen Flap Surgery. Clin Ophthalmol. 2013:7 479-484.
- Güell JL, Morral M, Gris O, Elies D, Manero F. Treatment of Symptomatic Bullous Keratopathy With Poor Visual Prognosis Using a Modified Gundersen Conjunctival Flap and Amniotic Membrane. Ophthalmic Surg Lasers Imaging. 2012;43(6):508-512.
- Geria RC, Brunzini RD, Wainsztein M. Infectious Keratitis in the corneal graft: treatment with partial conjunctival grafts. Ophth Surg Las Imag. 2012;36(4):298-302.
- Chiaradía P. Recubrimiento conjuntival. En: Escandar RD, Arce A, Fernández D, Epelbaum S. La córnea en apuros. Buenos Aires, Argentina: Ediciones Científicas Argentinas; 2006:189-193.
- Chiaradia P. Recubrimiento conjuntival. En: Chiaradia P. Cirugía de la córnea, principios generales y técnicas. Buenos Aires (Argentina): Editorial Médica Panamericana; 2012:46-53.
- Pardo López D. Hurtado Sarrió M, Gallego Pinazo R. Recubrimiento conjuntival asociado a cianocrilato en perforación corneal secundaria a úlcera de hipopion. Ann Oftalmol. 2009;17(3):170-172
FINANCIACIÓN
Los autores/as de este artículo declaran que no se ha recibido ninguna financiación para la realización de este trabajo.
DECLARACIÓN DE TRANSPARENCIA
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en la presente revisión.
Los autores/as certifican que este trabajo no ha sido publicado ni está en vías de consideración para publicación en otra revista. Asimismo transfieren los derechos de propiedad (copyright) del presente trabajo a la revista Anales de la Real Academia Nacional de Medicina de España.
Ricardo A. Díaz-Céspedes
Servicio de Oftalmología. Hospital de Manises. Valencia
Avd.a de la Generalitat Valenciana, 50
46940 Manises, Valencia
Tlf.: +34 650 636 447 | E-Mail: riediaz@gmail.com
Año 2020 · número 137 (01) · páginas 73 a 76
Enviado*: 14.04.20
Revisado: 20.04.20
Aceptado: 26.04.20
* Fecha de lectura en la RANM


