Resumen
La pandemia provocada por el virus SARS COV -19 sabemos que va a tener consecuencias en salud mental, y afectará de manera diferente a la población general, a los profesionales sanitarios, a aquellos que han padecido la enfermedad y a los que ya tiene una enfermedad mental.
Desde el punto de vista psíquico las consecuencias en salud mental de una pandemia pueden considerarse similares a lo que sucede tras un desastre o una catástrofe, ya sea natural o provocada por el hombre, una de las características fundamentales es que afecta a personas previamente sanas.
Existen algunos trabajos, que consideran que los problemas de salud mental aumentarán casi un 30% en los próximos años, por eso es importante identificar lo antes posible la población de riesgo y detectar factores de vulnerabilidad y de protección, para poder prestar ayuda a esas personas de manera precoz.
Abstract
SRAS COV-19 pandemic will have an impact in mental health, for general population, for health professionals, and for those who had suffered infection and for people with previous mental health disorders.
Mental health problems after in pandemic can be considered similar as those that happened in a disasters or catastrophes situations, natural or human being induce; one of the principal characteristics is that they affect healthy persons.
Up to now, there are some studies that considered that the incidence of mental health problems will raised up to 30%, and therefore is very important identified risk population, and vulnerability and protection factors to give this people the attention needed.
Palabras clave: Salud mental; Población de riesgo; COVID-19; Pandemia.
Keywords: Mental Health; Risk Population; Covid-19; Pandemic.
INTRODUCCIÓN
Cada año el primer día de curso les presento a los alumnos un trabajo realizado en el Virkam Patel (1) sobre sobre la prevalencia y las consecuencias sociales que tienen las enfermedades mentales, para que sean conscientes de su importancia y en enero de este mismo año les comentaba que en 1995 las enfermedades mentales eran una de las 10 causas más frecuentes de enfermedad a nivel mundial, con consecuencias importantes, ya que suponían un 8% de los años perdidos por discapacidad de la población mientras que las enfermedades transmisibles suponían un 9%. Estimaban ese mismo trabajo que en el año 2020 la depresión, afectará en el momento actual a casi 300 millones de personas. Como enfermedad única sería la principal causa de años de vida perdidos por discapacidad y que las enfermedades infecciosas entre otras cosas gracias a las vacunas habrían desaparecido salvo la tuberculosis, nada podía hacernos sospechar lo que iba a suceder este año y el impacto que la pandemia iba a tener en la salud mental de la población.
Para entenderlo mejor hay que recordar las definiciones de salud y de salud mental de la Organización Mundial de la Salud (2). En su carta fundacional (1946) define la salud como “el perfecto estado de bienestar físico psicológico y social y no sólo la ausencia de enfermedad”, pero no es hasta el año 2013 en que define la salud mental y lo hace como “un estado de bienestar en el que el sujeto es consciente de sus capacidades afronta las tensiones de la vida y es capaz de trabajar de manera productiva”. Es una definición muy compleja, pero que trata de abarcar la definicion clásica de normalidad psíquica, como concepto de adaptación a los diferentes momentos o periodos de la vida. Otras definiciones como las de la psicoanalística Melani Klein (3), considera que “la normalidad psíquica viene determinada por la fortaleza del carácter, la capacidad de enfrentarse a conflictos emocionales, la capacidad para experimentar placer sin conflicto y la capacidad para el amor” .
Desde el punto de vista psíquico las consecuencias en salud mental de una pandemia pueden considerarse similares a lo que sucede tras un desastre una catástrofe, ya sea natural o provocada por el hombre, una de las características fundamentales es que afecta a personas previamente sanas.
Definir lo que es un desastre o una catástrofe no es siempre fácil. El término desastre hace referencia un acontecimiento que provoca mucho daño, que no hay que confundir con las causas que lo provocan ni con las consecuencias (4). Para que un desastre se considere una catástrofe ese acontecimiento debe provocar una “disrupción severa psicológica y psicosocial existente qué excede ampliamente la capacidad de afrontamiento del grupo social afectado” (W.H.O., 1991) (5)
En el Glosario de Naciones Unidas (U.N., 1992) (6) lo define de manera similar:
Desastre es una disrupción grave del funcionamiento social, que causa pérdidas amplias humanas, materiales y del medio, que supera la capacidad de un grupo social afectado para afrontarla sólo con sus propios recursos
Lo más importante a tener en cuenta es que afecta no solo a personas previamente enfermas, sino que afecta a personas previamente sanas y que como consecuencia de esta situación pueden presentar o padecer un trastorno mental.
En estas situaciones se producen síntomas afectivos como por ejemplo ansiedad, angustia, depresión, irritabilidad, tensión interna, también trastornos del sueño, o aumento del consumo de alcohol y otros tóxicos. Un 30 o 40% de los afectados tendrán síntomas de trastorno de estrés postraumático, también lo tendrán un 10 a un 20% de los intervinientes y 15 o un 10% de la población general se verán afectados.
Fases del Impacto
Para tratar de explicar lo que sucede en las situaciones de desastre o catástrofes, varios autores han estudiando las consecuencias de las guerras mundiales y describen las fases y las consecuencias de cada fase (Carr, 1932) (7).
La primera fase es conocida como fase de pre- impacto en el que la población general tiende a negar lo que va a suceder, puede ser consciente de que algo malo va a pasar, pero considera que a ellos no las va a afectar. Es una fase preparatoria en las que se deberían poner en marcha los planes de contención o contingencia.
La fase de impacto se caracteriza porque el sujeto tiende a presentar comportamientos de hiperactividad a veces no bien canalizada, pero también es cuando, en situaciones aparece la solidaridad, altruismo, voluntariado. Esta fase suele ser la más breve salvo en situaciones como la provocada por esta pandemia, que se está prolongando muchos meses.
La fase conocida como post-impacto, una fase caracterizada por el cansancio la apatía la desilusión incluso la hipoactividad, sentimientos que muchos de nosotros podemos haber sentido a finales del mes de abril o en mayo, cuando empezábamos a poder recuperar la posibilidad de pasear o ver a algunos seres queridos o algunas de nuestras actividades de la vida cotidiana previas a la pandemia.
En la fase de recuperación en la que aparecen sentimientos, no siempre positivos, como la ira, la rabia, la frustración u hostilidad por lo sucedido y sus consecuencias, también aparece el miedo y en algunos casos las fobias.
Pasado un tiempo se llega a la fase de reconciliación en la que por definición se restañan las heridas y la vida se normaliza.
En el año 1996 el profesor López-Ibor (8) propuso un modelo integrador para tratar de explicar lo que sucedía a nivel biológico, psicológico y social en situaciones de desastre. En la fase de impacto si se realizan planes de emergencia y estabilidad podremos anticiparnos y prepararnos y estaremos más tranquilos y nuestro sistema inmunológico funcionara adecuadamente. (Tabla1)
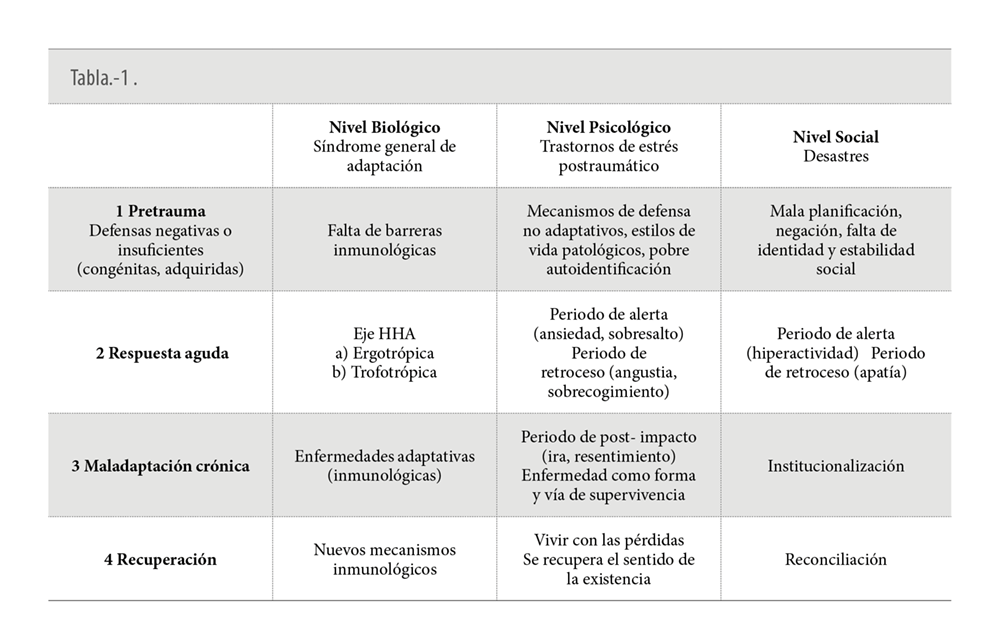
Ante una situación de desastre se pondrán en marcha las mismas reacciones que aparecen en situaciones de estrés y que son conocidas como reacciones de sobresalto y sobrecogimiento. Si los mecanismos son inadecuados aparecerán síntomas como la ira, el resentimiento e incluso la posibilidad de que la enfermedad se convierta en un modo de ser y con más probabilidad aparecerán comportamientos como el victimismo, y a nivel biológico aparecerán o empeoraran otras enfermedades crónicas como consecuencia de un deterioro en su sistema inmunológico.
Para lograr llegar a la fase de recuperación tendremos que aprender a vivir con las pérdidas, recuperar el sentido de la existencia. Algunas personas habrán incluso salido fortalecidas de esa situación adversa, lo que se conoce como resiliencia.
El 13 de mayo de 2020 (9) Naciones Unidas publicó un informe “la COVID- 19 y la necesidad de actuar en salud mental” y dice textualmente que “aunque la crisis provocada por la covid-19 en primer lugar es una crisis de salud física contiene también el germen de una importante crisis de salud mental que estallara si no se toman las medidas adecuadas. Señala también que una adecuada salud mental es fundamental para el buen funcionamiento de la sociedad” algo que ya decía Gro Harlem Brtuland director de la OMS a principios del siglo XX “ no hay salud, sin salud mental”
El 6 de octubre de este mismo año la OMS (10) también publica un trabajo sobre el impacto que está teniendo la pandemia el COVID-19 en los servicios de salud mental. Es un estudio en el que participan 130 países miembros, sólo el 17% reconocía que en ese momento tenían planes de atención específicos y financiados para proteger la salud mental de la población, pero también es importante destacar que un 19% de los países reconocían que habían tenido que cerrar las unidades de salud mental y derivado pacientes a sus domicilios para poder destinar esas camas a pacientes de CoVID-19. Casi el 90% de los países más desarrollados habían sido capaces de implementar la telepsiquiatría de manera casi inmediata para poder garantizar el seguimiento a los pacientes ya conocidos. Sin embargo sí que se ha afectado la atención a pacientes nuevos, o en los primeros episodios.
Señalaba el mismo informe que la población general iba a tener síntomas de ansiedad psicológica y angustia y que las razones eran varias; la propia enfermedad y sus aspectos neuropsiquiátricos, las consecuencias derivadas de los periodos de aislamiento y cuarentena, y el temor a infectarse o infectar a seres queridos, por la situación económica y por la desinformación y la incertidumbre que había generado o que estaba generando esta enfermedad. En trabajos publicados hasta Junio de 2020, en algunos países identificaban que estos síntomas de ansiedad afectan ya a casi un 35% de la población en República China, un 60% de la población en Irán o un 45% de la población en Estados Unidos.
Sin embargo, a pesar de que las consecuencias de la COVID 19 en salud mental son esperadas y temidas desde el inicio de la pandemia, todavía hay pocos estudios relevantes en estos momentos quizá porque es un poco pronto.
Para poder hacer estimaciones, podemos estudiar lo sucedido en las otras cuatro epidemias o pandemias que nos han afectado en los últimos 20 años. En la epidemia provocada por otro coronavirus SARS-CoV (Síndrome Respiratorio Agudo Severo) fallecieron 770 personas y hubo casi 9000 afectados. De aquellas personas que habían padecido la enfermedad y que se recuperaron, hasta un 50% presentaron síntomas de ansiedad relevantes durante los 3 años siguientes, casi un 30% de los trabajadores sanitarios tuvieron síntomas moderados de ansiedad y aumentarán en un 30% las tasas de suicidio en personas mayores de 65 años. (11,12)
La pandemia conocida como Gripe Porcina (2009- 2010), provocada el virus influenza H1N1, virus de la familia orthomixoviridae, afectó a más de 600.000 personas (confirmadas por pruebas de laboratorio) y se estima que provocó la muerte de más de 200.000, un 6% de los supervivientes tuvieron síntomas de trastorno de estrés postraumático, en los años posteriores.(13)
En la epidemia provocada por otro coronavirus MERS-CoV, surgido en Araba Saudita y conocida como el Síndrome Respiratorio Agudo de Oriente Medio, según fuentes oficiales 850 personas fallecieron como consecuencia de la infección. De los supervivientes un 25% desarrolló trastorno de estrés postraumático y un 15% trastorno depresivo, y de los profesionales que atendieron a esos pacientes hasta un 40% tuvieron síntomas de ansiedad o depresión que duraron al menos dos años. (14, 15)
En la pandemia provocada por el virus de Ébola (2014-2016), virus de la familia filovidae que provocaba fiebre hemorrágica, fallecieron 11.300 personas. Según los estudios publicados un 76% de los supervivientes tuvieron síntomas de trastorno de estrés postraumático y en los países más afectados, hasta un 16% de la población general también los sufrieron. (16)
Otra manera de hipotetizar lo que está sucediendo o va a suceder es tener en cuenta lo que ha sucedido en durante las crisis económicas. La Fundación Juan José López-Ibor participó el proyecto European Initiative on Suicide Gathering Data, bajo la dirección de Kostas N Fountoulakis (17) Los datos preliminares permiten afirmar que la incidencia de suicidio globalmente no se ha modificado en aquellos países que tenían políticas de protección social. En Grecia sin embargo, con un sistema de protección social más deteriorado, se observó que las tasas de suicidio aumentaron casi un 23% durante los años en los que el desempleo también lo hizo. Lo mismo que había sucedido durante la disolución de la Unión Soviética en 1995. En estos años aumentaron mucho las tasas de suicidio en países como Rusia y Lituania mientras que se mantuvieron estables en el resto de Europa.
El virus SARS CoV-19 sabemos que va a tener consecuencias en salud mental por varias razones: provoca síntomas neurológicos como la pérdida del olfato o la pérdida del gusto, también existen estudios que consideran que puede haber una relación entre mecanismos inflamatorios que provoca la infección y que pueden estar relacionados con algunas otras enfermedades como la depresión.
En aquellas personas que tienen enfermedades neurológicas o psiquiátricas previas tienen más riesgo de necesitar hospitalización si se infectan. El estrés o el aislamiento social pueden afectar sobre todo a los más vulnerables como niños y adolescentes. La escasa actividad física y la escasa estimulación cognitiva está provocando deterioro en salud y calidad de vida de aquellas personas que padecen deterioro cognitivo.
Además, la atención a las personas infectadas se ha convertido en una prioridad para poder frenar y mitigar las consecuencias de la pandemia y esta emergencia está teniendo consecuencias en la detección precoz de otras enfermedades o en el pronóstico de otras, ya que se están retrasando los tratamientos o intervenciones o exploraciones diagnósticas.
A principios de Noviembre había 2880 trabajos publicados sobre salud mental y COVID-19, muchos de ellos eran cartas al editor o casos clínicos. En un metaanálisis (18) publicado en octubre seleccionan 59 estudios y dividen los datos según afecten a las poblaciones más vulnerables, los profesionales sanitarios de un 18% tienen trastornos del sueño, un 35% síntomas de ansiedad y un 20% síntomas depresivos.(19) De aquellos que han sobrevivido al COVID-19 y han necesitado ser hospitalizados por haber padecido una infección moderada grave, un 96% presenta síntomas de trastorno estrés postraumático y un 29% ha desarrollado un trastorno depresivo (20, 21). De los que padecen un trastorno mental previo un 29% reconoce tener un empeoramiento de su sintomatología, y un 37% de las pacientes diagnosticadas presenta trastorno del comportamiento alimentario (Fernandez-Arana 2020) (22)
El consumo de psicofármacos ansiolíticos en especial ansiolíticos y antidepresivos ha aumentado casi un 20% en estos últimos 6 meses, y de los preparados que estaban tomando previamente la dosis ha aumentado un 30% . Hoy en día se estima que casi un 15% de las mujeres consumen algún ansiolítico antidepresivo y un 8% de los varones.
conclusiones
A pesar de los pocos datos de que disponemos en el momento actual sabemos que ya está teniendo un importante impacto en la salud de la población general. Se considera que aumentaran su incidencia los trastornos de ansiedad, la depresión, los trastornos del sueño o el trastorno de estrés postraumático. Son los mismos trastornos que padece la población afectada en una situación de desastre o catástrofe ya que lo que está provocando esta pandemia es una disrupción severa psicológica y social que excede la capacidad de afrontamiento de la población general y de la población expuesta.
Nuestro grupo junto con investigadores e ingenieros de la Universidad Autónoma de Barcelona hemos diseñado un estudio para detectar precozmente los síntomas de ansiedad, estrés en los profesionales sanitarios, con el objeto de identificarlos y ofrecerles ayuda de manera inmediata. El estudio cuenta con la financiación del fondo Supera Covid. Organizado por el Consejo Superior de Investigaciones Científicas y el Banco Santander). Pretende evaluar la prevalencia de los síntomas de estrés en profesionales sanitarios y ver cómo evolucionan en los 4-12 meses siguientes. En este estudio se registran variables neurofisiológicas y síntomas de ansiedad y estrés.
En situaciones como las que estamos viviendo es importante identificar bien aquellas personas que tienen factores de riesgo por ser más afectadas y aquellas que tienen factores de protección, ya que no debemos esperar a que vengan a la consulta sino que la intervención como sucede en las situaciones de desastre debe ser por presencia y no por demanda. Se requiere una intervención más proactiva para detectar los casos de manera precoz, ya que el pronóstico sin duda mejorará.
Entre los factores de riesgo se encuentran: ser mujer,y hay que tener en cuenta que casi 51% de los médicos son mujeres en el momento actual, también son mujeres el 85% del personal de enfermería, el 70% del personal de farmacia y casi el 90% de los que cuidan a personas dependientes o trabajan en casas o en tareas de limpieza.
Otro factores identificados son los mismos que aparecen en situaciones de estrés o estrés colectivo y son tener una historia personal o familiar de enfermedad mental, haber vivido experiencias traumáticas previas, ausencia de estabilidad familiar o el bajo o alto nivel socioeconómico, pensamientos negativos de uno mismo y del mundo y hábitos tóxicos.
Existen factores de protección que debemos potenciar en la población general, y son la estabilidad socioeconómica, la educación, tener buen apoyo social y tener sentimientos de espiritualidad y religiosidad ya que son los factores necesarios para tener una buena salud mental. Como dijo el profesor López-Ibor, mi padre, en una entrevista en la revista Mundo Cristiano en 1996, cuando fue nombrado Presidente de la Asociación Mundial de Psiquiatría, las reglas para la salud mental son tres: olvidarse de uno mismo y pensar en los demás, el sentido del humor y tener sentimientos de trascendencia o espiritualidad.
BIBLIOGRAFÍA
- Steel Z, Marnane C, Irapur C, et al. The global prevalence of common mental disorders: a systematyc review and meta-analysis 1980-2013. Int J Epidemiol. 2014; 43(2): 476-493.
- OMS. Carta fundacional. 1949
- Klein M. Contributions to psychoanalysis 1921-1945: developments in child and adolescent psychology. Nueva York : Mc Graw-Hill ; 1967.
- Quarantelli, EL (ed.) What is a disaster? : perspectives on the question. London : Routledge; 1998.
- WHO (World Health Organization). Psychosocial consequences of disasters-prevention and management. Geneva : WHO; 1991.
- WHO (World health Organization). Mental and social aspects of health populations exposed to extreme stressor. Geneva : WHO, Department of mental health and substance dependence; 2003.
- Carr L. Disaster and the sequence-pattern concept of social change. Am J Sociol. 1932; 38: 207-218.
- López -Ibor Aliño JJ. Psico(pato)logía de los desastres y catástrofes. An RANME. 2002; 119: 489-506.
- Naciones Unidas. La Covid-19 y la necesidad de actuar en salud mental. 2020. https://www.un.org/sites/un2.un.org/files/policy_brief_-_covid_and_mental_health_spanish.pdf
- OMS. Impacto que está teniendo la pandemia el COVID-19 en los servicios de salud mental. 2020.
- Cheng SKW, Tsang JSK, Ku KH, Wong CW, Ng Y. Psychiatric complications in patients with severe acute respiratory syndrome (SARS) during the acute treatment phase: a series of 10 cases. Br J Psychiatry. 2004; 184 (4): 359-360.
- Cheng SKW, Tsang JSK, Ku KH, Wong CW, Ng Y. Psychological distress and negative appraisals in survivors of severe acute respiratory syndrome (SARS). Psychol Med. 2004; 34: 1187-1195.
- Lam MH, Wing YK, Yu MW, et al. Mental morbidities and chronic fatigue in severe acute respiratory syndrome survivors: long-term follow-up. Arch Intern Med. 2009; 169(22): 2142-2147.
- Pfefferbaum B, Schonfeld D, Flynn BW, et al. The H1N1 crisis: a case study of the integration of mental and behavioral health in public health crises. Disaster Med Public Health Prep. 2012; 6(1): 67-71.
- Jeong H, Yim HW, Song YJ, et al. Mental health status of people isolated due to Middle East respiratory syndrome. Epidemiol Health. 2016; 38: e2016048. https://doi.org/10.4178/epih.e2016048
- Shultz J, Baingana F, Neira J. The 2014 Ebola outbreak and mental health current status and recommended response. JAMA. 2015; 313(6): 567-568. https://doi.org/10.1001/jama.2014.17934
- Fountoulakis K, Savopoulos C, Apostolopoulou M, et al. Rate of suicide attempts and their relationship to unemployment in Thessaloniki Greece (2000-2012). J Affect Disord. 2015; 174: 131-136.
- Vindegaard N, Benros ME. Covid-19 pandemic and mental health consequences: systematyc review of current evidence . Brain Behav Inmun. 2020; 89: 531-542.
- Huang J, Liu F, Teng Z, et al. Care for the psychological status frontline medical staff fighting against Covid-19. Clin Inf Dis. 2020. https://doi-org/10.1093/cid/ciaa.385
- Liu N, Zhang F, Wei C, et al. Prevalence and predictor of PTSD during Covid-19 outbreak in China Hardest -Hit areas: gender differences matters . Psychiatry Res. 2020; 287:112921. doi:10.1016/j.psychres.2020.112921
- Li Z, Ge J, Yang M, et al. Vicarious traumatization in general public, members and non-members of medical teams aiding in Covid 19 control. Brain Behav Inmun. 2020; 88: 916-919. https://doi.org/10.1016/j.bbi.2020.03.007
- Fernández-Arana F, Casas M, Claes L, et al. Covid-19 and implications for eating disorders. Eur Eat Disord Rev. 2020; 28: 239-245.
DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
ranm tv
María Inés López-Ibor Alcocer
Real Academia Nacional de Medicina de España
C/ Arrieta, 12 · 28013 Madrid
Tlf.: +34 91 159 47 34 | mlopezibor@med.ucm.es
Año 2020 · número 137 (03) · páginas 276 a 280
Enviado*: 10.11.20
Revisado: 16.11.20
Aceptado: 14.12.20
* Fecha de lectura en la RANM


