Abstract
Las enfermedades musculares estaban infrarrepresentadas en los libros de texto hasta hace pocas décadas, sin considerar la importancia de la masa y las funciones de los músculos esqueléticos y sus cambios relacionados con el envejecimiento. En 1987 se creó el término sarcopenia para definir la pérdida de masa y función del músculo esquelético y sus importantes consecuencias funcionales. Desde entonces su definición ha progresado con los avances de la investigación.
En este artículo se revisan los primeros pasos de esta enfermedad, inicialmente definida solamente por la baja masa muscular, mediante la incorporación progresiva de la función muscular y el rendimiento físico. Se describe luego la aparición de varias definiciones de consenso de sarcopenia alrededor de 2010. Estas definiciones demostraron que la sarcopenia aumenta de forma muy significativa la mortalidad, las caídas y la dependencia funcional. Aunque permitieron que la sarcopenia fuera incluida en la clasificación internacional de enfermedades, no lograron que fuera diagnosticada de forma habitual en la práctica clínica. Se revisan por último las actualizaciones de estas definiciones en los últimos dos años, con la intención de que su traslación a la práctica permita empezar a aliviar las graves consecuencias de la sarcopenia.
Resumen
Muscle diseases were underrepresented in medical textbooks a few decades ago, disregarding the relevance of skeletal muscle mass and function and age-related changes of this organ. In 1987, the term sarcopenia was coined to define the loss of skeletal muscle mass and function and its major functional impact. Since then, the definition of sarcopenia has evolved in parallel with advances in research.
In this article, the first steps in defining this condition are reviewed, initially based on a low muscle mass, and gradually incorporating muscle function and physical performance. The launch of several consensus definitions of sarcopenia around 2010 is described. These definitions confirmed that sarcopenia significantly increases mortality, falls and functional dependence. They allowed sarcopenia to be listed in the international classification of diseases, but they were unable to incorporate the diagnosis of sarcopenia into usual clinical practice.
Finally, recent updates of the definitions published in the last two years are presented, most with the declared aim that translating sarcopenia from research to practice will allow to palliate or avoid its severe consequences.
Keywords: Sarcopenia; Masa muscular; Fuerza muscular.
Palabras clave: Sarcopenia; Muscle mass; Muscle strength.
INTRODUCCIÓN
El cuerpo humano está formado por más de 600 músculos esqueléticos, que constituyen alrededor del 40% del peso corporal. Si se excluye el agua, alrededor del 80% del peso del músculo son proteínas, de forma que en los músculos se encuentran alrededor del 50% de las proteínas totales del cuerpo. Las dos funciones principales del músculo esquelético son la movilidad y la regulación de las proteínas. Teniendo tanta importancia cualitativa, resulta sorprendente darse cuenta de la infrarrepresentación de las enfermedades musculares en los libros de texto. En la 11ª edición (1987) del Harrison’s Principles of Internal Medicine, uno de los libros de texto más usados en las facultades de Medicina, tras un breve capítulo con la semiología neuromuscular, sólo 13 de sus 2118 páginas tratan de las enfermedades musculares, y todas las mencionadas son enfermedades de baja o muy baja prevalencia (dermatomiositis, miopatías hereditarias e inflamatorias, miastenia gravis, miopatías por fármacos).
Sin embargo, existen cambios musculares que se producen a lo largo de la vida hasta llegar a causar la incapacidad del músculo para cumplir con sus funciones. A partir de los 40 años, toda persona empieza a perder masa muscular a una velocidad del 8% por década, tasa que se acelera a partir de los 70 años. La pérdida de fuerza es aún mayor: la pérdida será de hasta el 3-4% al año a partir de los 50 años. Se conocen bien los cambios en la morfología del músculo, la placa neuromuscular y el sistema nervioso central y periférico que regula el movimiento, y los cambios fisiológicos relacionados con los anteriores. Se sabe también que el músculo va perdiendo capacidad de conservar el equilibrio entre anabolismo y catabolismo proteico. Sin embargo, la distinción entre el envejecimiento normal y las enfermedades del músculo no empezaron a tenerse en cuenta hasta hace muy poco tiempo. Revisaremos aquí cómo ha aparecido y evolucionado el concepto de sarcopenia hasta definirse como una enfermedad de alta prevalencia y graves consecuencias (1).
Primeros pasos del concepto de sarcopenia
Se atribuye al profesor Irving Rosenberg el haber acuñado el término sarcopenia en las conclusiones de un congreso sobre composición corporal celebrado en 1988 en Nuevo Méjico, EE.UU. En ellas se llamaba la atención uno de los cambios más llamativos y relevantes que se relacionan con la edad: la disminución de la masa magra corporal (una medida indirecta de la masa del músculo esquelético). Esta disminución se asocia a un deterioro de la marcha, de la movilidad, de la ingesta de alimentos, de la situación nutricional y de la respiración, y a un aumento de la dependencia funcional. Para promover la investigación y el interés sobre este fenómeno, se sugirió el uso del término sarcopenia, usando dos raíces griegas (sarx – carne y penia – pobreza, carencia) (2).
El crecimiento del campo fue inicialmente lento: el primer evento científico que usó el término sarcopenia no se celebró hasta 1994 (1st Workshop on Sarcopenia: Muscle atrophy in old age), patrocinado por el National Institute of Aging estadounidense (3). Inicialmente, la mayoría de los estudios sobre la sarcopenia provenían de investigadores expertos en composición corporal, por lo que en su mayoría se centraron en los cambios de la masa muscular, si bien se mencionaba en diversos artículos que también la calidad del músculo y su fuerza se veían afectados. De hecho, algunos investigadores menos duchos siguen usando hoy día el término sarcopenia para describir a un déficit de la masa muscular, independiente de su función.
A lo largo de los años, especialmente en la primera década de este siglo, fue poniéndose de manifiesto gracias a diversos estudios longitudinales que las medidas o estimaciones de la masa muscular (al menos con los métodos de medida disponibles, fundamentalmente antropometría, bioimpedanciometría y absorciometría de rayos X de doble energía [DXA]) no eran capaces de predecir resultados clínicos relevantes, especialmente la discapacidad que puede esperarse de una enfermedad muscular (4,5). Por otro lado, algunas medidas de la función muscular (la fuerza de prensión de la mano) y de rendimiento físico (especialmente la velocidad de la marcha) demostraron ser excelentes predictores de mortalidad, discapacidad y otros resultados adversos (4,6). Se publicó por entonces un artículo seminal que cambió la forma de ver la enfermedad, llamando la atención sobre la escasa relevancia de la pérdida de masa muscular (denominada sarcopenia) y la importancia de la pérdida de fuerza muscular (para la que se propuso el término dinapenia (usando la raíz griega dynamis – fuerza) y proponiendo extender la investigación a las propiedades contráctiles del músculo y su regulación neurológica (7). Este cambio de paradigma no es tan sorprendente si se consideran los conocimientos previos sobre el miocardio, un músculo en el que la función es más importante (o al menos tan importante) que la masa, excepto cuando se ve involucrada la distensibilidad, una propiedad menos relevante en el músculo esquelético.
La primera ola de definiciones de consenso
Al final de la primera década, el campo estaba ya maduro como para empezar a generar definiciones de consenso. Hacia 2010, la sarcopenia se consideraba ya como el problema muscular más frecuente relacionado con la edad y se definía como un síndrome caracterizado por la pérdida progresiva y generalizada de masa y fuerza del músculo esquelético que aumentaba el riesgo de sufrir problemas como discapacidad física, pérdida de calidad de vida y mortalidad (8). Es importante notar que aún se enfocaba su concepto más como un síndrome geriátrico que como una enfermedad única (9) y que se empezaba a entender su constructo clínico como una insuficiencia del músculo, entendido como órgano, a similitud de las insuficiencias agudas y crónicas de otros órganos (10). También empezó a entenderse la evolución de la masa muscular a lo largo de la vida (11).
Entre los años 2010 y 2014 se publicaron secuencialmente seis definiciones de la sarcopenia por parte de distintos grupos de expertos y organizaciones. En abril de 2010 los grupos de trabajo sobre caquexia y sobre nutrición en geriatría de la European Society for Clinical Nutrition (ESPEN), intentando actualizar la definición de caquexia, intentó definir también los conceptos limítrofes de precaquexia y sarcopenia (12). Ese mismo mes, el European Working Group on Sarcopenia in Older People (EWGSOP), promovido por las sociedades europeas de geriatría y nutrición clínica, entre otras, publicaron una definición conceptual y operativa de la sarcopenia que ha sido la más utilizada y citada en todo el mundo desde entonces, considerándose por el momento la definición de referencia (8,13). Un año después, el International Working Group on Sarcopenia (IWGS), formado por investigadores europeos y estadounidenses, propuso una definición muy similar a la del EWGSOP (14); y en las mismas fechas otro grupo euroestadounidense promovido por la Society on Sarcopenia, Cachexia and Wasting Disorders (SSCWD) propuso el término sarcopenia con movilidad limitada, siendo el único grupo que seguía usando la palabra sarcopenia para describir solamente la masa muscular (15). En 2014 un grupo internacional con investigadores de varios países asiáticos, el Asian Working Group for Sarcopenia (AWGS) se adhirió a la definición del EWGSOP, si bien propuso el uso de puntos de corte específicos para poblaciones asiáticas (16). Y ese mismo año se publicaron los resultados de un proyecto de larga duración, financiado por la Foundation of the National Institutes of Health (FNIH) de EE.UU. que, tras revisar nueve estudios epidemiológicos recomendaron puntos de corte para definir la masa muscular (mediante DXA) y la fuerza muscular (fuerza de prensión) normales (17).
Aunque no son equivalentes, todas estas definiciones proponen añadir medidas que confirman la pérdida de función muscular (generalmente la fuerza muscular, pero también el rendimiento físico) asociada a la pérdida de masa muscular para definir la sarcopenia (Tabla 1).
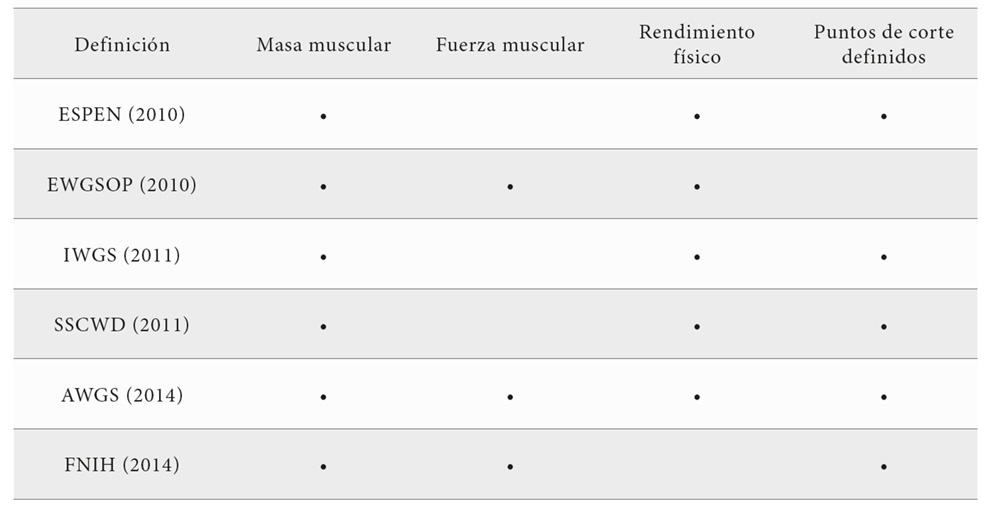
En la definición propuesta por el EWGSOP se define la sarcopenia como una pérdida de masa muscular que va asociada a menor fuerza o menor rendimiento físico. En caso de presentarse ambas consecuencias (menor fuerza y menor rendimiento físico) se habla de sarcopenia grave, reservándose el término presarcopenia para la pérdida de masa muscular sin consecuencias funcionales (si bien este término se ha abandonado después). Se añade además un enfoque etiológico, distinguiendo la sarcopenia primaria (relacionada con la edad sin otras causas obvias) de la secundaria, que puede relacionarse con el desuso, la enfermedad o la nutrición (8).
La publicación de estas definiciones de consenso cambió rápidamente el panorama investigador, con un crecimiento exponencial que confirmó que la sarcopenia era capaz de predecir resultados adversos y podía mejorar con intervenciones terapéuticas. La sarcopenia aumenta entre tres y cuatro veces la mortalidad y el deterioro funcional, aumenta el riesgo de sufrir caídas y fracturas por fragilidad, y aumenta el número de hospitalizaciones en personas mayores y de los reingresos en pacientes hospitalizados (18–20). La investigación fue de suficiente calidad como para que, por primera vez, la sarcopenia fuera considerada una enfermedad e incluida en la clasificación internacional de enfermedades (CIE-10, en su versión MC) con el código M62.84 (21,22).
Limitaciones de las primeras definiciones
Sin embargo, la investigación mostró también algunas limitaciones de las definiciones. En primer lugar, la mayoría de los grupos trataban la sarcopenia como una enfermedad de las personas mayores, cuando resultaba evidente que se podía producir en otras edades de la vida (23), lo que obligaba a ampliar el enfoque de la enfermedad, especialmente si se buscaba su prevención con cambios de hábitos de vida. En segundo lugar, se hicieron muy evidentes las limitaciones técnicas de todas las medidas de masa muscular disponibles, lo que les hizo perder credibilidad, al ser difícil establecer puntos de corte precisos (24). Sin embargo, la fuerza muscular se confirmó como un parámetro sólido para predecir consecuencias, empezando a pasar a primer plano. Y, en tercer lugar, la necesidad de medir la masa muscular y la disponibilidad de las técnicas, junto con la complejidad de algunos aspectos de las definiciones, no produjo la deseada transferencia de la sarcopenia de la investigación a la práctica clínica, siendo aún raro su diagnóstico en la vida real.
Definiciones actuales de la sarcopenia
Para resolver algunas de estas limitaciones, varios de los grupos de consenso volvieron a reunirse con la intención de actualizar las definiciones de sarcopenia y permitir su transferencia a la práctica clínica. El primer esfuerzo vino de nuevo del EWGSOP, esta vez con un mayor soporte de sociedades científicas: a las previas se sumó la International Osteoporosis Foundation (IOF) y la European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO), que publicó en 2019 una definición actualizada, a la que llamó EWGSOP2 (25). Las principales novedades de esta definición fueron las siguientes: en primer lugar, dejó de considerarse un síndrome geriátrico para enfocarse más bien como una enfermedad del músculo esquelético (insuficiencia muscular), reconociéndose que además de en la vejez podía producirse en otras edades de la vida. En segundo lugar, se introduce el concepto de calidad del músculo (bien en términos de producción de fuerza por unidad de masa como en términos de composición corporal, como la infiltración de grasa o miosteatosis) como un área de progreso que podría reemplazar a la masa muscular. Por último, se prioriza la medida de la fuerza de prensión como primer elemento del diagnóstico de sarcopenia, de forma que un paciente con baja fuerza muscular puede diagnosticarse ya de probablemente sarcopénico, confirmándose el diagnóstico con la medida de la masa muscular. El rendimiento físico (la capacidad del cuerpo de moverse, medido con pruebas como la velocidad de la marcha o la capacidad de levantarse de una silla y caminar) se considera ahora un criterio de gravedad de la enfermedad. Otros aspectos relevantes son la recomendación de puntos de corte bien definidos para cada parámetro (buscando en todo caso más la facilidad de uso clínico que la precisión al decimal), el consejo de hacer búsqueda de casos en contextos asistenciales, basado en la sospecha clínica, y la elaboración de un algoritmo diagnóstico sencillo, con la intención declarada de que esta definición consiga llevar la sarcopenia a la práctica clínica. Esta definición ha sido apoyada por los expertos de Oceanía, que acordaron en un proceso Delphi adoptar la definición europea de sarcopenia (26).
El grupo asiático AWGS, cuya definición inicial era idéntica a la del EWGSOP – con puntos de corte propios – publica en 2020 una actualización de su definición (llamada AWGS 2019) que en este caso se separa un poco de la europea, al mantener el mismo esquema diagnóstico (masa más fuerza más rendimiento físico) (27). No obstante, busca también su aplicabilidad clínica, en este caso proponiendo dos algoritmos diagnósticos diferentes. En ambos casos recomienda el cribado mediante la medida de la circunferencia de la pantorrilla o dos pruebas de cribado (SARC-F o SARC-Cal), pero mientras que en la comunidad opta por medir primero la fuerza muscular (con la fuerza de prensión) o el rendimiento físico (test de levantarse y sentarse 5 veces), derivando a atención especializada para la medición de la masa a los pacientes así detectados, en entornos especializados recomienda medir secuencialmente fuerza, rendimiento y masa muscular.
Por último, el grupo estadounidense promovido por la FNIH, ahora denominado Sarcopenia Definition and Outcomes Consortium (SDOC), también ha publicado en 2020 una actualización de sus recomendaciones (28). Realizaron un nuevo análisis de 8 estudios epidemiológicos, proponiendo puntos de corte para la fuerza muscular, la velocidad de la marcha y la masa muscular (medida con DXA), y comprobaron que las personas con baja fuerza muscular y velocidad de marcha lenta tenían más riesgo de caídas, fracturas de cadera, limitaciones de movilidad y muerte. Sin embargo, la masa muscular no predecía ningún resultado (29). Formaron después un grupo de expertos que elaboró una serie de 13 afirmaciones de toma de posiciones respecto a cómo definir la sarcopenia y propusieron la inclusión de la fuerza muscular y la velocidad de la marcha, excluyendo la masa muscular de la definición de sarcopenia. Hay que destacar que varios miembros del grupo alegan que la incapacidad pronóstica de la masa muscular se debe más a errores en los instrumentos de medida que al hecho de que la masa muscular sea irrelevante, sugiriendo que algunas mejoras técnicas (como la medida mediante la dilución de creatina marcada) podrían salvar este escollo (30).
conclusiones
Los avances en las definiciones parecen por fin empezar a introducir la sarcopenia en la práctica clínica general (31). De hecho, en los últimos tiempos está avanzando la investigación sobre prevención y tratamiento de la sarcopenia. Aunque no es objeto de este artículo, hay evidencia consistente de que el ejercicio de resistencia o combinado es útil para tratar la sarcopenia y de que la intervención nutricional podría mejorarla en determinados casos, de forma que ya se ha publicado la primera guía clínica con recomendaciones sobre esta enfermedad (32). Dada la prevalencia y consecuencias de la sarcopenia, parece inexcusable hoy día su diagnóstico y tratamiento.
Vivimos una época en la que las principales enfermedades están bien definidas, siendo la nosología una ciencia que parece quizás centrada hoy día en el progreso diagnóstico de las enfermedades mentales (33). Pensamos que entender la evolución del concepto y definición de la sarcopenia podría servir para hacer surgir otros problemas peor definidos en el ámbito de la atención geriátrica, buscando poner la función en primera plana de la atención a los mayores. Sin embargo, el proceso aún no ha terminado. Existen ya iniciativas en curso para unir las principales definiciones (europea, estadounidense y asiática) en una única definición global de sarcopenia, que tendrá que ser el destino final del camino aquí descrito.
BIBLIOGRAFÍA
- Sanchez-Rodriguez D, Marco E, Cruz-Jentoft AJ. Defining sarcopenia: some caveats and challenges. Curr Opin Clin Nutr Metab Care. 2020;23(2):127-132.
- Rosenberg IH. Sarcopenia: origins and clinical relevance. Clin Geriatr Med. 2011;27(3):337-339.
- Workshop on sarcopenia: muscle atrophy in old age. Airlie, Virginia, September 19-21, 1994. Proceedings. J Gerontol A Biol Sci Med Sci. 1995;50 Spec No:1-161.
- Clark BC, Manini TM. Functional consequences of sarcopenia and dynapenia in the elderly. Curr Opin Clin Nutr Metab Care. 2010;13(3):271-276.
- Delmonico MJ, Harris TB, Lee J-S, et al. Alternative definitions of sarcopenia, lower extremity performance, and functional impairment with aging in older men and women. J Am Geriatr Soc. 2007;55(5):769-774.
- Studenski S, Perera S, Patel K, et al. Gait speed and survival in older adults. JAMA. 2011;305(1):50-58.
- Clark BC, Manini TM. Sarcopenia =/= dynapenia. J Gerontol A Biol Sci Med Sci. 2008;63(8):829-834.
- Cruz-Jentoft AJ, Baeyens JP, Bauer JM, et al. Sarcopenia: European consensus on definition and diagnosis: Report of the European Working Group on Sarcopenia in Older People. Age Ageing. 2010;39(4):412-423.
- Cruz-Jentoft AJ, Landi F, Topinková E, Michel J-P. Understanding sarcopenia as a geriatric syndrome. Curr Opin Clin Nutr Metab Care. 2010;13(1):1-7.
- Cruz-Jentoft AJ. Sarcopenia, the last organ insufficiency. Eur Geriatr Med. 2016;7-8.
- Sayer AA, Syddall H, Martin H, Patel H, Baylis D, Cooper C. The developmental origins of sarcopenia. J Nutr Health Aging. 2008;12(7):427-432.
- Muscaritoli M, Anker SD, Argilés J, et al. Consensus definition of sarcopenia, cachexia and pre-cachexia: joint document elaborated by Special Interest Groups (SIG) «cachexia-anorexia in chronic wasting diseases» and «nutrition in geriatrics». Clin Nutr Edinb Scotl. 2010;29(2):154-159.
- Suzan V, Suzan AA. A bibliometric analysis of sarcopenia: top 100 articles. Eur Geriatr Med. 2021;12(1):185-191.
- Fielding RA, Vellas B, Evans WJ, et al. Sarcopenia: an undiagnosed condition in older adults. Current consensus definition: prevalence, etiology, and consequences. International working group on sarcopenia. J Am Med Dir Assoc. 2011;12(4):249-256.
- Morley JE, Abbatecola AM, Argiles JM, et al. Sarcopenia with limited mobility: an international consensus. J Am Med Dir Assoc. 2011;12(6):403-409.
- Chen L-K, Liu L-K, Woo J et al. Sarcopenia in Asia: consensus report of the Asian Working Group for Sarcopenia. J Am Med Dir Assoc. 2014;15(2):95-101.
- Studenski SA, Peters KW, Alley DE, et al. The FNIH sarcopenia project: rationale, study description, conference recommendations, and final estimates. J Gerontol A Biol Sci Med Sci. 2014;69(5):547-558.
- Beaudart C, Zaaria M, Pasleau F, Reginster J-Y, Bruyère O. Health Outcomes of Sarcopenia: A Systematic Review and Meta-Analysis. PloS One. 2017;12(1):e0169548.
- Zhao Y, Zhang Y, Hao Q, Ge M, Dong B. Sarcopenia and hospital-related outcomes in the old people: a systematic review and meta-analysis. Aging Clin Exp Res. 2019;31(1):5-14.
- Yeung SSY, Reijnierse EM, Pham VK, et al. Sarcopenia and its association with falls and fractures in older adults: A systematic review and meta-analysis. J Cachexia Sarcopenia Muscle. 2019;10(3):485-500.
- Anker SD, Morley JE, von Haehling S. Welcome to the ICD-10 code for sarcopenia. J Cachexia Sarcopenia Muscle. 2016;7(5):512-514.
- Vellas B, Fielding RA, Bens C, et al. Implications of ICD-10 for Sarcopenia Clinical Practice and Clinical Trials: Report by the International Conference on Frailty and Sarcopenia Research Task Force. J Frailty Aging. 2018;7(1):2-9.
- .Sayer AA, Syddall HE, Gilbody HJ, Dennison EM, Cooper C. Does sarcopenia originate in early life? Findings from the Hertfordshire cohort study. J Gerontol A Biol Sci Med Sci. 2004;59(9):M930-934.
- Buckinx F, Landi F, Cesari M, et al. Pitfalls in the measurement of muscle mass: a need for a reference standard. J Cachexia Sarcopenia Muscle. 2018;9(2):269-278.
- Cruz-Jentoft AJ, Bahat G, Bauer J, et al. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 2019;48(1):16-31.
- Zanker J, Scott D, Reijnierse EM, et al. Establishing an Operational Definition of Sarcopenia in Australia and New Zealand: Delphi Method Based Consensus Statement. J Nutr Health Aging. 2019;23(1):105-110.
- Chen L-K, Woo J, Assantachai P, et al. Asian Working Group for Sarcopenia: 2019 Consensus Update on Sarcopenia Diagnosis and Treatment. J Am Med Dir Assoc. 2020;21(3):300-307.e2.
- Bhasin S, Travison TG, Manini TM, et al. Sarcopenia Definition: The Position Statements of the Sarcopenia Definition and Outcomes Consortium. J Am Geriatr Soc. 2020;68(7):1410-1418.
- Cawthon PM, Manini T, Patel SM, et al. Putative Cut-Points in Sarcopenia Components and Incident Adverse Health Outcomes: An SDOC Analysis. J Am Geriatr Soc. 2020;68(7):1429-1437.
- Evans WJ, Hellerstein M, Orwoll E, Cummings S, Cawthon PM. D3 -Creatine dilution and the importance of accuracy in the assessment of skeletal muscle mass. J Cachexia Sarcopenia Muscle. 2019;10(1):14-21.
- Cruz-Jentoft AJ, Sayer AA. Sarcopenia. Lancet Lond Engl. 2019;393(10191):2636-2646.
- Dent E, Morley JE, Cruz-Jentoft AJ, et al. International Clinical Practice Guidelines for Sarcopenia (ICFSR): Screening, Diagnosis and Management. J Nutr Health Aging. 2018;22(10):1148-1161.
- Zachar P, Kendler KS. The Philosophy of Nosology. Annu Rev Clin Psychol. 2017;13:49-71.
DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
ranm tv
Alfonso J. Cruz Jentoft
Real Academia Nacional de Medicina de España
C/ Arrieta, 12 · 28013 Madrid
Tlf.: +34 91 547 03 18 | Email de correspondencia
Año 2021 · número 138 (01) · páginas 10 a 15
Enviado*: 23.03.21
Revisado: 29.03.21
Aceptado: 20.04.21
* Fecha de lectura en la RANM


