Resumen
A veces, la presentación clínica de un tumor cerebral puede simular un accidente cerebrovascular o viceversa. En estos casos es útil valorar la evolución con RM. El corregistro de las imágenes de PET y de RM mejora el rendimiento diagnóstico de ambas técnicas. En el área de interés, la captación de FDG de cualquier grado, tomando como referencia la captación del tejido cerebral adyacente, debe ser considerada sugerente de tumor si corresponde a lesión en RM, incluso cuando la captación sea igual o incluso inferior a la de la corteza cerebral normal. Presentamos un caso en el que corregistro de las imágenes de ambas técnicas contribuyó al diagnóstico diferencial entre infarto cerebral y glioma de alto grado, el estudio PET-TAC de cuerpo entero descartó etiología metastásica, y los resultados condujeron al abordaje quirúrgico.
Abstract
Sometimes, the clinical presentation of a brain tumour mimics that of stroke or viceversa. In these cases it is useful to evaluate follow-up with MR. The coregistration of PET and MR images improves the diagnostic performance of both techniques. In the area of interest, FDG uptake of any degree, with reference to the adjacent brain tissue uptake, should be considered suggestive of tumor if it corresponds to brain injury in MR, even when the FDG uptake is equal to or lower than that of the normal cerebral cortex. We present a case in which coregistration of images from both techniques contributed to the differential diagnosis of stroke and high-grade glioma, whole-body PET/CT ruled out metastatic etiology, and the results led to surgery.
Palabras clave: Glioma de alto grado; Accidente cerebrovascular; PET-TAC; FDG; RM.
Keywords: High-grade glioma; Stroke; 18F-PET/CT; MRI.
Introducción
A veces la forma de presentación de los tumores cerebrales puede simular patología isquémica, cuando se observan áreas de realce en parénquima cerebral que dificultan la diferenciación entre infarto subagudo y glioblastoma, siendo en estos casos muy útil valorar la evolución con RM. Di Chiro y colaboradores en 1982 demostraban la utilidad de la Tomografía por Emisión de Positrones (PET) con 18F-fluoro-2-desoxi-D-glucosa (18F-FDG) en la evaluación de los tumores primarios cerebrales, permitiendo valorar el grado de malignidad. Las lesiones de alto grado presentan generalmente un metabolismo superior al de la corteza cerebral normal; sin embargo, la PET-FDG presenta algunas limitaciones debido a la captación fisiológica de FDG en tejido cerebral normal y la dificultad para la detección de tumores cerebrales de bajo grado. El corregistro de las imágenes de PET y de RM mejora el rendimiento de ambas técnicas, y la RM nos permite delimitar con exactitud el área del tumor. En el área de interés, la captación de FDG de cualquier grado, tomando como referencia la captación del tejido cerebral adyacente, debe ser considerada sugerente de tumor si corresponde a lesión en RM, incluso cuando la captación sea igual o incluso inferior a la de la corteza cerebral normal.
CASO CLÍNICO
Paciente mujer de 80 años, con antecedentes personales de hipertensión arterial, taquicardia nodal común y doble vía nodal que se ablacionó con radiofrecuencia, prótesis de rodilla derecha, sordera sensorial por cirugía de colesteatoma de oído izquierdo y ototoxicidad por antibióticos en el derecho, hemicolectomía izquierda laparoscópica por adenoma tubulovelloso con displasia de bajo grado y diverticulitis, hernia de hiato, cirugía de hallux valgus y de hernia inguinal derecha y síndrome depresivo en tratamiento.
Fue llevada a urgencias por presentar de forma brusca clonías en hemicara izquierda y cefalea hemicraneal ipsilateral. Describía cuadro de dificultad para la deglución y sensación de pérdida de sensibilidad en hemicara izquierda, de dos meses de evolución. En la exploración neurológica se objetivó discreta paresia facial izquierda. La TAC craneal mostró una lesión ocupante de espacio frontotemporal derecha, corticosubcortical, con captación de contraste y efecto compresivo sobre el ventrículo lateral derecho, sugerente de edema vasogénico, sin poder asegurar si se trataba de una metástasis única o de un tumor primario.
Se solicitó una RM cerebral en la que se observó área extensa de límites imprecisos y aumento de intensidad de señal en T2, en corteza y en sustancia blanca de región opercular, alcanzando la región insular. Se acompañaba de ligero efecto de masa, mostrando en las secuencias postcontraste una zona de realce yuxtacortical (figura 1) que se correspondía con área de menor hiperseñal en T2 y restricción relativa de la difusión, y algún área quística de pequeño tamaño. En el estudio espectroscópico, lesión heterogénea, mostrando las regiones más profundas un patrón de tejido cerebral normal, únicamente con una leve disminución del pico de N-acetilaspartato, mientras que el área de realce y restricción de la difusión presentaba una reducción mayor de este metabolito, aumento significativo de la colina y posible aumento del mioinositol y presencia de pico de lactato. Estos hallazgos podían ser compatibles con tumor primario cerebral (linfoma y glioma de alto grado), sin poder excluir lesión isquémica, con áreas de infarto subagudo, dado que únicamente incluía un territorio vascular y las alteraciones metabólicas y en la difusión pueden ser superponibles en ambas patologías. Además la paciente presentaba múltiples lesiones hiperintensas en las secuencias potenciadas en T2 distribuidas por la sustancia blanca de ambos hemisferios, en relación con enfermedad isquémica de pequeño vaso (figura 2A). Se aconsejó estudio evolutivo en tres semanas.
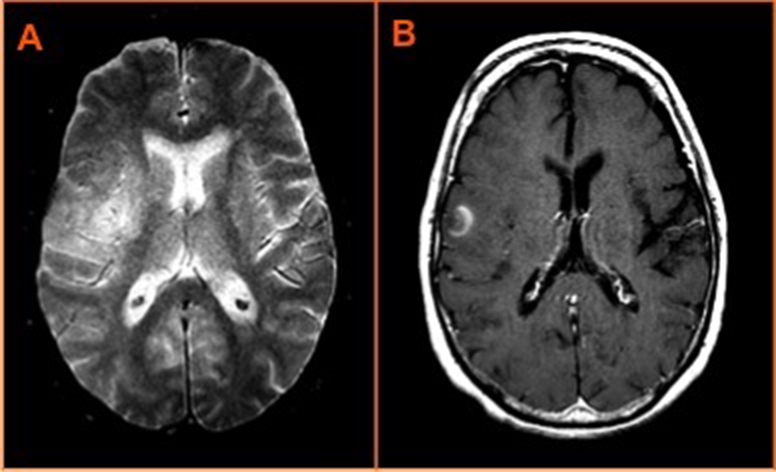
En la RM de control continuaba siendo visible un foco de hiperseñal en difusión en región cortical que se mantenía sin cambios (figura 2B). En el análisis de la serie de perfusión no había claro aumento del VSRr respecto a áreas de corteza elegidas para la comparación, al situar el ROI sobre el área de realce post-contraste, considerándose más probable la presencia de neoplasia primaria.
Presentado el caso en el Comité de Neurooncología se decidió realizar PET-TAC para aclarar la etiología de la lesión y descartar enfermedad en otras localizaciones. Se realizó un estudio PET-TAC de cerebro y de cuerpo entero sin administración de contraste. Se observó depósito patológico de FDG en la lesión cerebral descrita en TAC y RM previas en región frontotemporal derecha, con un valor de captación SUV (Standardized Uptake Value) máximo de 10,1, superior al SUV de corteza cerebral normal de 5,8-9,4 (2 ds). Esta lesión se encontraba rodeada de una zona de menor metabolismo, en probable relación con edema perilesional, sin otros hallazgos de interés en el resto del estudio; para definir el metabolismo de la lesión se hizo corregistro con la RM (figura 3). Los hallazgos fueron sugestivos de lesión primaria cerebral de alto grado de malignidad.

Se procedió a craneotomía fronto-temporal derecha y extirpación del área correspondiente al nódulo captante, con un post-operatorio sin complicaciones.
El diagnóstico anatomopatológico definitivo fue de glioblastoma multiforme.
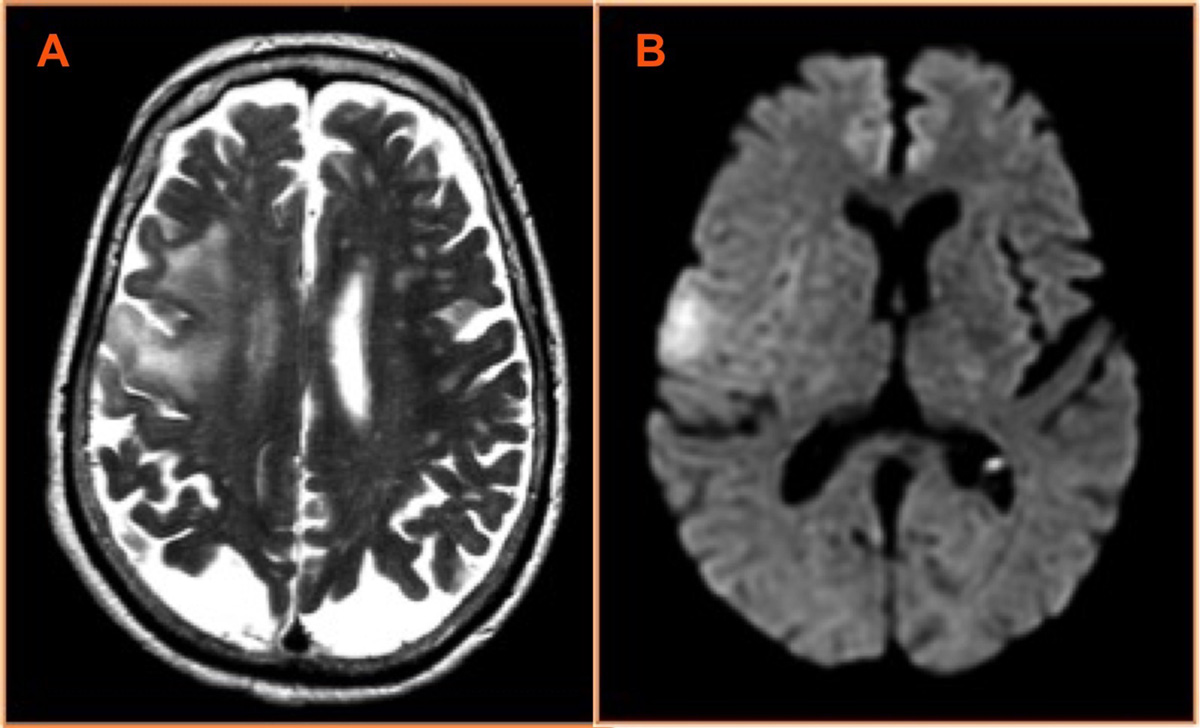
En la RM de control se observaba cavidad postquirúrgica, con resección parcial de la circunvolución opercular frontal incluyendo el área nodular de realce en estudios previos. Pequeña área de restricción de la difusión adyacente al borde posterior y medial de la cavidad postquirúrgica en relación con área isquémica postquirúrgica. Tras la administración de contraste intravenoso no se identificaron realces patológicos intra ni extraaxiales.
La paciente fue remitida a Oncología Radioterápica y a Oncología Médica para valoración de tratamiento complementario, decidiéndose radioterapia externa sobre lecho tumoral con intención radical (dosis total de 60 Gy en 30 fracciones) y tratamiento concomitante con Temozolamida, que se suspendió a la dosis de 46 Gy por trombopenia y neutropenia.
DISCUSIÓN
Se presenta un caso clínico en el que es fundamental el corregistro de PET y RM para la determinación del grado de malignidad y descartar un posible origen isquémico de la lesión descrita en RM. Se han descrito en la literatura algunos casos en los que lesiones cerebrales isquémicas fueron interpretadas clínica y radiológicamente como gliomas1,, y otros en que gliomas de alto grado se diagnosticaron de infartos cerebrales, con confirmación anatomopatológica posterior de glioblastoma multiforme1,2,. El infarto venoso cerebral es poco frecuente pero se identifica cada vez mejor con RM. Se diagnostica habitualmente en el contexto de estados de hipercoagulabilidad, infecciones, postparto o en relación con patología local (tumor, quistes, malformaciones arteriovenosas y tras cirugía), pero en hasta un 30% de los casos es idiopático. En la mayoría de los casos se identifica hiperintensidad en FLAIR y en las imágenes potenciadas en T2 que no se corresponden con una distribución arterial. Aunque los infartos arteriales (trombóticos, embolismos arterio-arteriales) han sido bien descritos en la literatura de PET, hay pocos casos publicados de PET-FDG en infartos venosos(5). Es importante la realización de técnicas de imagen adicionales cuando los hallazgos de la RM son sugestivos pero no patognomónicos de tumor o infarto. En casos dudosos, es de gran utilidad la aportación de estudios de imagen funcionales, como la RM con espectroscopia y la PET-FDG. En la RM con espectroscopia, se incrementan los niveles de fosfato inorgánico y de lactato y se reducen los niveles de N-acetil aspartato por pérdida neuronal en los procesos isquémicos agudos, al contrario de lo que ocurre en los tumores cerebrales, que asocian disminución de niveles de lactato y aumento del pico de la colina. La PET-FDG permite una valoración cuantitativa de áreas concretas del cerebro y la determinación del estado de perfusión o de hipoxia. En este caso el corregistro de las imágenes de ambas técnicas contribuyó al diagnóstico diferencial entre infarto y tumor cerebral, y el estudio PET-TAC de cuerpo entero permitió descartar un origen metastásico al no detectar ninguna lesión sugerente de tumor primario en el resto del cuerpo y los resultados condujeron al abordaje quirúrgico.
BIBLIOGRAFÍA
- Jellema K, van der Meulen MF, Witkamp TD, Taphoorn MJ. Brain tumor or stroke? Ned Tijdschr Geneeskd. 2001; 145: 849-853.
- Vermani N, Mann HS, Brar RS, Bagai M. Cerebellar glioblastoma presenting with clinical and imaging features of posterior circulation stroke. J Postgrad Med. 2010; 56: 152-153.
- Di Chiro G, De la Paz RL, Brooks RA, et al. Glucose utilization of cerebral gliomas measured by [18F] fluorodeoxy- glucose and positron emission tomography. Neurology. 1982; 32: 1323-1329.
- Gradinscak DJ, Fulham MJ, Besser M, Mohamed A. Post-traumatic cerebral venous infarct mimicking an infiltrative glioma. Clin Nucl Med. 2004; 29: 68-69.
- Koh MS, Goh KYC, Chen C, Howe HS. Cerebral infarct mimicking glioma in Sjogren’s sindrome. Hong Kong Med J. 2002; 8: 292-294.
- Sharma T, Khosla VK, Brar R. Primary glioblastoma multiformis of cerebellum mimicking infarct. Neurol India. 2010; 58: 808-810.
- Heiss WD. Imaging the ischemic penumbra and treatment effects by PET. Keio J Med. 2001; 50: 249–256.
- Kitamura S, Yamamoto YL, Hakim A, et al. Patterns of physiological and biochemical changes in acute human cerebral infarction with and without hyperglycemia studied by positron emission tomography. Am J Physiol Imag. 1988; 3: 50.
- Nasu S, Hata T, Nakajima T, Suzuki Y. Evaluation of 18F-FDG PET in acute ischemic stroke: assessment of hyperaccumulation around the lesion. Kaku Igaku. 2002; 39: 103–110.
- Roelcke U, Leenders KL. PET in neuro-oncology. J Cancer Res Clin Oncol 2001; 127: 2-8.
DECLARACIÓN DE TRANSPARENCIA
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
María Nieves Cabrera-Martín
Servicio de Medicina Nuclear. Hospital Clínico San Carlos. Madrid.
Instituto de Investigación Sanitaria San Carlos (IdISSC), U. Complutense, Madrid.
Tlf.: +34 91 547 03 18 | Email de correspondencia
An RANM. 2021;138(02): 176 – 179
Enviado: 11.03.21
Revisado: 16.03.21
Aceptado: 12.04.21


