Resumen
El insulinoma maligno es un tumor neuroendocrino raro, de localización exclusiva en el páncreas, que se caracteriza por la presencia de hipoglucemia acompañada de secreción excesiva de insulina. Al tratamiento clásico con diazóxido, se han añadido los tratamientos con análogos de somatostatina (ASS), everolimus y más recientemente la terapia con radioligandos dirigidos contra receptores peptídicos de somatostatina (PRRT). Presentamos a una mujer de 49 años diagnosticada de insulinoma maligno en el contexto de hipoglucemia grave. Se le extirpa la masa pancréatica mediante pancreatectomía total y se añaden al tratamiento ASS consiguiéndose un adecuado control de las hipoglucemias. Tras objetivarse progresión tumoral, se realiza tratamiento con 4 ciclos de PRRT con control sintomático, reducción de varias de las lesiones metastásicas y estabilización del resto, con muy buena tolerancia al tratamiento. La PRRT puede ser una buena alternativa para el tratamiento sintomático y etiológico del insulinoma maligno.
Abstract
Malignant insulinoma is a rare neuroendocrine tumor, located exclusively in the pancreas, characterized by severe hypoglycemia secondary to excessive insulin secretion. Somatostatin analogs (SSA) and everolimus have been added to the classic treatment with diazoxide in the last years. Peptide receptor radionuclide therapy (PRRT) has also been recently tested in a few patients with insulinoma with apparently satisfactory results. We present a 49-year-old woman with a loss of consciousness in the context of severe hypoglycemia that was diagnosed of malignant insulinoma. She underwent tumor excision and a total pancreatectomy and after an extended hospital stay, she was discharged without hypoglycemia under treatment with ASS.
After observing tumor progression, treatment with 4 cycles of PRRT was performed with symptomatic control, reduction of some of the metastatic lesions and stabilization of other lesions with excellent tolerance to treatment. PRRT is a possible alternative for the symptomatic and etiological treatment of malignant insulinoma.Palabras clave: Tumor neuroendocrino; Insulinoma; Terapia con radioligandos dirigidos contra receptores peptídicos de somatostatina (PRRT).
Keywords: Neuroendocrine tumor; Insulinoma; Peptide receptor radionuclide therapy PRRT.
INTRODUCCIÓN
El insulinoma es un tumor neuroendocrino raro, de localización exclusiva en el páncreas, que se caracteriza por una secreción excesiva de insulina. Se estima que el 10% de los insulinomas son malignos siendo la aparición de metástasis a distancia el criterio de malignidad (1,2). Los pacientes con insulinomas se presentan con un cuadro de hipoglucemia acompañada con niveles insulina y péptido C no suprimidos.
El tratamiento de elección es la resección completa del tumor cuando ésta es posible. El manejo de la hipoglucemia suele obligar a la infusión de glucosa y al tratamiento con diazóxido (3). Si éste no es eficaz la alternativa más utilizada son los análogos de somatostatina (ASS) (4). Si hay metástasis la terapia multimodal agresiva (incluyendo quimioembolización o radiofrecuencia) puede prolongar la supervivencia (5). El tratamiento quimioterápico clásico está cada vez más en desuso. En los últimos años se han utilizado tratamientos con inhibidores de la vía mTOR como el everolimus, pero su tolerancia y los resultados no los posicionan como tratamiento de elección (6). La aparición de la terapia con radioligandos dirigidos contra receptores peptídicos de somatostatina (PRRT) ha aportado grandes ventajas en el tratamiento del insulinoma maligno ya que puede atenuar los síntomas de hipoglucemia y detener la progresión tumoral, con una excelente tolerancia (7,8).
A continuación, mostramos un caso clínico de una paciente con un insulinoma maligno que fue tratada con distintas estrategias terapéuticas incluyendo PRRT.
CASO CLÍNICO
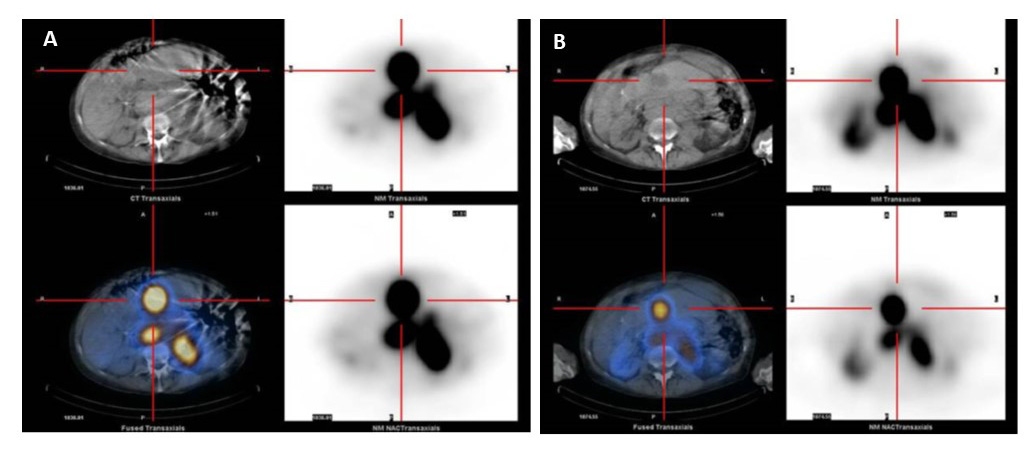
Mujer de 49 años sin antecedentes de interés que a raíz de una caída con pérdida de conciencia en la vía pública, los Servicios de Emergencias le detectan una glucemia capilar de 49mg/dL. La paciente refería episodios de confusión y desorientación en los 4 meses previos que mejoraban tras la ingesta. A la exploración física presenta una masa palpable en epigastrio, no dolorosa, sin referir síndrome constitucional. Se detectan niveles de glucosa disminuidos de 37 mg/dL (74 – 106) con niveles no suprimidos de insulina de 14.2 uU/mL (2.6 – 24.9) y péptido C basal 4.04 ng/mL (1.10 – 4.40). Se inicia tratamiento con glucosa y posteriormente diazóxido en pauta ascendente con dificultades para el control de la glucemia. Se realiza TAC abdominal en el que se observa una tumoración hipervascular de 187 x 117 x 210 mm que se extiende desde el epigastrio, ocupando la cavidad abdominal hasta por debajo de la bifurcación de los grandes vasos con 5 lesiones hepáticas de 20 mm a 57 mm (Figura 1A). El examen histológico de la lesión realizado mediante aguja gruesa muestra celularidad neoplásica positiva para marcadores neuroendocrinos sinaptofisina y cromogranina positivos con TTF1 negativo y Ki67 de 10%.
La gammagrafía con pentetreotida con Indio 111 (OctreoScan) muestra una gran masa abdominal y pélvica hipercaptadoras, compatibles con patología tumoral con expresión de receptores de somatostatina; afectación ganglionar y hepática múltiple de tipo metastásico (Figura 1B). Se procede a realización de duodeno-pancreatectomía total, esplenectomía, gastrectomía parcial y colecistectomía. Durante el periodo intraoperatorio la paciente presenta hemorragia masiva, peritonitis bacteriana y ascitis que son tratadas de forma conservadora.
La pieza quirúrgica muestra un tumor neuroendocrino (TNE) pancreático, bien diferenciado (WHO 2010), grado 2 (ENETS 2006), de 20 cm de diámetro máximo con invasión de la grasa peripancreática, extensa angioinvasión y metástasis en dos de quince ganglios linfáticos aislados con invasión extracapsular, con infiltración pared gástrica y metástasis hepáticas. Estadio pT3 N1M1. La hipoglucemia se controla mejor tras la cirugía y la paciente es dada de alta en tratamiento con lanreotide 120 mg mensuales.
Tras observarse progresión de la afectación metastásica 20 meses tras la cirugía se inician 4 ciclos de tratamiento con 200 mCi de 177Lu-DOTATATE (LUTATHERA ®) con buen control sintomático y buena tolerancia. En las pruebas de imagen de control 6 meses tras el último ciclo PRRT se objetiva disminución del tamaño de la principal LOE hepática, de algunas adenopatías paraaórticas y de los implantes peritoneales (Figuras 1).
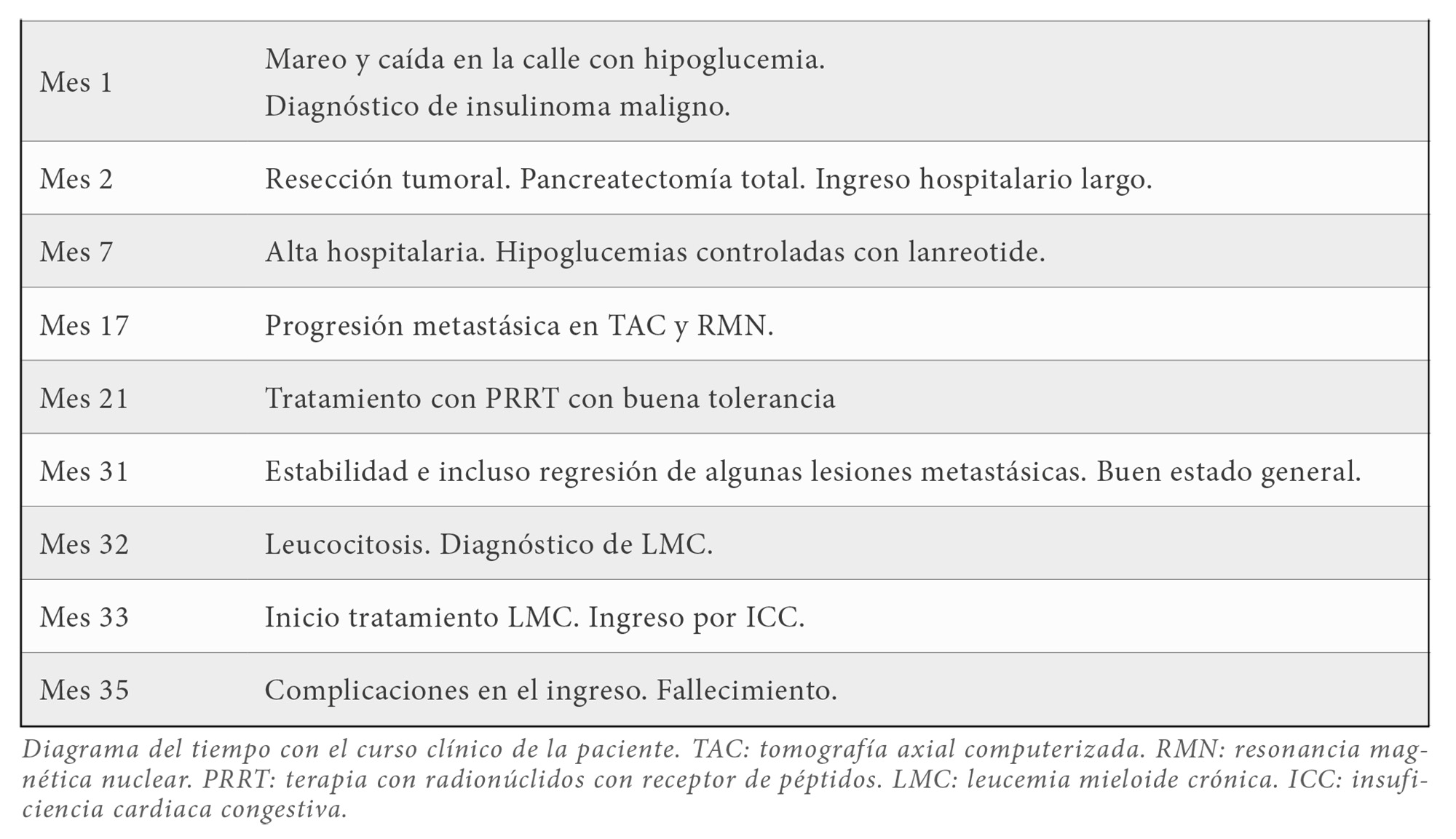
En una analítica de control a los 11 meses del primer ciclo de tratamiento con PRRT se observa leucocitosis con 170.000 miles/mm3 leucocitos, siéndole diagnosticada Leucemia Mieloide Crónica (LMC) con reordenación BCR-ABL positiva. La paciente inicia tratamiento quimioterápico con dasatinib 50mg cada 24 horas. A los 11 días de tratamiento ingresa por insuficiencia cardiaca y desarrolla shock séptico refractario, fallo multiorgánico y coma, falleciendo durante el ingreso. En todas las pruebas realizadas se observa un descenso o estabilización de las lesiones tumorales tras el tratamiento con PRRT. Una síntesis del desarrollo del caso se puede ver en Tabla 1.
DISCUSIÓN
El insulinoma maligno es un tipo de tumor neuroendocrino muy infrecuente que presenta características particulares que suele presentarse con síntomas locales secundarios a enfermedad avanzada y con una secreción hormonal patológica que genera síntomas específicos de hipoglucemia acompañada de hiperinsulinismo endógeno.
Para localizar el origen y extensión del tumor las técnicas diagnósticas más utilizadas son el TC abdominal y la gammagrafía con análogos de somatostatina, que es más útil en insulinomas malignos que en insulinomas benignos, donde casi un 60% son negativos en esta técnica.
En relación con el tratamiento del insulinoma, el diazóxido tiene una eficacia limitada y los efectos adversos son frecuentes. La presencia de receptores de somatostatina fundamentalmente en los insulinomas malignos confiere gran utilidad a los ASS por su fácil administración, cómoda posología y buena tolerancia. No obstante, la eficacia limitada de sus efectos obliga a buscar alternativas (9).
El everolimus puede inducir hiperglucemia al inhibir la liberación de insulina por parte de las células beta a través de la vía AMPK (proteína quinasa activada por AMPc), y quizás también al causar resistencia periférica a la insulina (6). La mejora del control glucémicos parece ser independiente de los cambios en la masa tumoral, lo que respalda un efecto directo sobre la liberación y función de la insulina. No obstante, la alta frecuencia y mala tolerancia de los efectos adversos utilizando dosis máximas obliga frecuentemente a retirar el tratamiento de forma precoz (10).
Dada la baja prevalencia del insulinoma maligno la experiencia con radionúclidos en su tratamiento es aún limitada, no hay directrices específicas para este tipo de tumor en las guías de práctica clínica y no se menciona específicamente en los ensayos clínicos aleatorizados. No obstante, cada vez son más habituales los casos y series de casos que informan del buen control sintomático sin efectos adversos e incluso estabilidad de las lesiones con la terapia con radionúclidos para el insulinoma maligno (7,10,11).
La paciente del caso que remitimos, presentó hipoglucemia con síntomas neuroglucopénicos (confusión, bradipsiquia) que revertían con la ingesta alimentaria. Los estudios analíticos confirmaron hipoglucemia con cifras elevadas de insulina lo que confirmaba la sospecha de hiperinsulinismo endógeno. La localización del tumor fue sencilla por la gran masa abdominal palpable en la exploración física, que se confirmó en el TAC de abdomen en el que se observaba una gran masa abdominal y pélvica junto con lesiones sugestivas de metástasis. La biopsia de la lesión confirmó el diagnóstico de tumor neuroendocrino maligno bien diferenciado.
El cuadro clínico de hipoglucemias graves se trató con diazóxido en el periodo preoperatorio y mejoró tras la cirugía siendo controlado con ASS. Sin embargo, la progresión de las adenopatías y metástasis hepáticas en las pruebas de imagen de seguimiento a pesar de tratamiento con ASS obligó a explorar nuevos itinerarios terapéuticos. En este sentido la opción de tratamiento con 4 ciclos con 200 mCi de 177Lu-DOTATATE llevada a cabo a los pocos meses del diagnóstico de la progresión tumoral fue tolerada sin incidencias y la paciente disfrutó de un periodo de estabilidad clínica y buena calidad de vida.El TC de abdomen cinco meses tras el último ciclo de radionúclidos mostraba regresión de algunas de las lesiones tumorales y estabilidad del resto siendo el tiempo libre de progresión de 12 meses. Lamentablemente, a los pocos meses de la estabilización del insulinoma maligno, la paciente fue diagnosticada de leucemia mieloide crónica (LMC) e ingresó en el hospital donde falleció tras múltiples complicaciones derivadas de su delicado estado físico. Aunque la LMC has sido descrita en casos anecdóticos tras tratamiento con PRRT, el escaso intervalo entre la terapia con PRRT y el desarrollo del LMC y la ausencia de tratamientos agentes alquilantes previos, no estarían a favor de esta hipótesis (12).
Este caso clínico muestra el papel que puede aportar la PRRT no sólo en el control glucémico sino también como tratamiento para la estabilización de la enfermedad oncológica en el insulinoma maligno. La estabilización e incluso regresión de lesiones en una paciente con una gran carga tumoral muestra el amplio potencial que puede presentar la terapia con radionúclidos para esta enfermedad.
CONCLUSIÓN
La terapia con radioligandos dirigidos contra receptores peptídicos de somatostatina (PRRT) puede ofrecer beneficios en la disminución o estabilización de lesiones derivadas del insulinoma maligno, así como la mejoría clínica y de la tasa de hipoglucemias. La buena tolerancia al tratamiento, así como el control de síntomas lo postulan como una opción terapéutica de primer orden en el tratamiento del insulinoma maligno irresecable.
AGRADECIMIENTOS
Agradecemos a la Dra. Mercedes Mitjavila Casanovas del servicio de Medicina Nuclear del Hospital de Puerta de Hierro su colaboración en el tratamiento de la paciente.
BIBLIOGRAFÍA
- De Herder WW. Insulinoma. Neuroendocrinology. 2004;80(Suppl. 1):20-22.
- Hirshberg B, Cochran C, Skarulis MC, et al. Malignant insulinoma: Spectrum of unusual clinical features. Cancer. 2005;104(2):264-272.
- Gill GV, Rauf O, MacFarlane IA. Diazoxide treatment for insulinoma: a national UK survey. Postgrad Med J. 1997;73(864):640-641.
- Krentz AJ, Boyle PJ, Macdonald LM, Schade DS. Octreotide: A long-acting inhibitor of endogenous hormone secretion for human metabolic investigations. Metabolism. 1994;43(1):24-31.
- Okabayashi T. Diagnosis and management of insulinoma. World J Gastroenterol. 2013;19(6):829.
- Cuesta Hernández M, Gómez Hoyos E, Marcuello Foncillas C, Sastre Valera J, Díaz Pérez JA. Insulinoma maligno avanzado. Respuesta y toxicidad con everolimus. Endocrinol Nutr. 2014;61(1):e1-3.
- Kumar S, Melek M, Rohl P. Case Report: Hypoglycemia Due to Metastatic Insulinoma in Insulin-Dependent Type 2 Diabetes Successfully Treated With 177 Lu-DOTATATE. Front Endocrinol. 2022;13:906012.
- van Schaik E, van Vliet EI, Feelders RA, et al. Improved Control of Severe Hypoglycemia in Patients with Malignant Insulinomas by Peptide Receptor Radionuclide Therapy. J Clin Endocrinol Metab. 2011;96(11):3381-3389.
- Fraenkel M, Ketzinel-Gilad M, Ariav Y, et al. mTOR Inhibition by Rapamycin Prevents β-Cell Adaptation to Hyperglycemia and Exacerbates the Metabolic State in Type 2 Diabetes. Diabetes. 2008;57(4):945-957.
- Magalhães D, Sampaio IL, Ferreira G, et al. Peptide receptor radionuclide therapy with 177Lu-DOTA-TATE as a promising treatment of malignant insulinoma: a series of case reports and literature review. J Endocrinol Invest. 2019;42(3):249-260.
- Iglesias P, Martínez A, Gajate P, Alonso T, Navarro T, Díez JJ. Long-Term Effect of 177Lu-Dotatate on Severe and Refractory Hypoglycemia Associated with Malignant Insulinoma. AACE Clin Case Rep. 2019;5(6):e330-3.
- Kucukyurt S, Yagiz Ozogul Y, Ercaliskan A, Kabasakal L, Eskazan AE. Therapy‐related chronic myeloid leukemia in a patient receiving peptide receptor radionuclide therapy for pancreatic neuroendocrine tumor. Cancer Rep [Internet]. octubre de 2020 [citado 26 de julio de 2022];3(5). Disponible en: https://onlinelibrary.wiley.com/doi/10.1002/cnr2.1282
DECLARACIÓN DE TRANSPARENCIA
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Mónica Marazuela
Servicio de Endocrinología y Nutrición. Hospital de la Princesa
Calle diego de León 62 · 28006 Madrid
E-Mail: monica.marazuela@salud.madrid.org
Año 2022 · número 139 (02) · páginas 200 a 203
Enviado: 26.07.22
Revisado: 07.08.22
Aceptado: 16.08.22


