Resumen
Se realiza una revisión de la literatura sobre los aneurismas de la aorta, focalizando el tema en los aneurismas de la aorta abdominal por ser la localización más frecuente. Después de introducir el tema (concepto, frecuencia, historia natural de la enfermedad, consecuencias -mortalidad-, etc.), la revisión se centra en el tratamiento individualizado de esta entidad y las mejoras obtenidas durante la última década, tanto en situaciones electivas como urgentes, que han conducido a una reducción de la mortalidad. Estas mejoras son debidas a varios componentes tales como: a) el diagnóstico precoz (efecto del screening) y el correcto seguimiento de los aneurismas (mediante eco-Doppler) que han posibilitado el incremento de más cirugías electivas y reducción de las urgentes; b) el control de los factores de riesgo cardiovascular, fundamentalmente del tabaco y el empleo de estatinas en este tipo de pacientes; c) al papel de la cirugía endovascular que ha permitido ampliar las indicaciones quirúrgicas a pacientes anteriormente no tributarios de cirugía abierta, incluyendo nonogenarios y algunos centenarios; y d) al efecto de la centralización de los casos más complejos (a mayor volumen, mejores resultados).
Abstract
A review of the literature on aortic aneurysms is carried out, focusing on abdominal aortic aneurysms as the most frequent location. After introducing the topic (concept, frequency, natural history of the disease, consequences -mortality-, etc.), the review focuses on the individualized treatment of this entity and the improvements obtained during the last decade, both in elective and non-elective situations, which have led to a reduction in mortality. These improvements are due to several components such as: a) early diagnosis (screening effect) and correct follow-up of aneurysms (using echo-Doppler) that have made it possible to increase more elective surgeries and reduce urgent surgeries; b) control of cardiovascular risk factors, mainly tobacco and the use of statins in this type of patient; c) the role of endovascular surgery, which has made it possible to expand surgical indications to patients previously not eligible for open surgery, including nonagenarians and some centenarians; and d) to the effect of centralizing the most complex cases (the higher the volume, the better the results).
Palabras clave: Aorta; Aneurismas; Aneurismas de la aorta; Aneurismas de la aorta abdominal.
Keywords: Aorta; Aneurysms; Aortic aneurysms; Abdominal aortic aneurysms.
1. INTRODUCCIÓN
Muchas personas en todo el mundo, han muerto y siguen muriendo a consecuencia de la rotura de un aneurisma de la aorta. Este hecho se produce porque la mayoría de estos aneurismas son asintomáticos y la primera manifestación clínica suele ser su rotura. Por ello, la detección precoz del aneurisma se asocia a una menor mortalidad, entre otros motivos porque permite un tratamiento quirúrgico programado.
El término aneurisma procede del griego ἀνεύρυσμα “dilatación” y ἀνευρύνειν “dilatar”. Aunque fue introducido por Rufus de Efeso (siglo I a. C), las primeras descripciones de aneurismas de la aorta y su introducción en la terminología médica se deben a Ambrosio Pare y Andrea Vesalio (s. XVI d. C) (1).
Un aneurisma se define como una dilatación permanente y localizada en una arteria de al menos un 50% de su diámetro en comparación con el diámetro normal esperado de la arteria en cuestión (2).
Los aneurismas de la aorta no son una patología rara. Todo lo contrario, cada vez afectan a más individuos, sobre todo de ciertos grupos poblecionales. El 80% se localizan en la aorta abdominal (AAA) por debajo de las arterias renales, siendo su patogenia parcialmente desconocida (degenerativo-arteriosclerosis).
La frecuencia de los AAA se ha incrementado en las últimas décadas por dos motivos: a) aumento real (incremento de la edad media de la población), y b) aumento aparente (mayor diagnóstico mediante cribados poblacionales o hallazgos incidentales). La incidencia de AAA oscila entre el 15-37 por 100.000 habitantes/año, y la prevalencia se situa entre el 1,7 y 12,7% (media, 5,7%). Son más frecuentes en varones, a partir de la sexta década de la vida (75% del total) (3).
La mayoría de AAA son asintomáticos y crecen con lentitud durante años. Su velocidad de crecimiento es impredecible. La mayoría crecen entre 0,2-0,3 cm/año, algunos permanecen estables años y otros presentan un crecimiento más rápido de lo habitual (0,5-1,0 cm/año). Por ello, todo AAA pequeño no tributario inicialmente de cirugía requiere un seguimiento que valore su grado de crecimiento.
La presencia de un AAA es siempre potencialmente grave. Esta gravedad está relacionada con la aparición de complicaciones, siendo la rotura del aneurisma la más frecuente y grave. La incidencia de AAA roto en la población general es de 6,3 por 100.000 habitantes, ascendiendo a 35,5/100.000 habitantes entre los mayores de 65 años. Los AAA rotos son la 13ª causa de muerte en los EE.UU y la 10ª más común en varones. Conjuntamente los AAA rotos son el origen del 1-2% de las muertes entre varones mayores de 65 años. Finalmente, hasta un 20% de muertes súbitas se originan en un aneurisma de la aorta (4-5).
En general, la evolución de los AAA, sin corrección quirúrgica, suele conducir a la rotura, hemorragia y muerte (Figura 1).
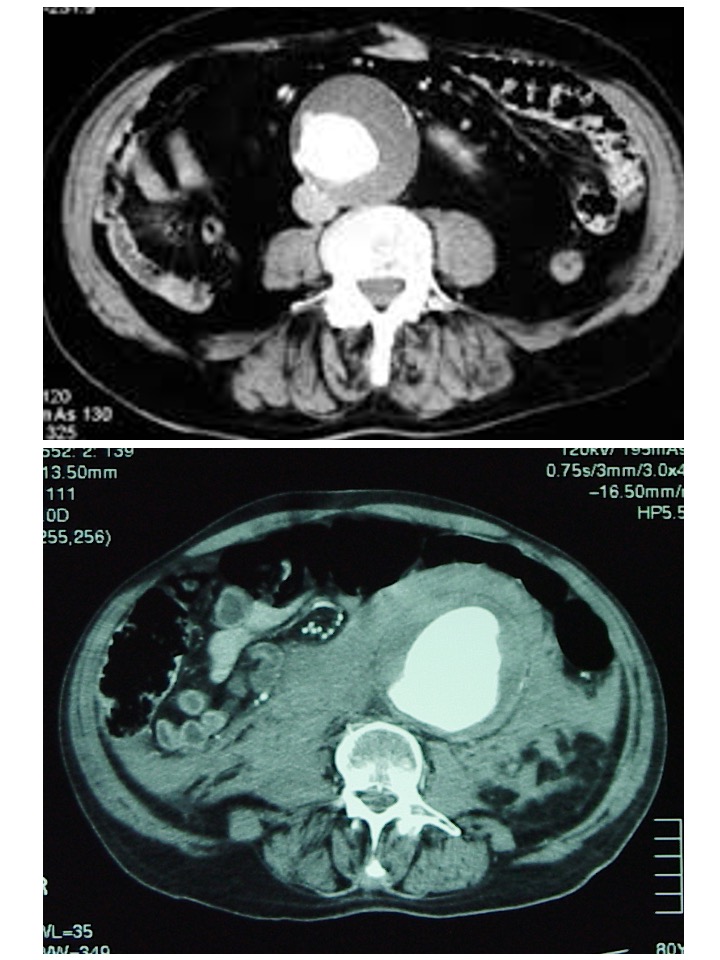
Una recopilación de 31 estudios, cifra en 15.000 las muertes/año por AAA en los EE.UU (rango 9.000 a 30.000). En Gran Bretaña, ocho estudios, refieren 6.000 (rango de 4.000 a 10.000). Por último, existe un estudio para Alemania (1.251 muertes/año) y otro para Italia (6.000 muertes/año) por igual patología (6). La tasa de mortalidad de quienes llegan con vida al hospital con un AAA roto es del 40%, y cuando el paciente sobrevive se asocia a un alto índice de complicaciones. Muchos pacientes mueren después de largos períodos en unidades de cuidados intensivos o en salas de hospitalización.
Por tanto, el reconocimiento de esta entidad, antes de la aparición de complicaciones junto a su correcta evaluación y tratamiento, presenta un pronóstico totalmente diferente de aquellas situaciones donde pacientes portadores de un aneurisma, pero no diagnosticados, precisan un tratamiento de urgencia.
Por todo lo referido, los AAA constituyen un importante problema clínico, social, y económico. El objetivo final debe dirigirse a modificar la historia natural de los AAA y con ello cambiar su dramático pronóstico. Ello se logra mediante el diagnóstico precoz y el tratamiento quirúrgico individualizado, evitando la progresión a la fase de rotura del aneurisma, que conlleva una elevada mortalidad.
2. TRATAMIENTO
2.1. Breve historia del tratamiento de los AAA (Figuras 2 y 3).
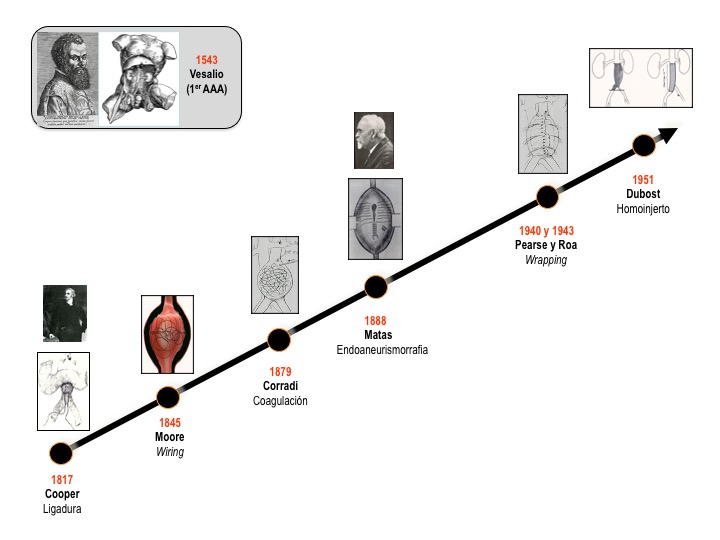

La evolución histórica del tratamiento quirúrgico de los AAA esta bien descrita (7). En 1554 Andrea Vesalio, durante la disección de un cadáver, fue el primero en diagnosticar un AAA. Aunque en 1817, Astley Cooper practicó de forma urgente la primera ligadura de una aorta terminal para tratar un aneurisma roto de la arteria iliaca externa roto, el primer caso con éxito de ligadura por aneurisma aortico tuvo que esperar hasta 1923 (Rudolf Matas). Hasta entonces todos los AAA rotos eran mortales.
A esta primera etapa de ligadura de la aorta, le siguieron otras técnicas (wiring; coagulación, wrapping, etc.), si bien la mortalidad continuaba siendo muy elevada.
La segunda etapa, comienza en 1888 con Rudolf Matas. Su concepto de “endoaneurismorrafia” supuso un gran avance en el tratamiento de los aneurismas. Esta técnica, a diferencia de las ligaduras, permite la continuidad del riego sanguíneo hacia las extremidades inferiores.
Pero el primer gran éxito en el tratamiento quirúrgico de los AAA lo aporta Charles Dubost quien en 1951 reporta la primera resección de un AAA y la sustitución de la aorta resecada por un homoinjerto (8). Años después (1953) Blakemore y Voorhess insertan el primer injerto sintético (prótesis) en un AAA roto, que posteriormente populariza Rob (1954) y mejora Creech (1966) mediante su concepto de reconstrucción intrasacular.
La tercera etapa, donde nos encontramos, se denomina de reparación endovascular. Se inicia en 1991, cuando Juan Parodi, realiza su increíble aportación denominada EndoVascular Aneurysm Repair (EVAR) revolucionando por segunda vez, en menos de 50 años, la cirugía de los AAA (9).
El futuro es impredecible, pero parece que la revolución tecnológica será el referente de la próxima década. La cirugía laparoscópica (Dion, 1993) y robótica (Kolvenbach, 2004) de los AAA aunque descritas y practicadas en algunos centros, no han tenido la difusión de las técnicas endovaculares.
2.2. Tratamiento actual de los AAA
No existe tratamiento médico que controle la historia natural del proceso (evitando el crecimiento y posterior rotura). Actualmente, cirugía abierta (resección e interposición de prótesis) y reparación endovascular (EVAR) compiten en el tratamiento de los AAA (Figura 4).
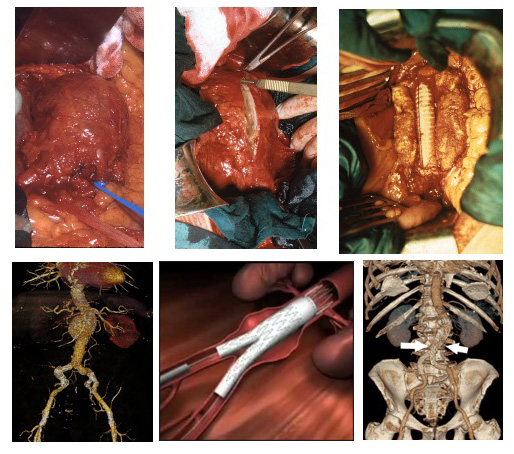
Sin embargo, en la práctica clínica habitual, las continuas mejoras de las técnicas endovasculares, están propiciando año tras año (fundamentalmente debidas a su menor agresividad y menor morbi-mortalidad a corto plazo) un desplazamiento de la cirugía abierta, máxime en octogenarios donde muchos de estos pacientes (más por comorbilidad que por edad) quedaban excluidos para cirugía abierta (10).
Actualmente nos encontramos, en la cuarta generación de endoprótesis; ello asociado a las mejoras tecnológicas de la técnica (prótesis fenestradas, con ramas, chimeneas, sandwich, etc.) permiten ampliar las indicaciones, al permitir implantar endoprótesis en AAA anteriormente denominados no favorable, desde el punto de vista anatómico.
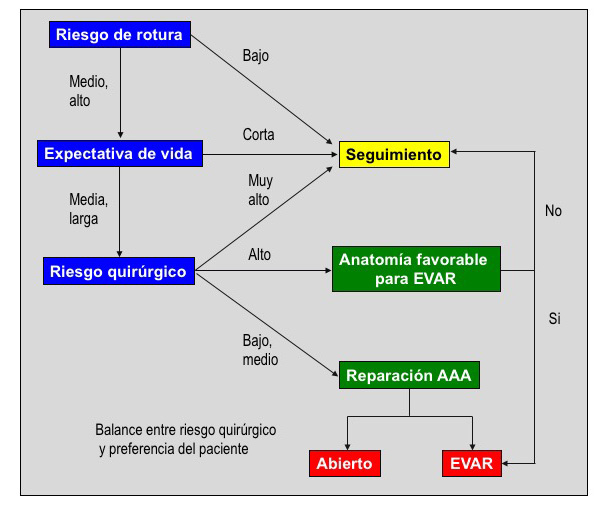
La cirugía de los AAA esta indicada a partir de 5,5 cm de diámetro transversal (5,0 cm en mujeres) (11). Mientras la incidencia anual de rotura es inferior al 1% entre los AAA menores de 5,5 cm, alcanza el 30% cuando el diámetro transversal del AAA supera los 6,9 cm (12). Por ello, aunque la operación sea compleja y presente una elevada mortalidad (entre el 5 y el 10%, relacionada con la localización del aneurisma -ej. yuxtarenal- y características del paciente –ej. edad, comorbilidades-), la abstención quirúrgica y observación suele conllevar un mayor riesgo para el paciente. Un algoritmo básico de actuación terapéutica se presenta en la figura 5.
Por el contrario, un AAA complicado/roto es una situación dramática, del silencio pasa a la extrema gravedad en minutos. La mortalidad de los pacientes que llegan vivos al hospital puede alcanzar el 50% (12).
3. RESULTADOS: SUPERVIVENCIA Y MORTALIDAD
3.1. Supervivencia de los pacientes con AAA intervenidos
Desde los albores de la cirugía abierta de los AAA conocemos que la supervivencia a 10 años de los pacientes intervenidos, una vez descontada la mortalidad perioperatoria, es superponible a la población normal y muy superior a los pacientes con AAA no intervenidos, de los cuales no queda ninguno con vida a los 8 años del seguimiento (13). Igualmente es conocida, como la mortalidad a treinta días, entre la cirugía electiva y urgente (AAA rotos) presenta la mayor diferencia de toda la patología quirúrgica (la mortalidad pasa del 5 al 50%); pasado este periodo la supervivencia a cinco años es similar para todos los pacientes (14).
A pesar de lo anteriormente referido, la esperanza de vida y las causas de muerte después de la reparación de un AAA no están bien caracterizadas. Sobre 619 pacientes consecutivos (152 rotos) tratados por AAA (63% EVAR) en una sola institución entre 2003-2011 se encontró una supervivencia a cinco años del 65% para los AAA integros y del 41% para los AAA rotos (p < 0,001) (15). Las muertes relacionadas con los AAA se produjeron en el 35% y las muertes relacionadas con el cáncer en el 29% de los pacientes fallecidos. EVAR redujo la mortalidad perioperatoria, pero no se observó ningún beneficio en la supervivencia a largo plazo. Después de superado el período perioperatorio, la supervivencia entre los pacientes con AAA intactos y rotos fue similar. Por lo tanto, a largo plazo, las muertes se distribuyen en proporciones similares entre causas cardiovasculares y relacionadas con el cáncer.
3.2. Mortalidad contemporánea de los AAA
Se dispone de datos procedentes de 19 países (14 europeos, incluido España; 2 australianos, 2 norteamericanos, y 1 asiático) que recogen la mortalidad por AAA durante el periodo 1994-2010. Los datos de mortalidad por AAA son muy heterogéneos. En EE.UU y Gran Bretaña los datos muestran una reducción de mortalidad; por el contrario Hungría, Rumania, Austria y Dinamarca presentan por este orden un incremento en la mortalidad por AAA. Las cifras para España lo sitúan en una situación intermedia y estacionaria (16).
Conjuntamente el estudio muestra una relación positiva entre una menor mortalidad por AAA y un mayor control de la hipertensión arterial, dislipemia o la abstención del tabaco. Por lo tanto, la mortalidad por AAA no ha descendido de forma global y sólo aquellos países que controlan bien los factores de riesgo cardiovascular presentan mejores resultados al respecto (16).
3.3. Mortalidad contemporánea de los AAA rotos
La mortalidad global de los AAA rotos se sitúa entre el 80-90%. Si llegan vivos al hospital su mortalidad postoperatoria es del 40-50%.
Un amplio metaanálisis (1954-1997), observó una reducción en la mortalidad postoperatoria del 3,5% por década (17). Un metaanálisis posterior (1991-2006), refería que la mortalidad postoperatoria se había estabilizado en el 48,5%; su explicación era la mayor edad de la población tratada (18).
Otra revisión sistemática y metaanálisis mostró una mortalidad del 81% (intervalo del 78-83) para los AAA rotos. Dicha mortalidad había descendido en el transcurso de los años, pasando del 86% (83-89%) al 74% (77-77%) teniendo como año de corte 1990. El 32% (27-37%) de los pacientes con AAA rotos mueren antes de llegar al hospital. Conjuntamente, el porcentaje de pacientes no intervenidos fue del 40% (33-47%) que también descendio con los años (19).
Es objetivable cómo en las últimas décadas se aprecia una reducción de la mortalidad por AAA rotos tanto en Gran Bretaña (20-21) como en los EE.UU (5), más marcada en los hombres respecto de las mujeres
4. RESULTADOS: UNA MEJORA CONTINUA.
A pesar de los avances en el diagnóstico y tratamiento de los AAA, los resultados (mortalidad global) no son los óptimos, aunque existen datos para el optimismo (Figura 6).
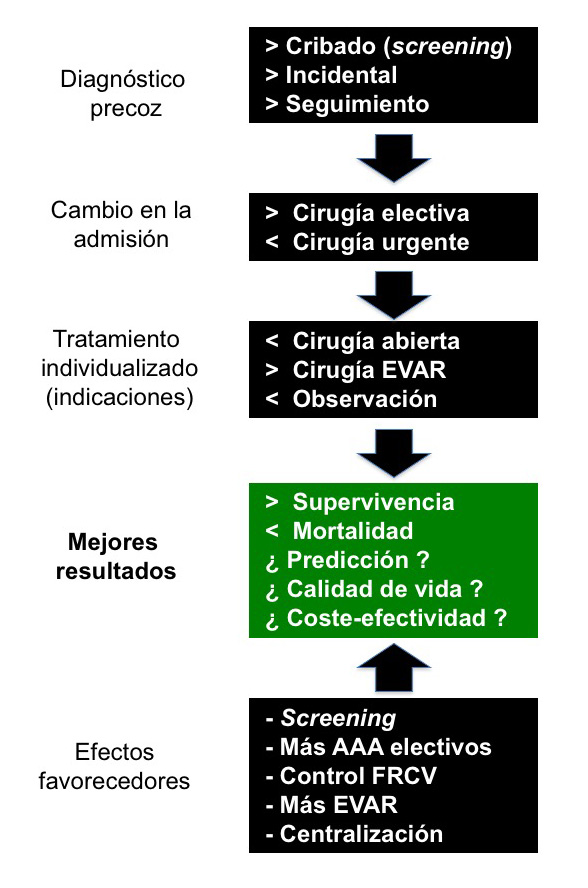
4.1. Disminución del número de AAA rotos. Efecto de tabaco y la cirugía electiva
Un estudio realizado entre 1979-2009 en Inglaterra y Gales (20) detectó, a partir de 1997, un menor número de ingresos de pacientes con AAA rotos (de 18,6 al 13,5 por 100.000 habitantes, y para todas las edades). De este menor número de AAA rotos se deriva una reducción de la mortalidad por esta enfermedad (pasando del 65,6 al 44,6 por 100.000 habitantes). Esta disminución, fundamentalmente apreciada en hombres, se debe a una reducción del hábito tabáquico en la población general y a un incremento moderado en el número de intervenciones por AAA electivos, fundamentalmente entre pacientes mayores de 75 años. Se estima que se estan evitando entre 8-11 muertes por 100.000 habitantes debido a la reducción del hábito tabáquico y otras tantas al incremento de la cirugía electiva. Por el contrario, fueron inciertos los efectos del control de la hipertensión arterial y la dislipemia. En cualquier caso, las cifras de supervivencia entre los pacientes sometidos a AAA rotos no cambió durante ese periodo.
El mismo grupo –Anjum y cols- (21) refieren cómo entre 1989 y 2009 se aprecia un descenso de ingresos de pacientes con AAA rotos y un incremento de los AAA electivos.
4.2. Reducción de la mortalidad. Efecto de las estatinas
Una revisión sistemática que incluye un ensayo aleatorizado y 36 estudios de cohortes (n = 134.290 pacientes) refiere que el 59,9% de los pacientes con AAA integros recibieron estatinas (22). Los pacientes con estatinas, en comparación con aquellos sin estatinas, presentaron una mortalidad a largo plazo significativamente más baja y también una mortalidad inferior, a corto plazo, después de la reparación del aneurisma. No se encontraron diferencias significativas entre los pacientes que tomaban o no estatinas en relación con las complicaciones cardiovasculares perioperatorias o la contracción del saco después de EVAR o la tasa de crecimiento del AAA bajo vigilancia. Todos estos hallazgos sugieren la utilidad de las estatinas en el manejo de los AAA.
4.3. Reducción de la mortalidad de los AAA electivos. Efecto del screening
Los cribados reducen la mortalidad en el 53% de los pacientes detectados con AAA, que en caso contrario probablemente finalizarían en AAA rotos (4).
En varones la identificación de un AAA mediante screening, proporciona una mayor supervivencia respecto de la detección accidental del mismo (23). La menor mortalidad después de cirugía electiva en casos diagnosticados mediante screening se explica porque en este grupo existe un mayor número de pacientes jóvenes, con menores diámetros del aneurisma y mejores condiciones anatómicas para EVAR. En los casos diagnosticados incidentalmente existe de todo, pero también situaciones más avanzadas y complejas.
El cribado en busca de AAA reduce la mortalidad, como evidencia el Multicentre Aneurysm Screening Study (24), que comparó un grupo de cribado frente a otro control (no cribado). Los pacientes con un AAA (3,0 cm o más) detectados en el cribado fueron sometidos a vigilancia y se les ofreció cirugía cuando cumplían los criterios predefinidos. Los efectos a largo plazo de la detección del AAA frente a grupo control fueron contundentes; el cribado resultó en una reducción de la mortalidad por todas las causas, y el beneficio en la mortalidad relacionada con AAA continuó acumulándose durante todo el seguimiento. Trece años después había 224 muertes relacionadas con AAA en el grupo cribado frente a 381 del grupo control. Se estimó que 216 hombres necesitan ser invitados al grupo cribado para salvar una muerte durante los próximos 13 años.
4.4. Reducción de la mortalidad de los AAA. Efecto de la centralización
La centralización para el tratamiento de enfermos con AAA no complicados (electivo) y rotos, mejora los resultados postoperatorios (mortalidad, morbilidad, y estancias postoperatorias) al beneficiase de la experiencia del equipo quirúrgico que maneja altos volúmenes de pacientes. A esta conclusión llega una revisión sistemática (25).
Otra revisión sistemática y metaanalisis, con casi medio millón de cirugías por AAA, puso de manifiesto que los hospitales con elevados volúmenes anuales de cirugía se asocian significativamente a una menor mortalidad tanto en la reparación de AAA electivos como rotos. Ello sugiere que la cirugía de los AAA debería realizarse preferentemente en los centros de mayor volumen, con un umbral mínimo de 43 AAA totales y 15 AAA rotos por año (26).
4.5. Reducción de la mortalidad de los AAA. Efecto de la técnica endovascular
La reparación EVAR de urgencia ofrece mayor supervivencia respecto de la reparación abierta (27). Las tasas de mortalidad fueron del 21,3% para la reparación urgente (AAA sintomáticos) y del 46,3% para la reparación de AAA rotos. EVAR se empleó en el 16,3 y 7,6% de las reparaciones urgentes por aneurismas sintomaticos y rotos respectivamente. Finalmente, la reparación de los AAA rotos en los hospitales, con una carga de trabajo electiva mayor, se asoció con menores tasas de mortalidad, independientemente de la modalidad de tratamiento. Este estudio realizado en Inglaterra aconseja que los servicios que operan AAA de urgencia/rotos deben incorporar las técnicas EVAR.
Stather y cols (3) realizando una revisión sistemática y un metaanálisis, llegan a la conclusión de que la reparación endovascular de los AAA no presenta beneficios respecto de la cirugía abierta de los mismos, en lo que se refiere a supervivencia a largo plazo. Aunque la mortalidad, a 30 días de la cirugía abierta es superior al EVAR, esta ventaja se equilibra a largo plazo fundamentalmente por el elevado número de complicaciones y la necesidad de reintervenciones que precisa la técnica EVAR (28).
En los AAA rotos, otro metaanálisis concluye cómo el EVAR confiere beneficios en términos de mortalidad perioperatoria y menor número de estancias hospitalarias (29).
Otras revisión sistemática y metaanálisis posterior (30) que incluye 37.781 pacientes intervenidos de AAA electivo o de urgencia por cirugía abierta o endovascular llega a similares conclusiones, es decir que el EVAR presenta menores porcentajes de mortalidad, morbilidad y estancias postoperatorias respecto de la cirugía abierta, tanto para aneurismas programados como intervenidos de urgencia.
Conjuntamente existen estudios que muestran diferencias internacionales en lo referente a la mortalidad después de cirugía por AAA electivo mediante EVAR. Un estudio, entre 2005 y 2010, comparó el uso de la reparación endovascular y la mortalidad hospitalaria para la reparación electiva de AAA en Inglaterra y Estados Unidos (31). Se incluyeron 21.272 pacientes en Inglaterra y 196.113 en los Estados Unidos. La mortalidad hospitalaria fue mayor en Inglaterra (4,09% frente 1,96%) y la EVAR menos frecuente (37,33% frente 64,36%). Estas observaciones persistieron al ajustar por edad y género. En ambos países, la mortalidad fue más baja y un mayor uso de EVAR en los centros que realizan un mayor número de reparaciones AAA por año. En Inglaterra, la menor mortalidad y el mayor uso de EVAR se apreció fundamentalmente en los grandes hospitales docentes.
Por otro lado, a pesar de las ventajas iniciales del EVAR en el tratamiento de los AAA rotos es preciso mencionar que no más del 12% son reparados de esta manera; consideraciones anatómicas y razones institucionales (entrenamiento de los cirujanos, equipamiento, etc.) hacen que todavía la reparación abierta sea el procedimiento habitual de los AAA rotos en muchos centros (4).
En opinión de Khan y cols (32), los avances en la reparación endovascular de los AAA ha superado las barreras anatómicas asociadas a cuellos cortos y desafiantes; por ello debemos suponer que la reparación abierta disminuirá. No obstante, todavía hay una necesidad clínicamente significativa para la cirugía aórtica abierta.
La mayor supervivencia perioperatoria mediante EVAR urgente, respecto de la cirugía abierta, parece estar bien documentada. ¿Pero se mantiene esta ventaja durante el seguimiento?. Una muy reciente revisión sistemática y metaanálisis contesto a esta pregunta incluyendo tres ensayos aleatorios y 22 estudios observacionales con un total de 31.383 pacientes, donde la duración media del seguimiento varió de 232 días a 4,9 años (33). La mortalidad por todas las causas después del alta no fue significativamente diferente entre las dos modalidades de tratamiento. Sin embargo, una metarregresión mostró que la diferencia de mortalidad a favor de EVAR fue más pronunciada en los estudios más recientes. Los autores concluyen que EVAR mostró un beneficio de mortalidad sostenido durante el seguimiento en comparación con la reparación abierta, lo que justifica esta estrategia como de elección en los AAA rotos.
Conjuntamente referir que el aumento de la cirugía endovascular frente a la cirugía abierta supone el desafío de establecer suficiente experiencia institucional en ambos procedimientos. En la actualidad, posiblemente, muchos nuevos especialistas están desequilibrando su formación hacia las técnicas endovasculares.
4.6. Tratamiento quirúrgico de los AAA en nonagenarios y centenarios
La prevalencia de los AAA en personas nonagenarias y centenarias está en aumento. Tradicionalmente la edad muy avanzada ha sido considerada como un factor de riesgo que aleja a estos pacientes de la reparación abierta del AAA hacia una conducta expectante. Sin embargo, la reducción de la morbilidad y mortalidad precoz que aporta la cirugía endovascular (EVAR), ofrece una oportunidad para la reparación de AAA en pacientes que antes se consideraban de muy alto riesgo para la cirugía abierta.
En 2010, una experiencia en 24 nonagenarios sometidos a reparación electiva de un AAA mediante EVAR y seguimiento durante un período de 9 años, abrió esta opción (34). A pesar de su edad avanzada, estos pacientes se beneficiaron del EVAR con baja morbilidad, mortalidad (4,2%), y una media de supervivencia superior a 2,4 años. La supervivencia parece mejor en aquellos pacientes con menos de 5 comorbilidades. Con o sin síntomas, los pacientes mayores de 90 deben ser considerados para EVAR. Otra experiencia, publicada el mismo año, concluyó que el riesgo es aceptable pero pequeño el beneficio (35).
Una reciente revisión sistemática identificó seis informes retrospectivos que incluían 361 pacientes (81% hombres) con una edad media de 91,6 años. El tamaño medio del aneurisma fue de 69 mm. Las comorbilidades incluyeron hipertensión (81%), cardiopatía isquémica (50%), enfermedad vascular periférica (30%) y enfermedad pulmonar obstructiva crónica (20%). No hubo mortalidad intraoperatoria, el 22% de los pacientes tuvo complicaciones médicas o quirúrgicas perioperatorias y el 24% endofugas. La duración media de la estancia hospitalaria fue de 4 días. La mortalidad a los 30 días fue del 5 % y la supervivencia a 1, 3 y 5 años fue del 82 %, 56 % y 17 %, respectivamente. La revisión concluye que aunque las tasas de complicaciones y la supervivencia a más largo plazo después de la EVAR electiva en nonagenarios cuidadosamente seleccionados parecen aceptables, son más altas que las reportadas en pacientes más jóvenes. Dada la limitada expectativa de vida de estos pacientes, se debe individualizar antes de realizar EVAR en nonagenarios (36).
La experiencia con centenarios es muy limitada. Un reciente informe describe el segundo caso de reparación de AAA en un centenario en la literatura y el primer EVAR informado en este grupo demográfico. El paciente sobrevivió durante 2 años después del procedimiento, libre de complicaciones relacionadas con el aneurisma y el procedimiento realizado (37).
CONCLUSIONES
a. La prevalencia y alta mortalidad tras la rotura de un AAA es un tema de preocupación.
b. El control de los factores de riesgo, fundamentalmente el tabaco, han contribuido a disminuir la incidencia y mortalidad por AAA.
c. La cirugía es el único enfoque curativo de los AAA. Pero, se asocia a morbilidad y mortalidad.
d. El aumento de la cirugía endovascular frente a la abierta revela el desafío de establecer suficiente experiencia hospitalaria en ambos procedimientos.
e. Una tendencia hacia el EVAR, motiva controversias: cambio (aumento) en las indicaciones quirúrgicas, la opinión del paciente en el proceso de decisión, impacto económico, etc.
BIBLIOGRAFÍA
- Antoniou GA, Antoniou AI, Antoniou SA, Lazarides MK. A historical perspective of medical terminology of aortic aneurysm. J Vasc Surg 2011;54(5):1527-1528.
- Johnston KW, Rutherford RB, Tilson MD, Shah DM, Hollier L, Stanley JC. Suggested standards for reporting on arterial aneurysms. Subcommittee on Reporting Standards for Arterial Aneurysms, Ad Hoc Committee on Reporting Standards, Society for Vascular Surgery and North American Chapter, International Society for Cardiovascular Surgery. J Vasc Surg 1991;13(3):452-458.
- Stather PW, Sidloff D, Dattani N, Choke E, Bown MJ, Sayers RD. Systematic review and meta-analysis of the early and late outcomes of open and endovascular repair of abdominal aortic aneurysm. Br J Surg 2013;100(7):863-872.
- Eslami MH, Messina LM. Ruptured AAA: open surgical management. Semin Vasc Surg 2010;23(4):200-205.
- Centers for Disease Control and Prevention, National Center for Health Statistics: Compressed Mortality File 1999-2009. CDC WONDER Online Database, compiled from Compressed Mortality File 1999-2009 Series 20 No. 2O, 2012. Available at: http://wonder.cdc.gov/cmf-icd10.html. Accessed November 23, 2012.
- Stather PW, Sidloff DA, Rhema IA, Choke E, Bown MJ, Sayers RD. A review of current reporting of abdominal aortic aneurysm mortality and prevalence in the literature. Eur J Vasc Endovasc Surg 2014;47(3):240-242.
- Ros Díe E. Los aneurismas de aorta, de la ligadura a las endoprótesis. Un reto quirúrgico de más de 2000 años. Discurso de recepción como académico de número. Real Academia de Medicina y Cirugía de Andalucía Oriental. Granada 2014.
- Dubost C, Allary M, De Economos N. A propos du traitement des aneurysmes de la aorte: ablation del aneurysme et retablissment de la continuité par grafee di aorte humaine conserve. Mem Acad Chir 1951;73:381-383.
- Parodi JC, Palmaz JC, Barone HD. Transfemoral intraluminal graft implantation for abdominal aortic aneurysms. Ann Vasc Surg 1991;5(6):491-499.
- Lozano FS, Marinel.lo J, Moreno RM, et al, representing the Spanish Society of Angiology and Vascular Surgery. Monitoring the practice of vascular surgery. Findings from a national registry (1996-2011). World J Surg 2014;38(1):241-251.
- Fillinger MF, Marra SP, Raghavan ML, Kennedy FE. Prediction of rupture risk in abdominal aortic aneurysm during observation: wall stress versus diameter. J Vasc Surg 2003;37(4):724-732.
- Kent KC. Clinical practice. Abdominal aortic aneurysms. N Engl J Med 2014;371(22):2101-2108.
- De Bakey ME, Crawford ES, Cooley DA, Morris Jr GC, Royster TS, Abbott WP. Aneurysm of Abdominal Aorta. Analysis of Results of Graft Replacement Therapy. One to Eleven Years After Operation. Ann Surg 1964;160: 622-638.
- Hicks GL, Eastland MW, DeWeese JA, May AG, Rob CG. Survival improvement following aortic aneurysm resection. Ann Surg 1975;181(6):863-869.
- Bastos Gonçalves F, Ultee KH, Hoeks SE, Stolker RJ, Verhagen HJ. Life expectancy and causes of death after repair of intact and ruptured abdominal aortic aneurysms. J Vasc Surg 2016;63(3):610-616.
- Sidloff D, Stather P, Dattani N, et al. Aneurysm global epidemiology study: public health measures can further reduce abdominal aortic aneurysm mortality. Circulation 2014;129(7):747-753.
- Bown MJ, Sutton AJ, Bell PR, Sayers RD. A meta-analysis of 50 years of ruptured abdominal aortic aneurysm repair. Br J Surg 2002;89(6):714-730.
- Hoornweg LL, Storm-Versloot MN, Ubbink DT, Koelemay MJ, Legemate DA, Balm R. Meta analysis on mortality of ruptured abdominal aortic aneurysms. Eur J Vasc Endovasc Surg 2008;35(5):558-570.
- Reimerink JJ, van der Laan MJ, Koelemay MJ, Balm R, Legemate DA. Systematic review and meta-analysis of population-based mortality from ruptured abdominal aortic aneurysm. Br J Surg 2013;100(11):1405-1413.
- Anjum A, Powell JT. Is the incidence of abdominal aortic aneurysm declining in the 21st century? Mortality and hospital admissions for England & Wales and Scotland. Eur J Vasc Endovasc Surg 2012;43(2):161-166.
- Anjum A, von Allmen R, Greenhalgh R, Powell JT. Explaining the decrease in mortality from abdominal aortic aneurysm rupture. Br J Surg 2012;99(5):637-645.
- Xiong X, Wu Z, Qin X, et al. Meta-analysis suggests statins reduce mortality after abdominal aortic aneurysm repair. J Vasc Surg 2022;75(1):356-362.e4.
- Lindholt JS, Norman PE. Meta-analysis of postoperative mortality after elective repair of abdominal aortic aneurysms detected by screening. Br J Surg 2011;98(5):619-622.
- Thompson SG, Ashton HA, Gao L, Buxton MJ, Scott RA; Multicentre Aneurysm Screening Study (MASS) Group. Final follow-up of the Multicentre Aneurysm Screening Study (MASS) randomized trial of abdominal aortic aneurysm screening. Br J Surg 2012;99(12):1649-1656.
- Marlow NE, Barraclough B, Collier NA, et al. Effect of hospital and surgeon volume on patient outcomes following treatment of abdominal aortic aneurysms: a systematic review. Eur J Vasc Endovasc Surg 2010;40(5):572-579.
- Holt PJ, Poloniecki JD, Gerrard D, Loftus IM, Thompson MM. Meta-analysis and systematic review of the relationship between volume and outcome in abdominal aortic aneurysm surgery. Br J Surg 2007;94(4):395-403.
- Holt PJ, Karthikesalingam A, Poloniecki JD, Hinchliffe RJ, Loftus IM, Thompson MM. Propensity scored analysis of outcomes after ruptured abdominal aortic aneurysm. Br J Surg 2010;97(4):496-503.
- Qadura M, Pervaiz F, Harlock JA, et al. Mortality and reintervention following elective abdominal aortic aneurysm repair. J Vasc Surg 2013;57(6):1676-1683.
- Qin C, Chen L, Xiao YB. Emergent endovascular vs. open surgery repair for ruptured abdominal aortic aneurysms: a meta-analysis. PLoS One 2014;9:e87465.
- Thomas DM, Hulten EA, Ellis ST, et al. Open versus Endovascular Repair of Abdominal Aortic Aneurysm in the Elective and Emergent Setting in a Pooled Population of 37,781 Patients: A Systematic Review and Meta-Analysis. ISRN Cardiol 2014;2014:149243.
- Karthikesalingam A, Holt PJ, Vidal-Diez A, et al. The impact of endovascular aneurysm repair on mortality for elective abdominal aortic aneurysm repair in England and the United States. J Vasc Surg 2016;64(2):321-327.
- Kontopodis N, Galanakis N, Ioannou CV, Tsetis D, Becquemin JP, Antoniou GA. Time-to-event data meta-analysis of late outcomes of endovascular versus open repair for ruptured abdominal aortic aneurysms. J Vasc Surg 2021;74(2):628-638.e4.
- Khan S, Lombardi JV, Carpenter JP, Trani J, Alexander JB, Caputo FJ. Open abdominal aortic aneurysm repair is still necessary in an era of advanced endovascular repair. J Vasc Surg 2016;64(2):333-337.
- Goldstein LJ, Halpern JA, Rezayat C, et al. Endovascular aneurysm repair in nonagenarians is safe and effective. J Vasc Surg 2010;52(5):1140-1146.
- Jim J, Sánchez LA, Sicard GA, et al. Acceptable risk but small benefit of endovascular aneurysm repair in nonagenarians. Ann Vasc Surg 2010;24(4):441-446.
- Wigley J, Shantikumar S, Hameed W, Griffin K, Handa A, Scott DJ. Endovascular aneurysm repair in nonagenarians: a systematic review. Ann Vasc Surg. 2015;29(2):385-391.
- Sheikh Z, Crockett S, Selvakumar S. Endovascular aneurysm repair in a centenarian: case report and systematic literature review. J Surg Case Rep. 2020;2020(4):rjaa025.
DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Francisco S. Lozano Sánchez
Hospital Universitario de Salamanca.
Paseo San Vicente, 182 · 37007 Salamanca
Tlf.: +34 678 77 19 59 | E-Mail: lozano@usal.es
Año 2022 · número 139 (02) · páginas 156 a 166
Enviado: 22.04.22
Revisado: 30.04.22
Aceptado: 12.05.22


