Resumen
El hierro hepático está implicado en la fisiopatología y progresión de las enfermedades hepáticas crónicas. En este trabajo se revisa el estado del hierro hepático como biomarcador diferencial en la enfermedad hepática esteatótica entre sus categorías de esteatosis hepática metabólica (MASLD) y alcohólica (MetALD). Se llevó a cabo un estudio sobre 189 pacientes con esteatosis hepática, 82% MASLD y 18% MetALD, que disponían de biopsia hepática y estudio de Resonancia Magnética (RM) simultáneas. En total, sobre un 20% de los pacientes presentan sobrecarga de hierro: 19% con hiperferritinemia metabólica, 22% a nivel histológico, y 26% en la RM (secuencia R2* para cuantificar el contenido de hierro hepático). En comparación con MASLD, los pacientes MetALD presentaron mayores depósitos histológicos de hierro (p <0,001) y niveles superiores de ferritina (p = 0,016). No hubo diferencias entre ambas entidades en cuanto al biomarcador de imagen R2*. Haciendo uso de estos datos originales, el presente artículo revisa de manera docente el posible papel del hierro hepático en la clasificación y estratificación de la enfermedad hepática esteatótica. Los depósitos de hierro se han asociado con fibrosis avanzada y disminución de la supervivencia, y terapias prometedoras como los agonistas de hepcidina están en desarrollo para su uso en pacientes seleccionados que padecen enfermedades hepáticas con marcada sobrecarga de hierro. Por todo ello, es fundamental una evaluación adicional de la sobrecarga de hierro en pacientes con enfermedad hepática esteatótica.
Abstract
Disturbances in iron regulation has been described in diverse chronic liver diseases other than hereditary hemochromatosis, and iron toxicity may worsen liver injury and disease outcomes. In relation to the new umbrella terminology for steatotic liver disease (SLD), we aimed to elucidate the iron burden status of the SLD subgroups: metabolic dysfunction-associated steatotic liver disease (MASLD) and metabolic alcohol-related liver disease (Met-ALD). We performed a prospective, multicenter study in the hepatology care setting, including 189 biopsy-proven SLD patients, 82% MASLD and 18% MetALD, with paired liver biopsy and Magnetic Resonance (MR) imaging. We evaluated the presence of iron overload according to predefined criteria (histology, serum ferritin and MR-R2*) and divided all the participants according to the new SLD classification. Iron dysregulation was common, up to 20% in steatotic liver diseases. A total of 19% had metabolic hyperferritinemia, 22% had increased iron deposits in tissue slides, and 26% had increased MR-R2* as biomarker of hepatic iron content. The iron burden of the MetALD group was higher than those of the MASLD group. The MetALD group had a significantly higher iron deposits on biopsy (p< 0.001) and serum ferritin levels (p = 0.016) than the MASLD group. There were no differences between both subgroups in terms of R2* imaging biomarker. Further evaluation of iron overload as a co‐morbid factor should identify the key pathogenic disturbances, establish the risk threshold for iron toxicity, and promote pharmacological interventions.
Palabras clave: Hierro; Esteatosis hepática metabólica; Hepatopatía alcohólica crónica; Imagen médica; Resonancia Magnética; Patología digital.
Keywords: Iron deposits; Metabolic dysfunction-associated steatotic liver disease; Alcohol-related liver disease; Medical imaging; Magnetic Resonance; Digital pathology.
INTRODUCCIÓN
En el año 2023 la Hepatología ha sufrido cambios de paradigma relevantes. Uno de ellos es el consenso internacional para modificar el nombre de la enfermedad hepática esteatótica (“steatotic liver disease”, SLD) (1). Desde su descubrimiento a principios de 1980 por Ludwig, la enfermedad de hígado graso no alcohólico ha sufrido un largo viaje con cambios en su terminología (2). La búsqueda de un consenso para su mejor definición ha estado promovida por dos motivos principales: (i) evitar la confusión en la sociedad por el empleo de un término excluyente “no alcohólica” y la posible estigmatización de los pacientes; (ii) buscar beneficios asociados al cambio de concepto, más allá de la denominación, en términos de manejo de la enfermedad, incluyendo la mejora en el acceso a los recursos sanitarios. Bajo el paraguas de SLD, se distinguen diferentes categorías de enfermedades entre las que destaca la esteatosis hepática metabólica (“metabolic dysfunction-associated steatotic liver disease”, MASLD) y la esteatosis hepática alcohólica (“metabolic alcohol-related liver disease”, MetALD) (1).
En general, el consumo de alcohol y los trastornos metabólicos son muy prevalentes en la población y frecuentemente coexisten. Ambas condiciones implican un problema de salud global, siendo las principales causas de enfermedad hepática crónica (3). El nuevo consenso sobre la SLD determina un umbral de consumo excesivo de alcohol (140 g/semana en mujeres y 210 g/semana en hombres) para diferenciar las entidades MASLD de MetALD (1). Actualmente, no se dispone de biomarcadores adecuados de consumo de alcohol y su determinación se base en la entrevista clínica y la relación de confianza médico–paciente. Esta incertidumbre supone una limitación, ya que se considera que el 25% de los pacientes catalogados como MASLD presentan un consumo excesivo de alcohol no reportado en los cuestionarios médicos y, por tanto, deberían ser definidos como MetALD (4). El alto consumo de alcohol no reconocido por el paciente queda reflejado en el desbalance observado en estudios poblaciones, donde se estima una prevalencia de MASLD de hasta 32,5%, mientras que la prevalencia de MetALD es solo del 2,5% (5). En este contexto, se reconoce la necesidad de disponer de biomarcadores capaces de distinguir entre MASLD y MetALD, dado que el manejo de cada enfermedad es diferente. En pacientes con MASLD se deben direccionar los esfuerzos terapéuticos al control de sus comorbilidades metabólicas (6), mientras que en los pacientes con MetALD se deben emplear terapias médicas para la adicción al alcohol ya que han mostrado una menor incidencia de progresión a etapas avanzadas de la enfermedad hepática (7).
El hierro hepático está implicado en la fisiopatología y progresión de la SLD (8). El consumo excesivo de alcohol presenta una sobrecarga de hierro significativa que podría considerarse como un biomarcador objetivo y ampliamente disponible para apoyar la diferenciación entre pacientes con MASLD o MetALD. En la era de los biomarcadores no invasivos, la imagen por Resonancia Magnética (RM) emerge como la prueba de referencia para la cuantificación del contenido de hierro hepático (9). Además, el uso de la RM está incluida en los algoritmos de manejo y estratificación del riesgo de los pacientes MASLD, ofreciendo una ventana de oportunidad para evaluar el papel del hierro hepático (6). Así pues, el objetivo de este trabajo es evaluar las diferencias en los niveles de hierro en la esteatosis hepática alcohólica frente a la metabólica.
MATERIAL Y MÉTODOS
Se llevó a cabo un estudio de cohorte prospectivo, transversal y multicéntrico entre 2017 y 2023. Los tres hospitales participantes fueron el Hospital Universitario y Politécnico La Fe, Hospital Clínico Universitario de Valencia y el Hospital Arnau de Villanova. La pregunta de investigación PICO que pretende responder este estudio fue la siguiente:
- P (población): pacientes con enfermedad hepática esteatótica e indicación clínica para la realización de una biopsia hepática. Los criterios de exclusión fueron una muestra histológica inadecuada para la interpretación, y la presencia de enfermedades hematológicas o neoplásicas concomitantes. Todos los pacientes incluidos dieron su consentimiento a participar después de haber sido informados acerca del estudio. Todos los procedimientos del estudio se adhieren a los criterios propuestos en la Declaración de Helsinki. El estudio tuvo la aprobación de los comités de ética de los hospitales participantes (números de registros: 2016/2019, 2017/0031/PI, 29/2019; fechas respectivas de aprobación: 27/10/2016, 30/03/2017, 27/11/2019).
- I (intervención): pruebas complementarias realizadas para determinar el estado del hierro hepático mediante analítica, RM y patología.
- Analítica sanguínea: ferritina (ng/mL). Se definió hiperferritinemia metabólica como valores de ferritina superiores a 200 ng/mL en mujeres y 300 ng/mL en hombres (10).
- RM: con un equipo de 3.0 Tesla (Philips Healthcare) se obtuvieron imágenes MECSE (multieco de gradiente con desplazamiento químico) para la determinación del ratio R2* en s-1 como biomarcador de hierro hepático y de la FGDP (“fracción grasa por densidad protónica”) como biomarcador del porcentaje de grasa intrahepática (9,11). Los casos con R2* >70s-1 fueron definidos como sobrecarga de hierro, y aquellos con FGDP >15% como infiltración moderada-alta de grasa (11).
- Anatomía patológica: las biopsias hepáticas se tiñeron con la tinción Perls y se analizaron tanto de manera tradicional al microscopio para gradar la afectación de los depósitos de hierro (ausente, leve, moderado, grave), como mediante patología digital. La técnica de patología digital se basa en las digitalización de las láminas histológicas mediante un escáner (Ventana iScan HT) para su posterior procesado computacional (programa MATLAB) y extracción del área proporcional de hierro (zona teñida en azul Perls) con respecto al total de la muestra (12).
- C (comparación): se compararon los diferentes biomarcadores del estado de hierro hepático entre los dos grupos de pacientes (MASLD vs. MetALD). La distinción de ambas poblaciones se realizó mediante el consumo auto-reportado de alcohol en el cuestionario médico anterior a la biopsia hepática. La entrevista médica se completó por el médico de confianza del paciente. Una anamnesis detallada llevada a cabo en Unidades especializadas de Hepatología es un método de referencia para reconocer el consumo de alcohol por parte de los pacientes (4).
- O (objetivo): diferenciar entre MASLD y MetALD para caracterizar a los pacientes con enfermedad hepática esteatótica dadas las limitaciones previamente mencionadas del consumo auto-reportado de alcohol en ámbitos menos especializados como puede ser Atención Primaria.
Para alcanzar el objetivo del estudio se llevó a cabo un análisis estadístico. Las variables continuas se expresaron como la media ± desviación estándar, o mediana y rango interquartílico, mientras que las variables categóricas lo hicieron como frecuencia absoluta y su porcentaje (%). La prueba ANOVA post-hoc de Bonferroni evaluó el grado de asociación entre el porcentaje de hierro hepático medido por patología digital y los grados histológicos de sobrecarga de hierro al microscopio convencional. La prueba U de Mann-Whitney para datos continuos y la prueba de chi-cuadrado para datos categóricos evaluaron las diferencias en la distribución de variables de la analítica sanguínea, RM y anatomía patológica entre los dos grupos. Se calculó el área bajo la curva (AUC) con un intervalo de confianza del 95% (IC95%) para evaluar el rendimiento diagnóstico de las mediciones séricas y de imagen RM para clasificar MASLD / MetALD. Los análisis estadísticos se realizaron con el paquete de software SPSS (versión 24; SPSS, IBM, Chicago, Ill). Para todas las pruebas se consideró estadísticamente significativo un valor de p ≤0,05.
RESULTADOS
Se incluyeron un total de 189 pacientes, de los cuales el 82% (n=156) eran MASLD y el 18% (n=33) se catalogaron como MetALD. De la población total, el 58% (n=109) eran mujeres. La edad y el índice de masa corporal medio fue de 56 ± 11 años y 28,4 ± 5,1 kg/m2. El 40% (n=75) presentaban un síndrome metabólico y el 19% (n=36) una hiperferritinemia metabólica. La mediana del tiempo transcurrido entre la biopsia hepática y las pruebas analíticas y de RM fue de 18 (12-24) días. El 22% de los pacientes presentaron sobrecarga de hierro en la biopsia.
Los pacientes MetALD presentaron una mayor sobrecarga férrica en comparación con los pacientes MASLD. La Figura 1 ilustra un aumento progresivo del porcentaje de hierro hepático medido por patología digital en los diferentes grados histológicos de hierro (p <0,001). En cada grado histológico, los pacientes MetALD presentaban valores más elevados del porcentaje de hierro hepático. La Figura 2 ilustra la distribución de los distintos parámetros relacionados con el hierro en pacientes MASLD y MetALD. Cabe destacar los siguientes resultados:
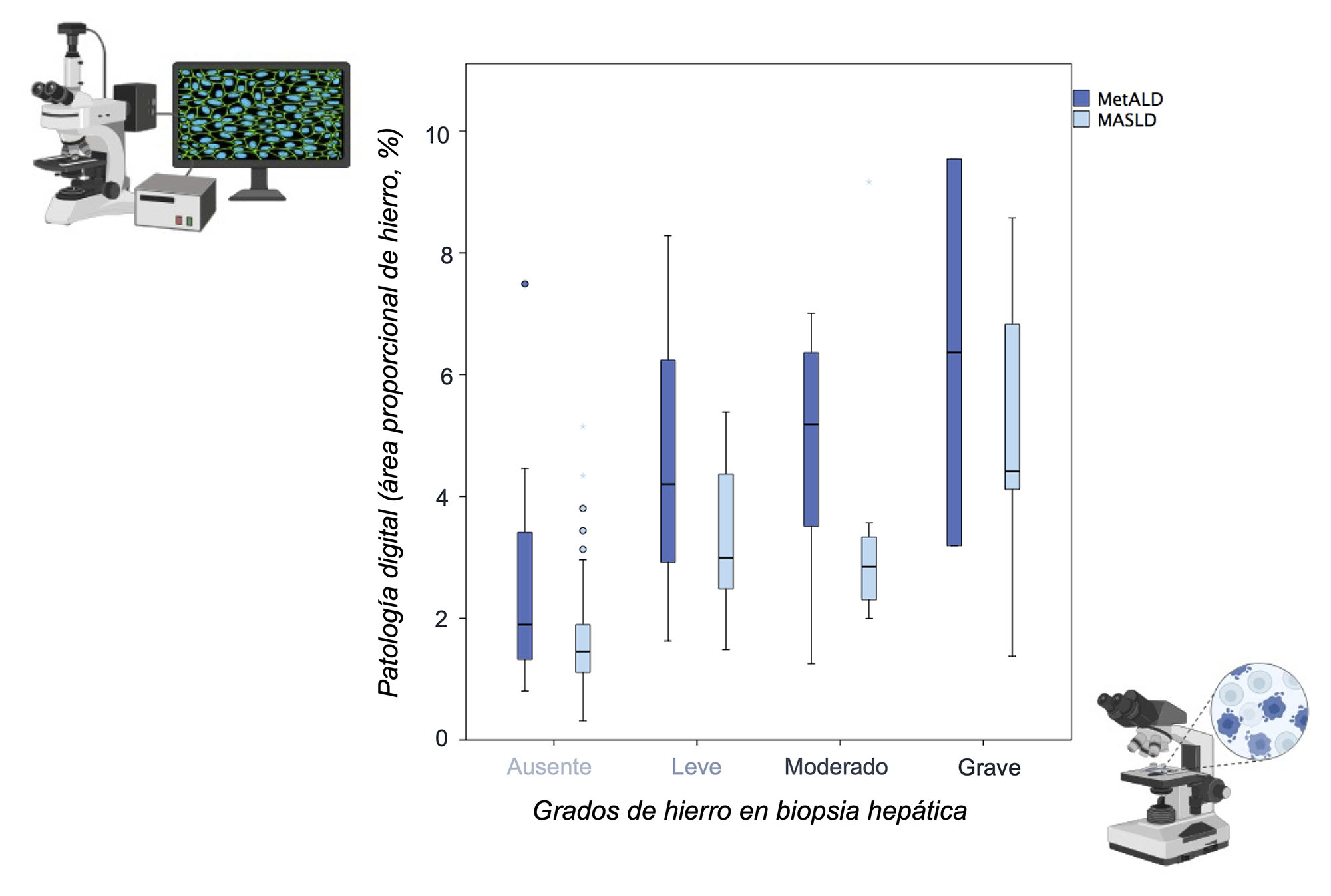
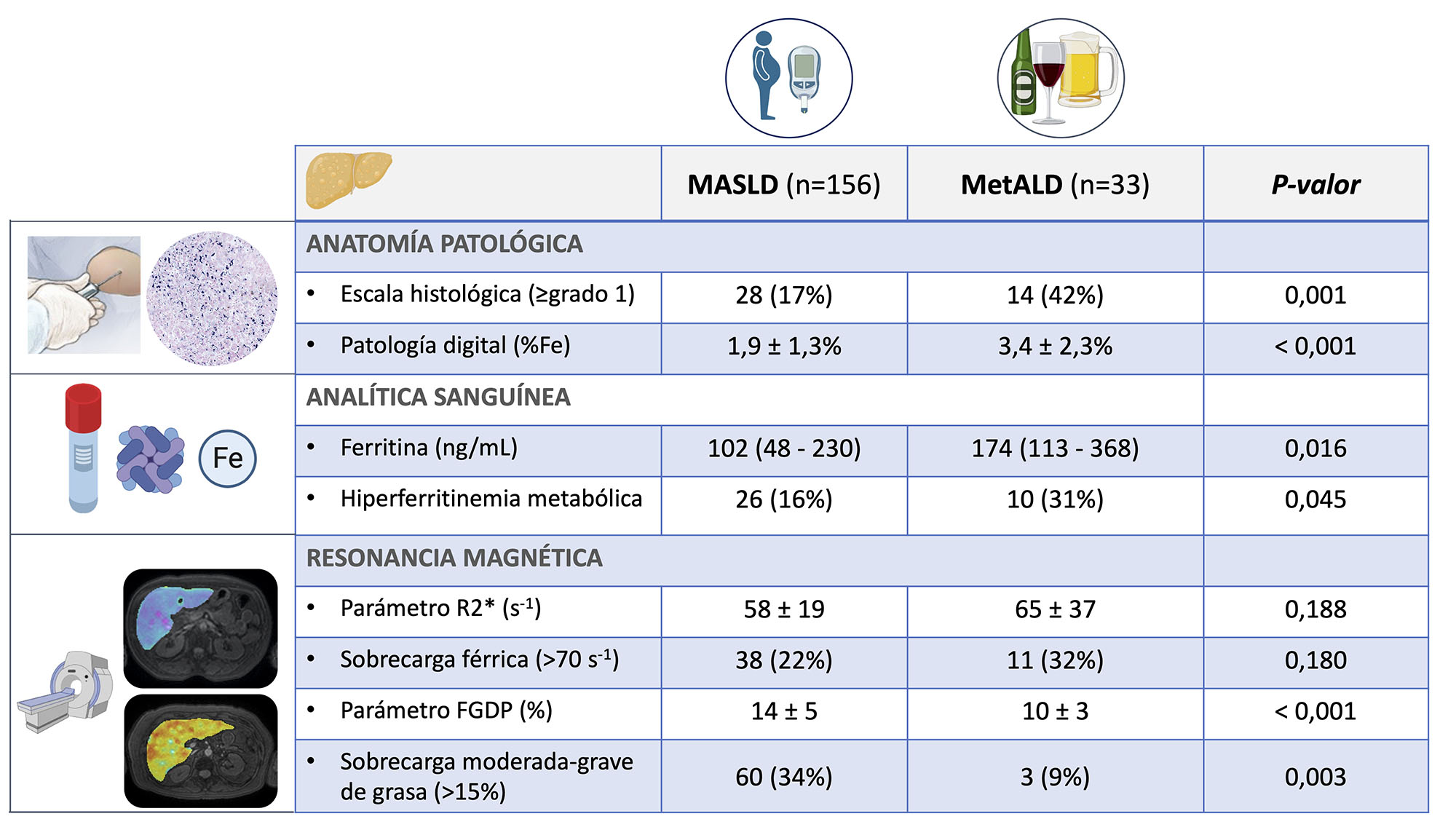
Los pacientes con MetALD presentan una mayor sobrecarga de hierro histológico. El 42% de estos pacientes tienen depósitos de hierro aumentados.
La ferritina es un marcador analítico sencillo que es capaz de discriminar entre pacientes MASLD y MetALD con un AUC = 0,656 (IC95% 0,542 – 0,771). Un valor de ferritina por encima de 330 ng/mL tiene una especificidad del 90% para diagnosticar los casos de MetALD.
En cuanto a la RM, el parámetro R2* no permite discriminar entre ambas poblaciones de SLD. Sin embargo, la FGDP está más aumentada en la esteatosis hepática metabólica y es capaz de discriminar MASLD-MetALD con un AUC = 0,758 (IC95% 0,665 – 0,851). Un valor de FGDP superior al 13% tiene una especificidad del 90% para diagnosticar los casos de MASLD.
DISCUSIÓN
Excluyendo a la hemocromatosis hereditaria, la desregulación del metabolismo del hierro es común en las enfermedades hepáticas crónicas, habiéndose asociado con la gravedad de la enfermedad hepática y con un peor pronóstico (13). Es por ello necesario definir la sobrecarga de hierro como factor de riesgo, establecer su umbral de toxicidad, y promover las intervenciones farmacológicas adecuadas más allá de la flebotomía y los quelantes orales del hierro. Recientemente se ha ensayado la eficacia terapéutica de un agonista de la hepcidina que ha demostrado disminuir la acumulación de hierro intrahepático, y podría ser una opción terapéutica en pacientes seleccionados que padecen enfermedades hepáticas con sobrecarga marcada de hierro (14).
En este trabajo, el 22% de los pacientes con SLD presentaron una sobrecarga de hierro en la biopsia. Es importante identificar de forma sencilla a estos pacientes ya que existe una clara relación entre los depósitos de hierro y la gravedad de la enfermedad hepática (15). La ferritina es una proteina de almacenamiento del hierro que reflejas las reservas de hierro en el cuerpo. Los niveles de ferritina pueden estar elevados en la SLD debido a la inflamación sistémica (metabólica, alcohólica) y/o a la sobrecarga de hierro. En nuestra serie, la prevalencia de la hiperferritinemia metabólica fue del doble en sujetos con MetALD (31%). Un mensaje derivado de estos resultados es el uso en la práctica clínica de unos niveles de ferritina sérica >330 ng/mL para sospechar un consumo de alcohol excesivo en sujetos MASLD que no reportan el consumo de alcohol.
La imagen médica obtenida por RM permite cuantificar el contenido de hierro hepático. La secuencia de mayor precisión diagnóstica, que además permite la cuantificación simultánea de grasa y hierro, es la MECSE (9).
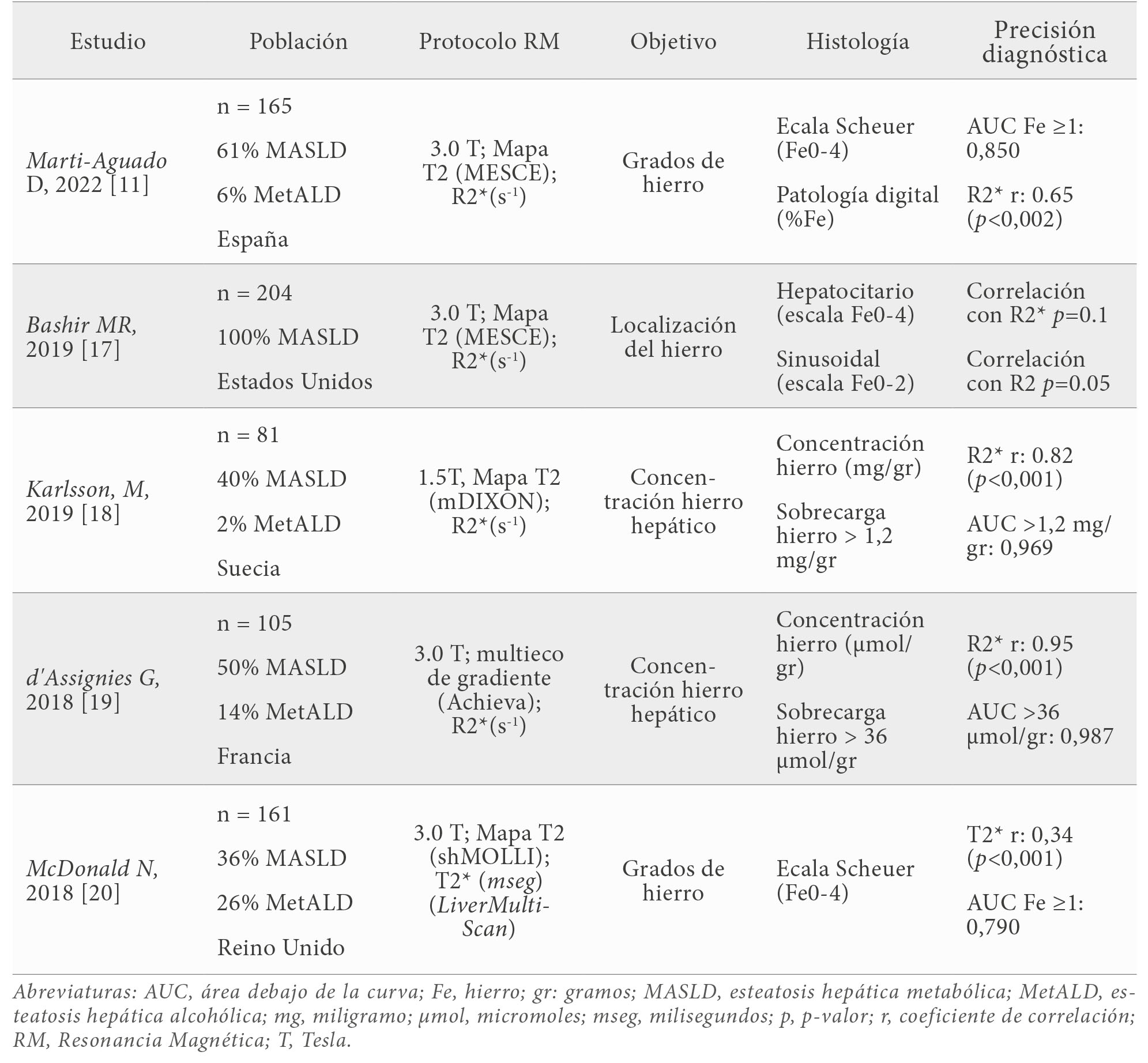
La Tabla 1 resume los estudios que han evaluado la precisión diagnóstica de RM para el diagnóstico de sobrecarga de hierro en pacientes con hepatopatía crónica (11,17,18,19,20). Cabe destacar de esta tabla resumen que la categoría MetALD está infrarrepresentada en los estudios publicados hasta la fecha. Además, existe un sesgo por el espectro de la enfermedad en estos estudios dada que evalúan una población con ausencia de hierro (el 80% de los pacientes incluidos no tienen sobrecarga de hierro) o bien con marcada elevación de los depósitos de hierro hepático (pacientes diagnosticados de hemocromatosis). Se ha de reconocer que la comparación entre condiciones extremas (sujetos sin y con marcada sobrecarga de hierro) tiende a maximizar las diferencias estadísticamente significativas en los estudio de correlación. En nuestra serie se incluyen más pacientes MetALD y con estadios intermedios de sobrecarga férrica, y se muestra que, a pesar de la precisión diagnóstica del biomarcador R2*, éste no es capaz de diferenciar entre MASLD y MetALD. La interpretación que los autores hacen de este resultado es que R2* también puede estar relacionado con la FGDP, especialmente en casos con sobrecarga leve de hierro (9,17). De hecho, el biomarcador de grasa FGDP está significativamente más aumentado en pacientes MASLD, en comparación con MetALD. La prevalencia de infiltración moderada-grave de grasa intrahepática fue del triple en sujetos MASLD (34%).
En conclusión, la sobrecarga de hierro es frecuente en la SLD y se correlaciona principalmente con el consumo excesivo de alcohol. La ferritina, como marcador de los depósitos de hierro, permite identificar los casos MetALD entre los pacientes MASLD que no han reportado un consumo excesivo de alcohol.
DECLARACIÓN DE TRANSPARENCIA
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
BIBIOGRAFÍA
- ↑Rinella ME, Lazarus JV, Ratziu V, et al. A multisociety Delphi consensus statement on new fatty liver disease nomenclature. Hepatology. 2023; 78(6):1966-1986.
- ↑Ayonrinde OT. Historical narrative from fatty liver in the nineteenth century to contemporary NAFLD – Reconciling the present with the past. JHEP Rep. 2021; 3(3):100261.
- ↑Díaz LA, Arab JP, Louvet A, Bataller R, Arrese M. The intersection between alcohol-related liver disease and nonalcoholic fatty liver disease. Nat Rev Gastroenterol Hepatol. 2023; 20(12):764-783.
- ↑Staufer K, Huber-Schönauer U, Strebinger G, et al. Ethyl glucuronide in hair detects a high rate of harmful alcohol consumption in presumed non-alcoholic fatty liver disease. J Hepatol. 2022;77(4):918-930.
- ↑Kalligeros M, Vassilopoulos A, Vassilopoulos S, Victor DW, Mylonakis E, Noureddin M. Prevalence of Steatotic Liver Disease (MASLD, MetALD, and ALD) in the United States: NHANES 2017-2020. Clin Gastroenterol Hepatol. Published online November 8, 2023. doi:10.1016/j.cgh.2023.11.003.
- ↑Cusi K, Isaacs S, Barb D, et al. American Association of Clinical Endocrinology Clinical Practice Guideline for the Diagnosis and Management of Nonalcoholic Fatty Liver Disease in Primary Care and Endocrinology Clinical Settings: Co-Sponsored by the American Association for the Study of Liver Diseases (AASLD). Endocr Pract. 2022;28(5):528-562.
- ↑Vannier AGL, Shay JES, Fomin V, et al. Incidence and Progression of Alcohol-Associated Liver Disease After Medical Therapy for Alcohol Use Disorder. JAMA Netw Open. 2022;5(5):e2213014.
- ↑Maus M, López-Polo V, Mateo L, et al. Iron accumulation drives fibrosis, senescence and the senescence-associated secretory phenotype. Nat Metab. Published online December 14, 2023. doi: 10.1038/s42255-023-00928-2.
- ↑Reeder SB, Yokoo T, França M, et al. Quantification of Liver Iron Overload with MRI: Review and Guidelines from the ESGAR and SAR. Radiology. 2023; 307(1):e221856.
- ↑Valenti L, Corradini E, Adams LA, et al. Consensus Statement on the definition and classification of metabolic hyperferritinaemia. Nat Rev Endocrinol. 2023; 19(5):299-310. doi:10.1038/s41574-023-00807-6.
- ↑Martí-Aguado D, Jiménez-Pastor A, Alberich-Bayarri Á, et al. Automated Whole-Liver MRI Segmentation to Assess Steatosis and Iron Quantification in Chronic Liver Disease. Radiology. 2022; 302(2):345-354.
- ↑Marti-Aguado D, Rodríguez-Ortega A, Mestre-Alagarda C, et al. Digital pathology: accurate technique for quantitative assessment of histological features in metabolic-associated fatty liver disease. Aliment Pharmacol Ther. 2021; 53(1):160-171.
- ↑Czaja AJ. Review article: iron disturbances in chronic liver diseases other than haemochromatosis – pathogenic, prognostic, and therapeutic implications. Aliment Pharmacol Ther. 2019; 49(6):681-701.
- ↑Kowdley KV, Modi NB, Peltekian K, et al. Rusfertide for the treatment of iron overload in HFE-related haemochromatosis: an open-label, multicentre, proof-of-concept phase 2 trial. Lancet Gastroenterol Hepatol. 2023; 8(12):1118-1128.
- ↑Nelson JE, Wilson L, Brunt EM, et al. Relationship between the pattern of hepatic iron deposition and histological severity in nonalcoholic fatty liver disease. Hepatology. 2011; 53(2):448-457.
- Suresh D, Li A, Miller MJ, Wijarnpreecha K, Chen VL. Associations between metabolic hyperferritinaemia, fibrosis-promoting alleles and clinical outcomes in steatotic liver disease. Liver Int. Published online November 16, 2023. doi:10.1111/liv.15787.
- ↑Bashir MR, Wolfson T, Gamst AC, et al. Hepatic R2* is more strongly associated with proton density fat fraction than histologic liver iron scores in patients with nonalcoholic fatty liver disease. J Magn Reson Imaging. 2019; 49(5):1456-1466.
- ↑Karlsson, M., Ekstedt, M., Dahlstrom, N., et al. Liver R2* is affected by both iron and fat: A dual biopsy-validated study of chronic liver disease. J. Magn. Reson. Imaging. 2019; 50:325-333.
- ↑d’Assignies G, Paisant A, Bardou-Jacquet E, et al. Non-invasive measurement of liver iron concentration using 3-Tesla magnetic resonance imaging: validation against biopsy. Eur Radiol. 2018; 28(5):2022-2030.
- ↑McDonald N, Eddowes PJ, Hodson J, et al. Multiparametric magnetic resonance imaging for quantitation of liver disease: a two-centre crosssectional observational study. Sci Rep. 2018; 8(1):9189.
David Martí-Aguado
Servicio de Medicina Digestiva, Unidad de Hepatología. HC Universitario de Valencia
Instituto de Investigación Sanitaria INCLIVA. C. de Menéndez y Pelayo, 4 · 46010 Valencia
Tlf.: +34 600 511 531 | E-Mail: marti_davagu@gva.es
Año 2023 · número 140 (03) · páginas 277 a 283
Enviado: 05.10.23
Revisado: 12.10.23
Aceptado: 12.11.23


