Resumen
El objetivo del artículo es difundir información sobre lo que la ortogeriatría representa a día de hoy, sobre todo en el campo de las fracturas de cadera. Se aporta información sobre la evolución histórica de esta forma de trabajo, poniendo el énfasis en nuestro país. Se informa y comentan sus avances más importantes en cuanto a resultados publicados y puesta en marcha de protocolos y registros. Finalmente se hace un recorrido sobre los artículos más recientes orientados hacia puntos más específicos. Se concluye que nos encontramos ante un problema de alta incidencia y prevalencia en las personas muy mayores, que deteriora de manera brusca y severa el estado funcional y para el que esta forma de trabajo ha permitido mejorar todos los parámetros clínicos y administrativos analizados.
Abstract
The aim of this paper is to offer information about the state of the art around the ortogeriatric units´ way of work, with the focus firstly oriented on hip fracture. We present a short historical review with special reference to the Spanish situation, including expansion, guides, protocols and registers. The review includes a selection of recent publications with information about the most important global results on the subject, as well as several papers analyzing some specific and singular points. Taking into account all the above, we can conclude that it is a very relevant geriatric problem, with high levels of incidence and prevalence, and with a strong impact on the functional state of the patient. Results show that Ortogeriatric Units are an excellent option in order to functional improvement and quality of life in these sort of patients.
Palabras clave: Ortogeriatría; Fractura de cadera; Paciente anciano; Asistencia geriátrica.
Keywords: Ortogeriatric; Hip fracture; Elderly patient; Geriatric’s attendance.
El diccionario panhispánico de términos médicos define la Otogeriatría como “la rama de la geriatría que se ocupa de los procesos que ocurren en las personas mayores y que requieren tratamientos ortopédicos o traumatológicos”. De hecho hablar de ortogeriatría es hacerlo de una forma de trabajo interdisciplinar donde, a geriatras y ortopedistas (traumatólogos) como componentes esenciales del equipo, se suman, en colaboración estrecha, expertos procedentes de otros ámbitos: enfermeros, rehabilitadores, anestesiólogos, fisioterapeutas, terapeutas ocupacionales, trabajadores sociales, a veces psicólogos, farmacéuticos, médicos de otras especialidades y, para determinados aspectos, hasta familiares y cuidadores. La ortogeriatría brinda la posibilidad de confrontar aspectos complementarios entre especialistas y tomar decisiones consensuadas en torno a un proceso tan común y complejo en la persona mayor como las fracturas, especialmente las de cadera.
Mi objetivo es dar a conocer el tema, exponer lo que ha sido y es esta forma de colaboración en nuestro país. Resumir su evolución histórica y el papel del geriatra en este proceso. También las ventajas de su implantación en el sistema sanitario. Lo haré desde la perspectiva de la geriatría, asumiendo que caben visiones complementarias, sobre todo las que puede ofrecer el traumatólogo.
Para enmarcar la magnitud del tema valen algunos datos globales del Ministerio de Sanidad, recogidos por el equipo de geriatría del Hospital Gregorio Marañón de Madrid (1). Entre 2001 y 2018 se registraron en España 756.308 casos de fractura de cadera con una edad media inicial de 82,5 años que creció hasta los 84,7 en 2018. Alrededor del 75% eran mujeres. La estancia media inicial de 15 días se redujo en 4,5 días. La mortalidad hospitalaria se mantuvo en torno al 6%. A sus elevadas incidencia y prevalencia hay que añadir las consecuencias en términos de mortalidad, morbilidad derivada directa e indirectamente de la fractura, y deterioro funcional vinculado, con la consecuente repercusión en la calidad de vida. También su impronta económica para el sistema de salud.
Adelanto que esta forma de trabajo en equipo redunda en beneficios contrastados en múltiples campos. Con respecto al paciente reduce su mortalidad y morbilidad perioperatoria, mejora la recuperación funcional y la calidad de vida a largo plazo. Para al sistema sanitario reduce costos y tiempos hospitalarios y mejora la coordinación entre los profesionales. Un trabajo en equipo donde todos ceden y hacen propias experiencias y capacidades ajenas, asumiendo así un principio esencial de la medicina geriátrica. Contribuye a superar egos, a permeabilizar criterios y a lo que llamamos “humanización de la medicina”.
Resumen histórico
La ortogeriatría, como tantas ideas en la medicina geriátrica, nació en el Reino Unido a principios de la segunda mitad del siglo XX. Lionel Cosin (1910-1993) fue su iniciador y principal instigador. Fue, también, padre de otras iniciativas en el marco de la geriatría, exportadas después a diferentes especialidades. Entre ellas destaco, por su proximidad al tema, la conveniencia de una movilización precoz post-cirugía (“bed is bad”), también la multidisciplinaridad como forma de trabajo y la creación de los hospitales de día geriátricos. Los resultados mostraron pronto las grandes ventajas de estos procederes y rápidamente fueron incorporados en otros países. Las primeras experiencias, de los años sesenta, resultaron de la colaboración entre R Irving (Geriatra, 1920-2002) y M Devas (Cirujano, 1920-1999) en Hasting/Stoke-on-Trent (2).
En España el recorrido se inició en forma de colaboración directa, informal, al final de los ochenta. La primera publicación, en 1994, procedía del Hospital Clínico madrileño (3). Comparaba datos del primer año de trabajo conjunto con los correspondientes al año previo a su implantación. Mostraba diferencias con alto grado de significación en cuanto a descenso de mortalidad hospitalaria (9,3% vs 4,9%) y tiempo de estancia preoperatoria (15,4 días vs 10,0).
Durante los años noventa creció progresivamente esta forma de colaboración, sirviendo, con frecuencia, para la entrada de la geriatría en los hospitales demandada por el servicio de traumatología correspondiente. A los buenos resultados generalizados ha contribuido la colaboración directa y positiva con unidades funcionales geriátricas próximas que facilitaban y complementaban el trabajo, con programas basados en planificar al alta un seguimiento coordinado del paciente en hospitales de apoyo, centros sociosanitarios, residencias, unidades de rehabilitación, programas de atención a domicilio, centros de día…. Todo potenciado en su caso por unidades hospitalarias conceptualmente próximas, como las de osteoporosis, patología ósea o, sobre todo, de caídas, allá donde estas unidades existían.
En este siglo el fenómeno crece, se generaliza y consolida. Lo que empezó como colaboración espontánea, basada en la buena disposición de los actores, va estructurándose hasta convertirse en unidades funcionales relativamente autónomas con normas de actuación específicas. También crece el número de tesis doctorales y proyectos de investigación. Durante los últimos años se añade el diseño y apertura de “registros” (4,5,6), lo que presenta un salto cualitativo en cuanto a posibilidades de mejora.
El Registro Nacional de Fractura de Cadera (RNFC) se crea en nuestro país en 2017 (4). Recoge de forma observacional y descriptiva las características epidemiológicas, clínicas y de atención al ingreso, durante la estancia y al mes del alta. Incorpora a todos a los pacientes ingresados con más 74 años. En un primer momento fueron 48 los hospitales comprometidos dentro del Sistema Nacional de Salud. En 2024 ya superan el centenar.
Un estudio de 2023, con datos de 105 hospitales, recoge información sobre 52215 pacientes, atendidos entre marzo de 2017 y junio de 2022. La edad media era de 86 años y el 75.3% fueron mujeres. En 76.8% habían acudido desde su domicilio (urgencias). El tiempo medio precirugía era de 62 horas y la estancia hospitalaria total de 10 días. Fallecieron el 4,8% y un 68 % eran capaces de incorporarse en las primeras 24 horas tras la intervención. Todos ellos son datos muy expresivos (7).
En paralelo van apareciendo protocolos reglados y guías de actuación acordes con las posibilidades de cada lugar (8,9,10,11,12) (Fig 1). Algunas especialmente extensas e informativas (13). Habitualmente se trata de recomendaciones flexibles que pueden adaptarse a situaciones nuevas como ocurrió durante la pandemia de Covid-19 (14). Se multiplican las publicaciones y experiencias que demuestran las ventajas directas de estos programas. También indirectas: posibilidad de afrontar aspectos relacionados con sus factores de riesgo, con los sistemas de prevención primaria y secundaria, y de sus eventuales complicaciones, relacionadas o no con la cirugía. Se logra controlar mejor síntomas derivados muy frecuentes, como el dolor, la anemia o el delirium. Se facilita la implantación de programas docentes o de investigación. También mejorar la educación sanitaria de la ciudadanía
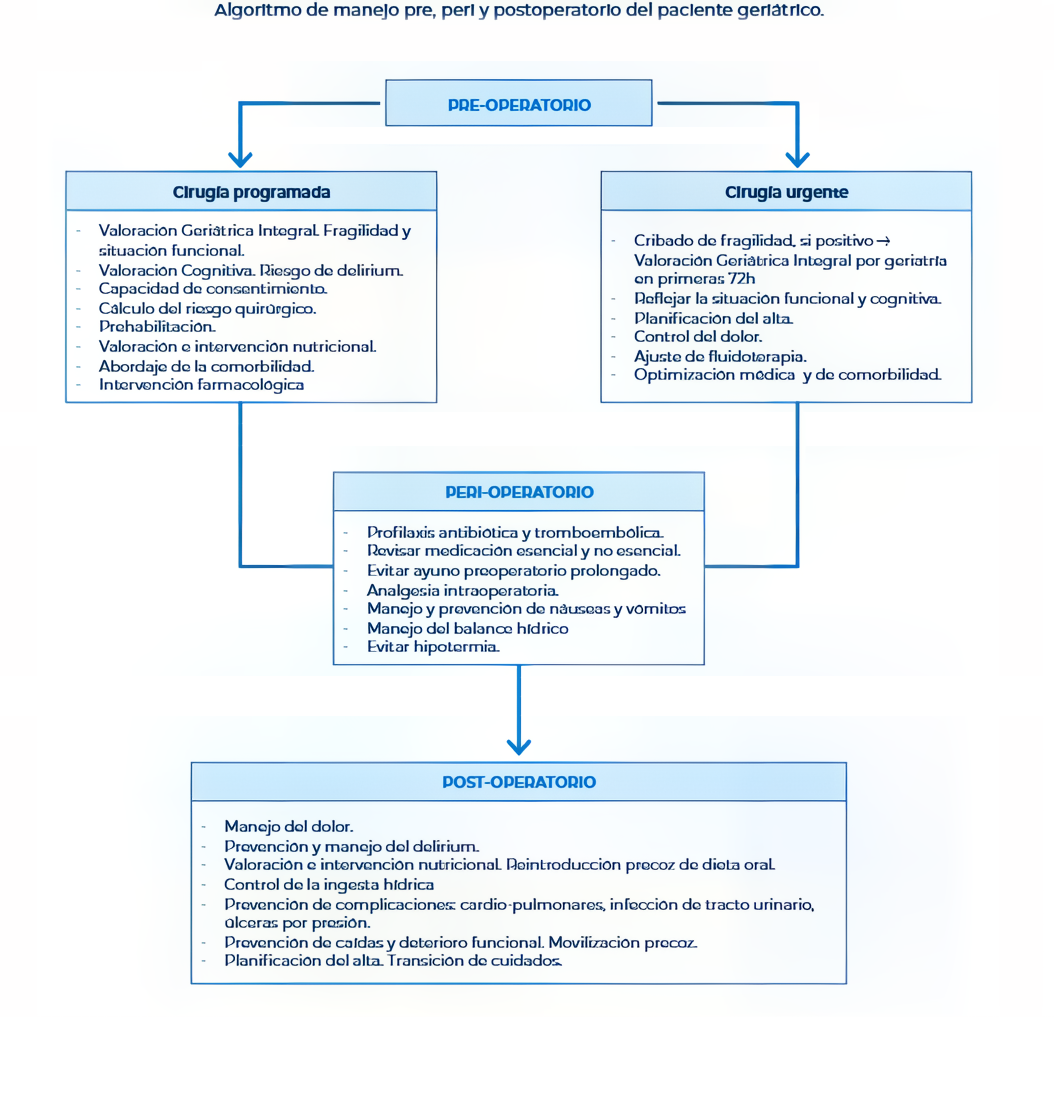
Las publicaciones, en número creciente y de forma cada vez más amplia en cuanto a la información que proporcionan, valoran aspectos como mortalidad, morbilidad o influencia del sexo y edad. También puntos específicos como la situación funcional previa y las medidas adoptadas al respecto, el pronóstico a corto y largo plazo, el grado de recuperación, o el papel de la comorbilidad, con análisis puntuales para determinadas alteraciones asociadas como la demencia o algunas enfermedades crónicas. Se multiplican en una dinámica imparable jornadas, simposios, cursos, sesiones en congresos y todo tipo de actividades docentes. Otros aspectos estudiados son de carácter administrativo como los tiempos de estancias o los costes.
Inicialmente, las colaboraciones en los años sesenta (Modelo Hasting) incorporaban la geriatría en la fase de rehabilitación, producida ya la cirugía y la recuperación inmediata. En los ochenta se estableció el “modelo interconsultas”, donde el traumatólogo recurría al geriatra cuando lo estimaba oportuno. En el llamado “modelo conjunto”, desde los noventa, se trabaja de forma coordinada desde el inicio en unidades de ortogeriatría adaptadas a las circunstancias del centro, a las del paciente y a la intensidad de la colaboración (15,16,17). Se teoriza sobre los mejores modelos colaborativos y se sientan programas con mayor o menor peso geriátrico, acordes con las circunstancias locales (4,18,19,20,21,22).
En la tabla 1 se muestran los últimos datos globales disponibles de nuestro país, procedentes de la memoria del RNFC correspondiente a 2022. Incluye a 9553 pacientes atendidos en 61 hospitales de 16 CCAA (todas, menos La Rioja) (23).

¿Qué aporta la geriatría?
Los beneficios de esta colaboración se constataron desde el inicio. Van desde optimizar la mera información hasta la protocolización del proceso quirúrgico o del manejo de sus complicaciones. Las evidencias positivas crecen sin interrupción. Destaco tres factores genéricos que, pienso, constituyen la fuente primaria para entender estas mejoras. Son el nivel de disponibilidad por parte del profesional, la rapidez en la intervención y un plus no discutible en lo que cabe denominar competencia en la materia. Son determinantes poco valorados en la literatura, dado que su carácter conceptual dificulta cuantificarlos de manera precisa.
Los traumatólogos son grandes profesionales, muy competentes en los aspectos técnicos de su especialidad. Sin embargo, las cuestiones relacionadas con la patología asociada del paciente mayor les resultan a menudo de difícil identificación y manejo. Tradicionalmente –en España hasta los años noventa- ante un paciente complejo de edad avanzada, con fractura de cadera, el traumatólogo solicitaba eventualmente la colaboración del especialista clínico, generalmente el internista, a veces otros (cardiólogo, endocrino,…). La respuesta podía demorarse y resultaba laboriosa para el profesional consultado dadas las características del paciente. Excepcionalmente, se pedían nuevos apoyos puntuales si surgían complicaciones postoperatorias. El alta suponía el fin del proceso y el paciente pasaba a otro nivel asistencial.
Lo original –y más positivo- del nuevo sistema es, ante todo, que supone una respuesta inmediata, con una atención muy orientada por tratarse del paciente habitual para el geriatra. Incorpora como ventaja poco cuestionable la profesionalización, en la medida en la que este especialista dispone de un buen conocimiento de los cambios inducidos por el proceso de envejecer y de su manejo, incluidos los aspectos farmacológicos. Esta colaboración supone –de oficio- una continuidad en la atención, mantenida ante la eventual comorbilidad pre y postoperatoria. Además incorpora una planificación conjunta del alta y programa el seguimiento a corto y largo plazo. Son ventajas contrastadas con independencia del modelo de colaboración utilizado.
Las aportaciones del geriatra se concretan en múltiples puntos, todos con peso propio en el pronóstico. Neira y Martínez han sistematizado las principales (Tabla 2) (24). Realizar una valoración geriátrica integral y tomar las decisiones en función de sus resultados constituye el eje central del programa y, probablemente, lo más novedoso con respecto a la época anterior (25,26,27,28). Más allá de reducir la mortalidad el objetivo principal pretende una recuperación funcional que se aproxime al máximo a la situación previa a la fractura. Nuestra colaboración trauma-geriatría en el Clínico de Madrid, que venía funcionando hacía 20 años, se oficializó como ortogeriatría en 2010 con unos resultados positivos que se constataron en un muy poco tiempo (tabla 3) (29). Algo similar ha venido ocurriendo en muchos hospitales españoles.
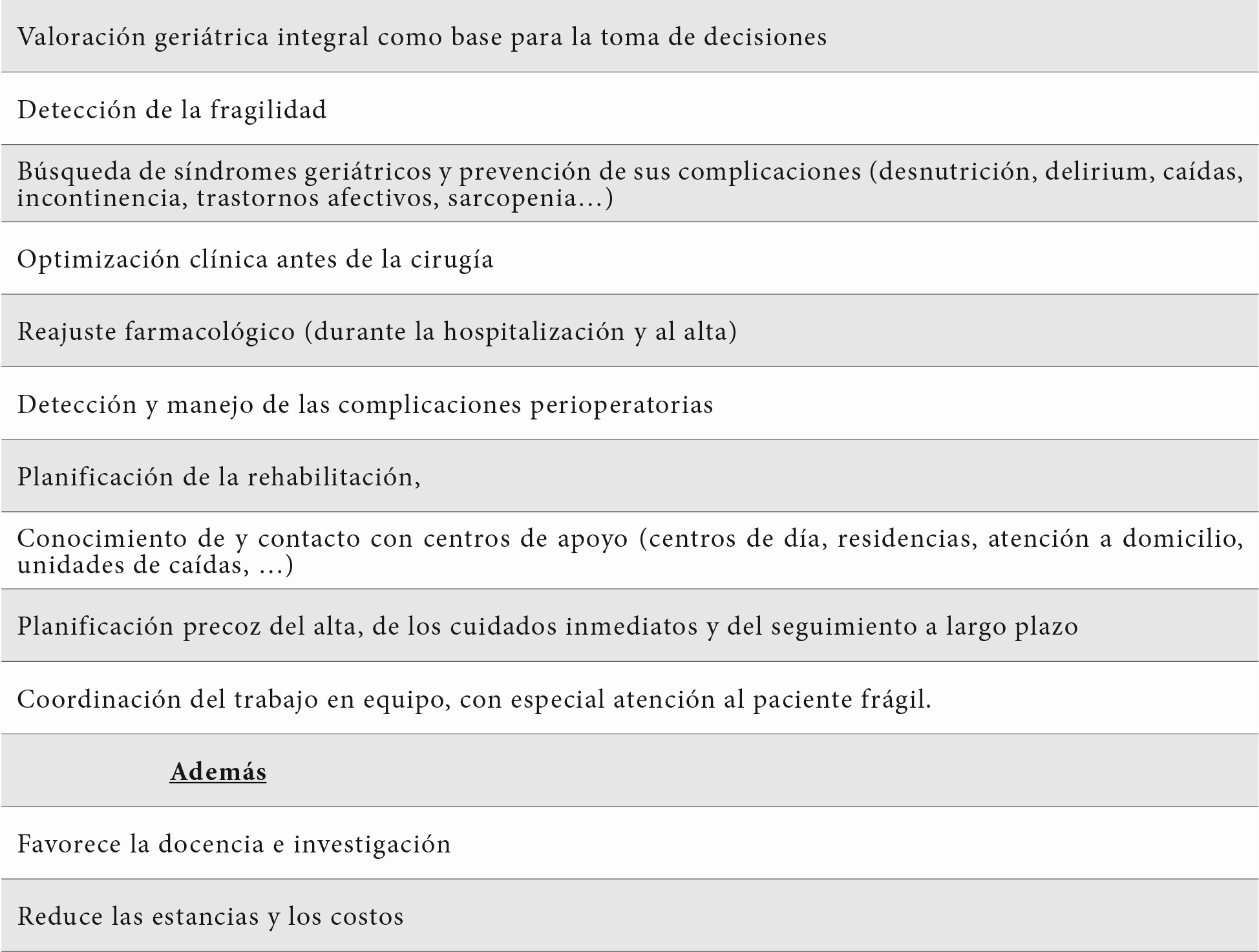
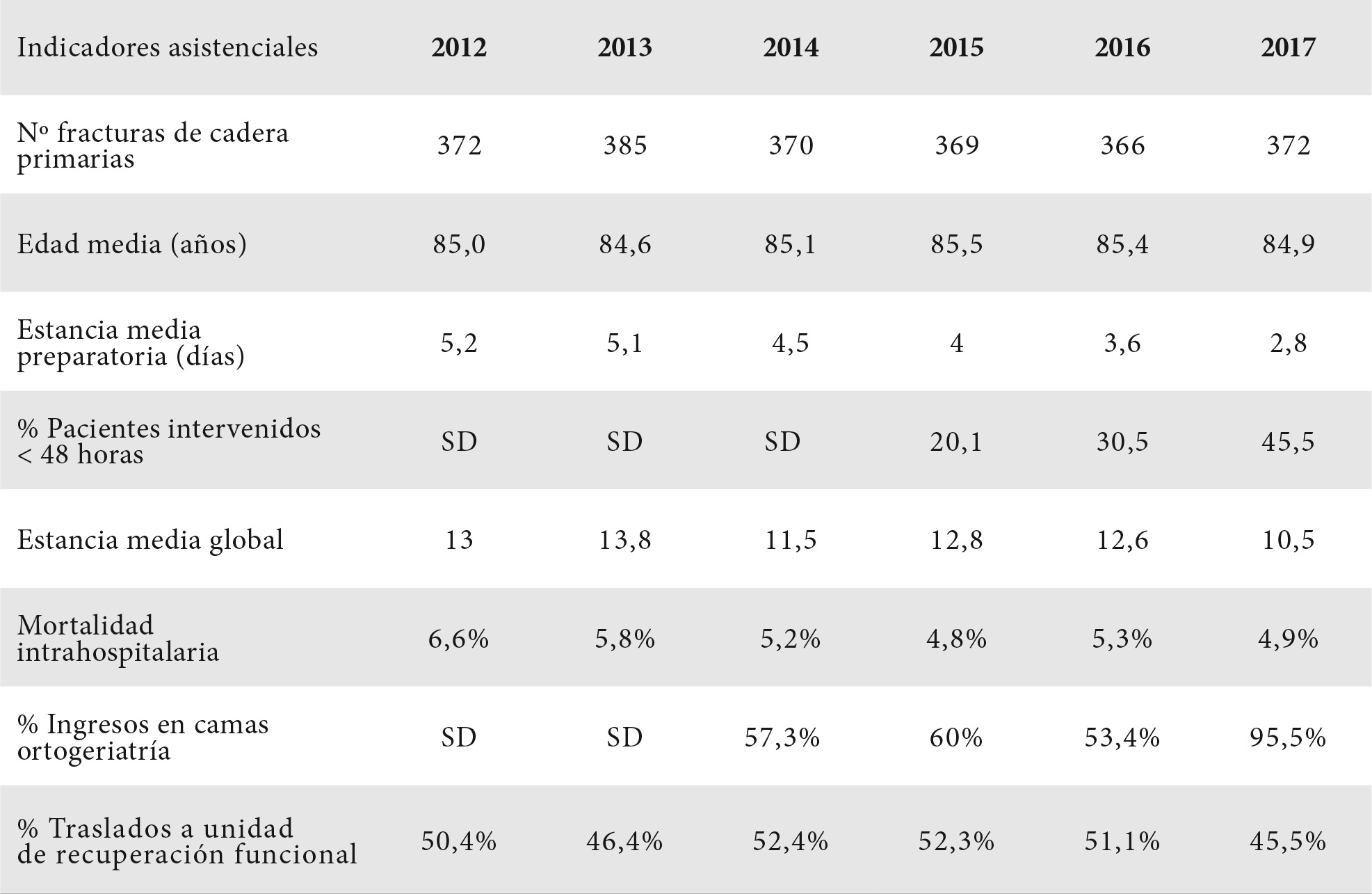
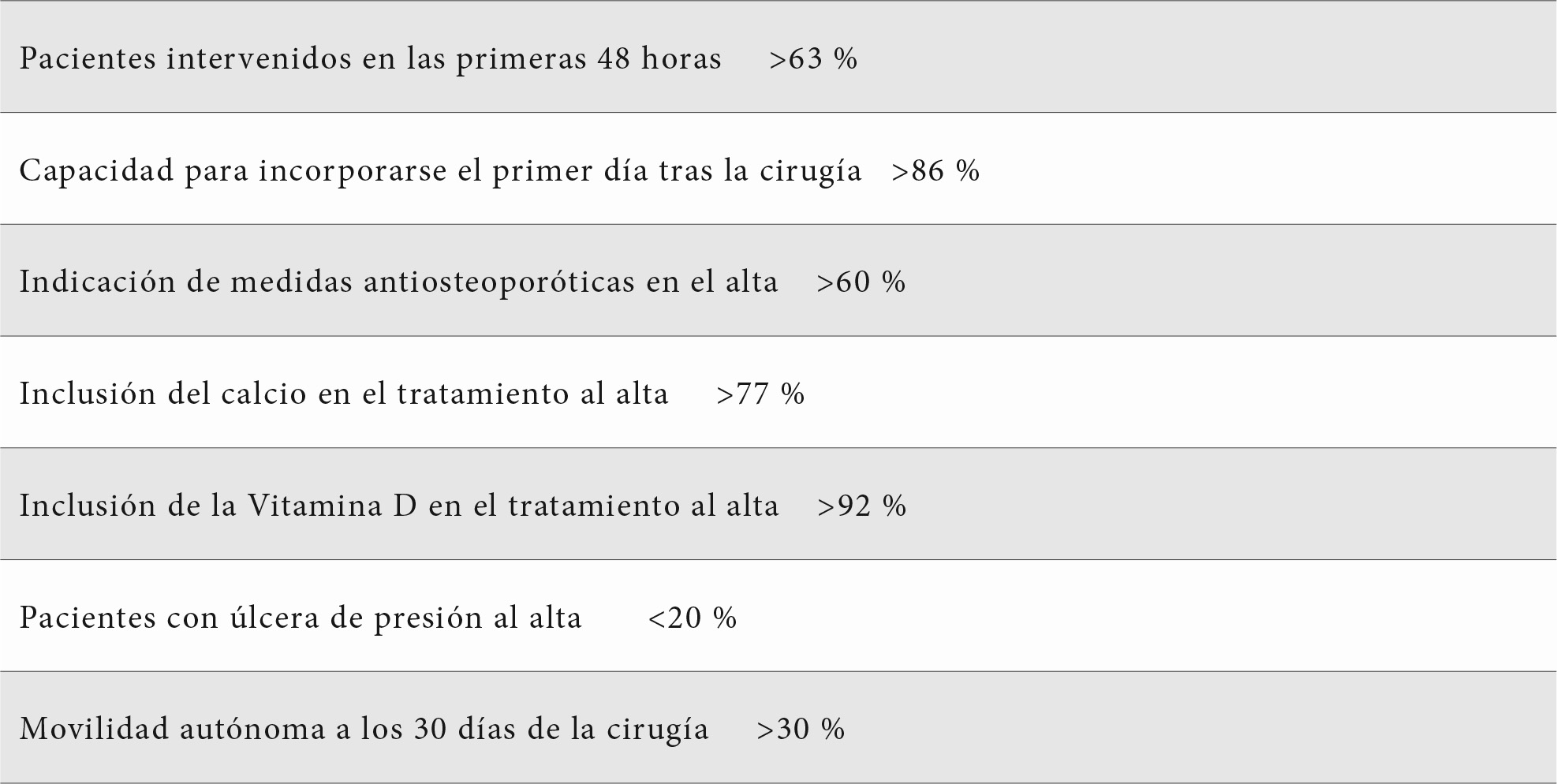
Los registros surgidos tras la puesta en marcha del Registro Nacional de Fractura de Cadera (1,7) son, además de una fuente de información, un estímulo motivador y un instrumento imprescindible para la investigación (30). También, como se ha señalado, para actualizar objetivos, encontrar soluciones a los problemas que van surgiendo y mostrar las mejoras evidentes a la hora de afrontarlos y de obtener respuestas cada vez más positivas. Otro trabajo ilustrativo, basado en ese registro, informa sobre las fracturas atendidas en ochos hospitales madrileños en 2015 y 2016. Son 3995 pacientes (76 % mujeres) con edad media de 85,3 años. El 35,9 % de las intervenciones lo fueron en las primeras 48 horas. La estancia hospitalaria media fue de 11,2 días y la mortalidad hospitalaria de 5,3 % (31). Otro de los objetivos planteados por el RNFC ha sido el de mejorar la calidad de las unidades de ortogeriatría. Para ello se han establecido unos parámetros indicativos que pueden encontrarse en la tabla 4.
Finalizaré este apartado destacando el papel positivo jugado por las unidades de caídas en los aspectos relacionados con la evolución posterior del paciente, especialmente en lo concerniente a nivel epidemiológico en lo que toca a la prevención primaria de la fractura y en cuanto a las posibilidades que ofrece al paciente individual en la prevención secundaria de las mismas (32–33).
Situación actual
Confirmadas las ventajas de la ortogeriatría en aspectos básicos –mortalidad, complicaciones, situación funcional,- su necesidad admite hoy poca discusión y no tiene vuelta atrás. Las novedades llegan por caminos complementarios. Constatan el aumento de centros que disponen de estas unidades. También el reconocimiento de sus ventajas por los sistemas públicos de salud expresado en la aparición de guías oficiales, recomendaciones, protocolos y registros. Las publicaciones van más allá de los estudios comparativos pre y postortogeriatría, aunque estos se mantengan, referidos, sobre todo, a lugares de incorporación más reciente. Lo habitual es ahondar sobre puntos monográficos concretos que permitan conocer y mejorar cuestiones muy puntuales. El abanico geográfico y temático se ha abierto de manera espectacular. Ateniéndome sólo a la literatura reciente, señalaré algunos ejemplos.
Entre las revisiones de carácter general una muy amplia destaca la reducción de la mortalidad con una mejor recuperación funcional postquirúrgica (34). Otro trabajo corporativo canadiense sobre el seguimiento en pacientes operados de fractura de cadera confirma las ventajas de la atención prestada desde la ortogeriatría (35).
Un estudio del Reino Unido valora aspectos administrativos. Compara datos de 2009-14 cuando la fractura de cadera era atendida exclusivamente en traumatología con los de 2015-19 instaurada ya la ortogeriatría. Son 2798 pacientes con edad media de 80.5 años los hombres y 83,2 las mujeres. Las estancias hospitalarias se redujeron de 17,5 a 10,4 días (p<0.001) tanto si el destino al alta era su domicilio como si lo hacía a unidades de rehabilitación o a residencias. Los costos bajaron 2.7 millones de libras/año por cada mil pacientes (36).
El registro Australia-Nueva Zelanda compara pacientes hospitalizados en unidades de ortogeriatría en 2011 con los de 2017. El objetivo era comprobar cómo mejoran los resultados a medida que crece la experiencia. Como resultado se aprecian menos complicaciones y menor tiempo de rehabilitación necesario para una buena recuperación funcional (37). El mismo registro ofrece datos de 24 hospitales (cerca de 27.000 pacientes), atendidos entre 2016 y 2020. Confirma la mejora en la mayoría de las variantes clínicas estudiadas (38). Son mejoras constatadas también en un estudio prospectivo alemán sobre 101 pacientes con artrosis de cadera atendidos en una unidad de ortogeriatría que requirieron artroplastia total de cadera. Su situación funcional fue valorada antes de la cirugía, a las 4-6 semanas y a los tres meses a través del “WOMAC score” (Western Ontario and Macmaster University Arthritis Indez Short-Forme. 2022). Todos los parámetros analizados mostraron mejorías postoperatorias muy significativas (p<0001) (39).
En relación con los retrasos en la cirugía y con la presencia de tasas más altas de morbi-mortalidad se observa que las causas parecen estar más vinculados a motivos médicos que a causas quirúrgicas (16). Otro aspecto poco estudiado es el grado de adherencia tras el alta a los tratamientos prescritos. En nuestro hospital entre 2014 y 2017 al cabo de seis meses éste había aumentado desde un 23 % inicial hasta un 66% tres años después (27).
En Portugal la ortogeriatría ha entrado tarde, pero van apareciendo publicaciones destacando sus ventajas (40) y aportando datos del primero de sus centros abierto a esta colaboración (41). Algo parecido ocurre en Cagliari, otro centro de incorporación tardía. Los resultados preliminares de un estudio prospectivo valoran readmisiones y fallecidos en mayores de 65 años ingresados por fractura de fémur (edad 83,7) (42).
Algunas revisiones ponen el énfasis en las fracturas por fragilidad. Las ventajas de la atención ortogeriátrica en estos casos las evidencia un trabajo con 555 pacientes (edad: 83,8 a) y fracturas por fragilidad en diferentes localizaciones óseas durante el periodo 2019-2021 (43).
Los beneficios alcanzan a poblaciones muy ancianas. Una aportación china divide a 233 nonagenarios en dos grupos aleatorios, modelo tradicional sin geriatra vs modelo ortogeriátrico. Este último muestra menor mortalidad al mes y menor tiempo prequirúrgico. También mejor recuperación funcional medida por el tiempo necesario para recuperar la marcha. Los costos fueron equivalentes (44). Desde España se aportan datos igualmente positivos en edades extremas. Se estudia a 69 centenarios (100-108 a.) con elevada comorbilidad, mala situación funcional y empeoramiento dramático de la situación tras una fractura aguda. Hubo un 13,8 % de muertes hospitalarias (45). El mismo grupo analiza a 1177 nonagenarios, comparándolos con pacientes más jóvenes. Observa mayor prevalencia de demencia y de insuficiencia cardiaca, mayor número de complicaciones perioperatorias y estancias más prolongadas. Las medidas principales para reducir la mortalidad a los 30 días fueron prevenir infecciones respiratorias, utilizar anestesia raquídea y vigilar estrechamente el metabolismo hidroelectrolítico (46).
Un estudio prospectivo muy ambicioso de la Universidad de Lovaina sobre la fractura osteoporótica pretende confirmar el valor de incorporar la geriatría al equipo quirúrgico. Medirán las complicaciones hospitalarias, los cambios en la situación funcional, el grado de recuperación para las actividades instrumentales, la movilidad y el estado nutricional. También el deterioro cognitivo, la calidad de vida, la vuelta al domicilio, las readmisiones, la incidencia de nuevas caídas y la mortalidad. Incorpora igualmente un análisis de la relación coste/beneficio (47). El mismo grupo ha constatado una aceptación muy elevada del cambio de sistema hacia modelos más intensos de colaboración ortogeriátrica entre los profesionales implicados (48).
Hay publicaciones focalizadas en aspectos muy específicos. En el Ruino Unido un estudio de seguimiento valoraba las infecciones, la mortalidad intrahospitalaria y la comorbilidad, comparando sus hallazgos con datos previos del propio centro. La conclusión más positiva es que la colaboración ortogeriátrica redujo la tasa de infecciones en los pacientes con deterioro cognitivo y, también, la mortalidad global asociada a cualquier tipo de infección (49).
Otro trabajo analiza de forma prospectiva dos modelos de funcionamiento ortogeriátrico con un total de 516 pacientes (edad: 84 años). La principal conclusión es que los mejores resultados se obtienen cuando la ortogeriatría funciona como unidad integrada y autónoma, mientras son menos positivos cuando la colaboración se reduce a una llamada al geriatra como consultor (50).
La influencia de la edad en la recuperación funcional ha sido estudiada en el Hospital Gregorio Marañón (Madrid). Comprueban que el tiempo transcurrido entre la cirugía y la capacidad para deambular aumenta de manera significativa en paralelo con la edad del paciente (51).
Un problema frecuente lo plantea el deterioro cognitivo severo. En España existen estudios al respecto desde hace años (52–53). La evidencia muestra que cuando se fracturan la cadera estos pacientes el tiempo dedicado a rehabilitarlos es más breve y menos intenso. Desde la ortogeriatría han surgido propuestas recogiendo experiencias y apuntando medidas que pudieran mejorar estas deficiencias (54). Una aportación importante procede del grupo de trabajo del RNFC. Durante el periodo 2017-2019 se habían incorporado al registro 21.254 pacientes procedentes de 76 hospitales. En 17.242 se pudo valorar su situación mental a través del SPMSQ (Short Portable Mental Status Questionnaire). El 52.6% tenían un “score” superior a dos (peor estado cognitivo). Este grupo se caracterizaba por ser de mayor edad (87,7 vs 85,3 años), tener peor movilidad y mayor tendencia a vivir en residencias. Sus posibilidades de ser intervenidos eran menores y la mortalidad mayor. La rehabilitación precoz era más pobre, recibían menos tratamientos antiosteoporóticos y regresaban menos a su domicilio. En todos estos parámetros las diferencias alcanzaron una significación importante (p<0.001) (55).
Una iniciativa interesante ha sido la aparición, como complemento de las unidades ortogeriátricas de los FLS (Fracture Liaison Services) que buscan la prevención secundaria de las fracturas osteoporóticas, un problema frecuente, no resuelto y con enormes costos económicos y en términos de salud (56). Su referencia son las directrices establecidas por el “marco asistencial de excelencia BPF” (Best Practice Framework) de la Fundación Internacional de Osteoporosis, incorporado en España por la SEIOMM (Sociedad Española de Investigación Ósea y de Metabolismo Mineral). Por razones de espacio no detallo este programa que puede buscarse en otro lugar (57).
A modo de conclusiones
- Nos encontramos ante un problema de alta incidencia y prevalencia cuyas características más comunes son a) la edad avanzada de los pacientes (media entre 80 y 87 años), b) ser mujeres más del 75%, c) deterioro brusco y severo del estado funcional, d) mucha comorbilidad previa y perioperatoria, e) riesgo alto de complicaciones hospitalarias, e) comprometer seriamente la calidad de vida posterior, f) ) necesidad de un seguimiento intenso a corto, medio y largo plazo
- En los últimos 40-50 años se ha producido un cambio espectacular en la forma de aproximarse al problema. La manera tradicional, centrada prácticamente al cien por cien en los servicios de traumatología, ha sido y es progresivamente sustituida por lo que se conocen como unidades ortogeriátricas, donde trabajan en común cirujanos y geriatras, con otros profesionales implicados.
- La experiencia contrastada en la literatura demuestra las ventajas múltiples de esta forma de aproximación (tabla 5).
- Queda mucho camino por recorrer, pero la experiencia acumulada muestra que la ortogeriatría sigue avanzando en cuestiones cada vez más específicas, pero siempre importantes en términos de salud y de calidad de vida. También mejora la economía del sistema.

DECLARACIÓN DE TRANSPARENCIA
El autor/a de este artículo declara no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
BIBLIOGRAFÍA
- ↑Toledo D, Mayordomo-Cava J, Jurado P, Díaz A, Serra-Rexach JA. Trends in hip fracture rates in Spain from 2001 to 2018. Arch Osteopor. 2024; 19: 57. https://doi.org/10.1007/s11657-024-01406-2.
- ↑Devas M. Geriatric Orthopaedics. Br Med J. 1974; 1: 140-142.
- ↑Cruz-Jentoft AJ, Serra Rexach JA, Lázaro del Nogal M, Gil Gregorio P, Ribera Casado JM. La eficacia de la interconsulta geriátrica en pacientes ancianos ingresados en traumatología. An Med Intern. 1994; 11: 273-277.
- ↑Sáez López P, Brañas F, Sánchez Hernández N, Alonso García N, González Montalvo JI. Hip fracture registries: Utility, description, and comparison. Osteoporos Int. 2017; 28: 1157-1166.
- ↑Sáez López P, ed. Informe anual del registro nacional de fractura de cadera. 2018. ISBN: 978-84-09-15651-1.
- ↑British Orthopaedic Assotiation, British Geriatric Society and the healthcare quality improvement paternship. The national hip fracture database. http://www.nhfd.co.uk.
- ↑Romero Pisonero E, Sáez López P, González Montalvo JI et al; Grupo de Trabajo RNFC. Situación de las unidades de recuperación funcional del Registro Nacional de Fracturas de Cadera. Rev Esp Geriatr Gerontol. 2023; 58: 101375.
- ↑Sociedad Española de Geriatría y Gerontología, Sociedad Española de Cirugía Ortopédica y Traumatológica (SEGG/SECOT). Guía de buena práctica clínica en geriatría. Madrid. 2007. SEGG/residencias/guía_fractura_cadera_pdf.
- ↑Scottish intercollegiate guidelines network. Prevention and management of hip fracture in older people. A national clinical guideline. Edimburgh 2009.
- ↑National Clinical Guideline Center. The management of hip fracture in adults. London. 2011. www.ncgc.ac.uk
- ↑Griffiths R, Babu S, Dixon P et al. Guidelines for the managements of hip fractures 2020. Anaesthesia. 2021; 76: 225-237.
- ↑Mukherjee K, Brooks SE, Barraco CD et al. Elderly adults with isolated hip fractures: Orthogeriatric care versus standard care: a practice management guideline from the Eastern association for the surgery of trauma. J Trauma Acute Care Surgery. 2020; 88: 266-278.
- ↑Societat Catalana de Geriatría i Gerontología (SCGIG). Guía de ortogeritría (actualización 2021). 147 pgs. www.scgig.cat.
- ↑Kammerlander C, Roth T, Friedman SN et al. Orthogeriatric service: a literature review comparing different models. Osteopososis Int. 2010; 21(suppl 4): S637-S646.
- ↑Martínez-Reig M, Ahmad L, Duque G. The orthogeriatric model of care: systematic review of predictors of institutionalization and mortality in post hip-fracture patients and evidences for interventions. J Am Med Direct Assoc. 2012; 13: 770-777.
- ↑Grigogyan KV, Javedan H, Rudolph JL. Orthogeriatrics care models and outcome in hip fractures patients: a systematic review and metanalysis. J Orthop Trauma. 2014; 28: e49-e55.
- ↑Vidán MT, Sánchez E. Gracia Y, Marañón E, Vaquero J, Serra JA. Causes and effects of surgical delay in patients with hip fracture: a cohort study. Ann Intern Med. 2011; 155: 226-233.
- ↑Caeiro Rey JR, Ojeda-Thies C, Cassinello-Ogea C et al. COVID-19 y fractura por fragilidad de la cadera. Recomendaciones conjuuntas de la Sociedad Española de Fracturas Osteoporóticas y de la Sociedad Española de Geriatría y Gerontología. Rev Esp Geriatr Gerontol. 2020; 55: 300-308.
- ↑González Montalvo JI, Gotor Pérez P, Martín Verga A et al. La unidad de ortogeriatría de agudos: Evaluación de su efecto en el curso clínico de los pacientes con fractura de cadera y estimaciones sobre el impacto económico. Rev Esp Geriatr Gerontol. 2011; 46: 193-199.
- ↑Tarazona Santabalbina F, Belenguer Varea A, Rovira E, Cuesta.Pereda D.- Orthogeriatric care, improving patient outcome. Clin Interv Aging 2016; 11:843-856.
- ↑Balvis-Balvis PM, Domínguez Prado DM, Ferradás Gracía L, Pérez García M, García Reza A. Influence of integrated orthogeriatric care on morbidity, mortality, and length for hospital stay for hip fractures. Rev Esp Cir Ortop Traumatol. 2021; 66: 29-37.
- ↑Moyet J, Deschasse G, Marquant B, Bloch F. Which is the optimal ortogeriatric care to prevent mortality of elderly subject with posthip fracture? a systematic review and metanalysis based on current medical practice. Int Orthop. 2019; 43: 1449-1454.
- ↑Registro Nacional de Fracturas de Cadera; Pilar Sáez López, Coord. Memoria del año 2022. Madrid: Ministerio de Sanidad; 2023.
- ↑Neira Álvarez M, Martínez Reig M. Evidencia de la intervención geriátrica en pacientes con enfermedad/discapacidad aguda de origen quirúrgico: Unidades especializadas transversales: Ortogeriatría y programas con otras especialidades transversales III. En: López-Dórirga P y de la Fuente Gutiérrez C, eds. Atención sanitaria a la persona mayor en el siglo XXI. Madrid: Sanitas/SEMEG; 2022. Págs. 229-272.
- ↑Vidán MT, Serra JA, Moreno C, Riquelme G, Ortiz J Efficacy of a comprehensive geriatric intervention in older patients hospitalized for hip fracture: a randomized controlled trial. J Am Geriatr Soc. 2005; 53: 1476-1482.
- ↑Prestmo A, Hagen G, Esleptvold O et al. Comprehensive geriatric care for patients with hip fractures: a comprehensive randomized controlled trial. Lancet. 2015; 385: 1623-16339.
- ↑Blain H, Masud T, Dargent Molina P et al. Comprehensive fracture prevention strategy in older adults: The European Union Geriatric Medicine Society Statement. J Nutr Health Ageing. 2016; 20: 647-653.
- ↑Thingstad P, Talardsen K, Saltvedt et al. The long-term effects of comprehensive geriatric care on gait after hip fracture: The Trondheim hip fracture trial-a randomized controlled trial. Osteoporosis Int. 2016; 27: 933-942.
- ↑Marco F, Galán-Olleros M, Mora Fernández J. Fractura de cadera, epidemia socio-sanitaria del siglo XXI en el primer mundo. An RANM. 2023; 135: 203-210.
- ↑Otero Puime A, Gutiérrez Misis A, Toledo Bartolomé D et al. The Spanish National Hip Fracture Registry and the Mini-mum Basic Data Set are useful for research in hip fractures: Comparison of two registries. Rev Esp Salud Publ. 2021; 95: 11.
- ↑Molina Hernández MJ, González de Villaumbrosia C, Martín de Francisco E et al.- Registro de fracturas de cadera multicéntrico de unidades de ortogeriatría de la Comunidad Autónoma de Madrid. Rev Esp Geritr Gerontol. 2019; 54(1): 5-11.
- ↑Lázaro del Nogal M. Caídas en el anciano. Med Clin. 2009; 133(4): 147-153.
- ↑Martín-Sánchez FJ, Nayla B, González del Castillo J et al. Characteristics and outcomes of older adults presented to Spanish emergency departments after a fall. Eur Geriatr Med. 2018; 9(5): 631-640. doi: 10.1007/s41999-018-0103-x.
- ↑Eiter A, Kellerer JD. Longterm outcomes in orthogeriatric co-management: a literature review. Z Orthop Unfall. 2024; 162(5): 504-509. doi: 10.1055/a-2134-5803.
- ↑Khan AA, AbuAlrom H, Al.alwani H et al. Post-hip fracture orthogeriatric care-a Canadian position paper addressing challanges in care and strategies to meet quality indicators. Oateopor Int. 2023; 34: 1011-1035.
- ↑Lisk R, Yeong K, Fluck D, Robin J, Fry CH, Han TS. An orthogeriatric service can reduce prolonged hospital length of stay in hospital for older adults admitted with hip fracture: a monocentric study. Aging Clin Exoperiment Res. 2023; 35: 3137-3146.
- ↑Morris H, Cameron C, Vanderboor C et al.- Hip fractures in the older adults: Orthopaedic and geriatric shared care model in Southland, New Zeland- a 5-years follow-up study. BMJ Open Quality. 2023; 12: e002242. doi:10.1136/bmjoq-2022-002242.
- ↑Taylor ME, Ramsay N, Tichell R et al.- Improvement hip fracture care: a five-year review of the early contributors to the Australian and New Zealand hip fracture registry. Australas J Ageing. 2024; 43: 31-39.
- ↑Reinhard J, Michalk K, Sabrina J et al. Impressive short-term improvement in functional outcome and quality of life after primary total hip arthroplasty (THA) in the orthogeriatric patient in a prospective monocentric trial. J Clin Med. 2024; 13(9): 2693. doi.org/10.3390/jcm13092693.
- ↑Alves M, Duque S. Improving the care of hip fracture patients through orthogeriatrics. Acta Med Port. 2024; 37: 405-406.
- ↑Magalhaes P, Goncalves M, Fernandes T, Oliveira A, Vesíssimo R. Implementation of orthogeriatrics in Portugal. Cureus. 2023; 15(2): e35361. https://doi.org 10.7759/cureus.35361.
- ↑Salis F, Puxaddu B, Piras V et al. Orthogeriatric assessment of the elderly patient with fragility hip fracture: Preliminary results of a prospective study. J Personal Med. 2023; 13(7): 1138. https://doi.org/10.3390/jpm13071138.
- ↑Pankcratz C, Risch A, Oxen J et al. Orthogeriatric care-outcome of different fragility fractures. Arch Orthoped Trauma Surg. 2023; 143: 6641-6647.
- ↑Gao F, Liu G, Ge Y et al. Orthogeriatric co-managements lower early mortality in long-lived elderly hip fracture: a post-hoc analysis of a prospective study. BND Geriatrics. 2023; 23: 571-579.
- ↑López Torres I, Sanz Ruiz P, Montero Fernández N et al. Surgical treatment of hip fracture in centenarians: Complications and independent risk factors of death. Injury. 2020; 51: S25-S29.
- ↑Mayordomo Cava J, Abásolo L, Montero Fernández N, Ortiz Alonso J, Vidán Astiz M, Serra Rexach JA. Hip fracture in nonagenarians: Characteristics and factors related with to 30-days mortality in 1177 patients. J Arthropl. 2020; 35(5): 1186-1193. https://doi.org/10.1016/a.arth.2019.12.044.
- ↑Janssens S, Gejaeger M, Sermon A et al. Orthogeriatric co-management for older patients with a major osteoporotic fracture: Protocol of an observational pre-post study. PloS One 2023; 18(4): e0283552. https://doi.org/10.1371/journal.pone.0283552.
- ↑Janssens S, Deschodt M, Dejaeger M et al. From research to daily clinical practice: Implementation of orthogeriatric co-managent in the trauma ward. Front Health Serv. 2023; 3: 1249832. https://doi:10.3389/frhs.2023.1249832.
- ↑Mant SJ, Amadi-Livingstone C, Ahmed MH, Panourgia M, Owles H, Pearce O. Orthogeriatric care following hip fracture: Improving postoperative outcomes in an aged population. Life. 2024; 14(4): 503. https://doi.org/10.3390/life14040503.
- ↑Solberg LB, Vesterhus EB, Hestnes I et al. Comparing two different orthogeriatric models of care for hip fractured patients: an observational prospective cross-sectional study. BMJ Open Qual. 2023; 12(Suppl 2): e002302. doi:10.1136/bmjoq-2023-002-302.
- ↑Ortiz-Alonso FJ, Vidán Astiz M, Alonso Armesto M et al. The pattern of recovery of ambulation after hip fracture differs with age in elderly patients. J Gerontol A Biol Sci Med Sci. 2012; 67(6): 690-697.
- ↑Uriz F, Uriz JI, Malfarina V. Factors associated with short-term functional recovery in elderly people with a hip fracture. Influence of cognitive impairement. J Am Med Dir Assoc. 2015; 16: 215-220.
- ↑Tarazona Santabalbina F, Belenguer Varea A, Rovira E et al. Severity of cognitive impairment as a prognostic factor for mortality and functional recovery of geriatric patients with hip fracture. Geriatr Gerontol Int. 2015; 15: 289-295.
- ↑Romero Pisonero E, Mora Fernández J. Rehabilitación geriátrica multidisciplinar en el paciente con fractura de cadera y demencia. Rev Esp Geriatr Gerontol. 2019; 54: 220-229.
- ↑Romero Pisonero E, Mora Fernández J, Queipo R et al. Características demográficas, funcionales y clínicas de los pacientes con fractura de cadera según el estado cognitivo del registro nacional de fractura de cadera. Rev Esp Geriatr Gerontol. 2024; 59. https://doi.org/10.1016/j.regg.2023.101450
- ↑Surís X, Vela E, Larros M, Largués E, Pueyo-Sánchez MJ, Cancio-Trujillo JM. Impact of major osteoporotic fractures on the use of healthcare resources in Catalonia, Spain. Bone. 2024; 180: 116993.
- ↑Montoya García MJ, Izquierdo Avino R, Cancio-Trujillo JM et al. Spanish National Registry of Major Osteoporotic Fractures (REFRA) seen at Fracture Liaison Service (FLS): Objetive and quality standards. Arch Osteoporos. 2022; 17(1): 138. doi 10.1007/s11657-022-01174-x
ranm tv
José Manuel Ribera Casado
Real Academia Nacional de Medicina de España
C/ Arrieta, 12 · 28013 Madrid
Tlf.: +34 91 547 03 18 | jribrea.hcsc@salud.madrid.org
Año 2024 · número 141 (03) · páginas 221 a 231
Enviado*: 19.11.24
Revisado: 02.12.24
Aceptado: 12.12.24
* Fecha de lectura en la RANM


